高通量测序技术在慢性肾病患者刚地弓形虫感染诊断中的价值
周毓菁,徐晶晶,徐 杰,刘冬梅,何 军
(苏州大学附属第一医院临床检测中心,江苏 苏州 215000)
弓形虫病是由弓形虫感染引起的一种人畜共患寄生虫病,猫科动物为其终宿主和重要的传染源,中间宿主包括多种哺乳类动物、禽类和人类等。人类会因接触患弓形虫病动物的粪便或误食含有弓形虫卵囊的生肉而感染弓形虫病[1]。全球弓形虫感染率约为30%[2],我国弓形虫感染率为7.9%[3]。弓形虫主要寄生在有核细胞内,在人体内多为隐性感染。目前应用较为广泛的弓形虫检测方法为血清学检测,如采用酶联免疫吸附试验(enzyme-linked immunosorbent assay,ELISA)等方法检测抗体或循环抗原[4-5],但血清学检测方法的敏感性不足,易造成漏诊,且无法直接进行病原学检测。本研究拟探讨高通量测序[又称下一代测序(next-generation sequencing,NGS)]技术在慢性肾脏病5期行腹膜透析患者刚地弓形虫感染诊断中的价值。
1 材料和方法
1.1 病例资料
患者,女,53岁,因“反复腹痛5年余,发现腹膜透析液浑浊4 d”于2018年8月17日入住苏州大学附属第一医院肾内科。患者于5年前出现腹痛伴尿液减少,实验室检查示:血肌酐310 μmol/L,尿蛋白阳性;B超检查示:双肾萎缩。诊断为肾功能不全。予以护肾治疗后,血肌酐仍逐步升高,最高为706.7 μmol/L,于2018年7月9日起在苏州大学附属第一医院行规律腹膜透析治疗。2018年8月14日行腹膜透析液常规检查时发现透明度微混,有核细胞计数为146×106/L,嘱患者住院治疗。
患者既往有高血压病史10余年,口服硝苯地平控释片和盐酸阿罗洛尔片进行降压治疗,无糖尿病、冠心病等慢性病史。查体:双肺呼吸音清,未闻及明显干、湿性啰音,腹膨隆,肝脾肋下未及,无明显压痛、反跳痛,移动性浊音(+),肠鸣音4~5次/min,双肾区无明显叩痛,余体征无明显异常。临床诊断为慢性肾脏病合伴腹痛,原因待查。
1.2 样本来源及类型
2018年9月—2019年7月,临床分别送检该患者17份腹膜透析液和腹水样本,其中包括进行NGS检测的2份腹水样本和4份腹膜透析液样本。同时送检外周血样本用于血细胞分析和弓形虫抗体等检测。本例患者签署知情同意书,同意样本仅用于临床研究。
1.3 实验室检查
1.3.1 腹水及腹膜透析液常规检查 采用XN-10(B4)血液分析仪(日本SYSMEX公司)的体液模式及配套试剂进行腹水和腹膜透析液细胞计数和细胞分类检测,所有操作严格按照仪器说明书进行。另取腹膜透析液5 mL,440×g离心10 min,弃上清,取沉渣直接镜检、碘液染色镜检(取沉渣1滴,加碘液1滴,显微镜下直接观察)、瑞氏染色镜检(取沉渣1滴,涂成薄片,干燥后行瑞氏染色镜检)[6]。
1.3.2 腹水及腹膜透析液微生物培养 对腹水及腹膜透析液样本进行常规细菌培养和真菌培养,培养基分别为哥伦比亚血平板(郑州安图公司)和沙保弱平板[贝瑞特生物技术(郑州)有限责任公司],分别置于35 ℃和28 ℃恒温培养箱培养1周。
1.3.3 血清弓形虫抗体检查 采用LIAISON XL全自动化学发光免疫分析仪(意大利索灵公司)及配套试剂检测血清弓形虫 IgG和IgM抗体,严格按仪器和试剂说明书进行操作。
1.3.4 NGS测定及数据分析 NGS检测及数据分析均在苏州大学附属第一医院与南京世和基因生物技术股份有限公司NGS联合实验室内完成。取2份腹水和4份腹膜透析液样本各5 mL。2份腹水样本沉淀后,采用大体积核酸提取试剂盒(磁珠法)[天根生化科技(北京)有限公司]从上清液中提取游离DNA,从细胞混悬液中提取混悬DNA;提取4份腹膜透析液样本中的混悬DNA。采用NanoDrop 2000超微量分光光度计(美国ThermoFisher Scientific公司)检测DNA浓度和纯度。对DNA进行随机片段化、文库构建(末端修复、连接接头、扩增纯化)、文库质控、定量pooling后,采用NextSeq 550Dx基因测序仪(美国Illumina公司)测序。从NCBI参考基因组数据库RefSeq和GenBank数据库下载病原微生物基因组序列,该数据库包括细菌、病毒、真菌和寄生虫。从UCSC数据库下载人GRCh37参考基因组序列,作为宿主参考序列。对人类基因组的序列进行去宿主处理,将非宿主序列与已知序列的数据库进行比对。
1.4 临床治疗
患者入院后,考虑腹膜透析性腹膜炎,予以万古霉素1.0 g留腹治疗4次。腹膜透析液中发现疑似弓形虫滋养体后,给予奥硝唑0.5 g,q 12 h×10 d治疗。
2 结果
2.1 腹水及腹膜透析液常规检查
2018年8月31日送检的腹膜透析液样本为无色微混,有核细胞计数为205×106/L,嗜酸性粒细胞百分比为50%。李凡他试验阴性。显微镜镜检找到异常病原体。沉渣直接镜检可见一些呈圆形或类圆形、体积为白细胞几倍大的假包囊,囊内含较多活动滋养体(又称速殖子)。碘液染色镜检可见棕黄色圆形或类圆形的假包囊,内含1~4个圆形不着色结构。瑞氏染色镜检可见假包囊结构呈紫红色,形态多样,呈圆形、椭圆形、毛刺状、不规则形等,内含数个红色细胞核和偏于一侧的半月形滋养体。见图1。
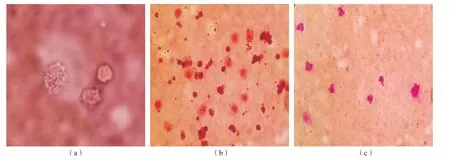
图1 腹膜透析液显微镜镜检(×400)
根据病原体形态特点判断为疑似阿米巴滋养体、弓形虫滋养体,不排除其他类型原虫感染。
2.2 腹水及腹膜透析液微生物培养
2份腹水和4份腹膜透析液样本常规细菌和真菌培养结果均为无菌生长。
2.3 血清弓形虫抗体检查
本例患者分别于2018年12月29日和2019年7月25日进行2次血清弓形虫IgM和IgG抗体检测,结果均<3.00 AU/mL(参考区间<8 AU/mL),判定为阴性。
2.4 NGS检测结果
不同时间送检的腹水和腹膜透析液样本不同类型DNA测序结果和分析见表1。将测序得到的有效序列进行数据库比对,确认检出的有效序列均为特异性刚地弓形虫序列。

表1 不同送检时间送检的腹水和腹膜透析液样本NGS测序结果
2.5 出院后复查
患者出院2个月后复查结果显示,腹膜透析液清晰,有核细胞计数为9×106/L,嗜酸性粒细胞比例接近0,镜检未见假包囊结构,NGS结果未见病原体。
3 讨论
刚地弓形虫是一种常见的专性细胞内机会致病性原虫,属于孢子虫纲、真球虫目、弓形虫科。弓形虫在免疫功能正常的机体中多为隐性感染,缺乏特异性的临床症状和体征。弓形虫感染的病原学检测主要有直接镜检、抗体检测等,但往往存在假阴性,无法确诊[7]。本例患者腹水及腹膜透析液中有核细胞计数为(100~200)×106/L,嗜酸性粒细胞百分比高达50%,镜检可看到疑似弓形虫滋养体,提示可能寄生虫感染,而弓形虫抗体检测为阴性,故需要有一种更准确的检测方法来明确诊断。
NGS技术具有通量高、周期短和准确性、特异性、敏感性高等优势,目前已经纳入的病原体数据库包括3 000余种细菌、4 000余种病毒、200余种真菌和140种寄生虫,为临床病原微生物,尤其是罕见病原微生物感染的诊断提供了更有效的方法[8]。本研究采用NGS技术直接从患者腹水及腹膜透析液样本中检测到病原微生物的基因序列,通过生物信息学分析,明确为刚地弓形虫基因组,从而实现了对病原微生物的准确诊断。但本研究结果也显示,不同样本来源、不同的DNA类型(游离DNA和混悬DNA)对检测结果有明显影响。因此,样本采集、核酸提取的质量控制、数据库的不断升级是NGS技术规范化、标准化的关键。只有降低NGS检测的假阴性率,才能提高其对危重、疑难病例的诊断能力。
WILSON等[9]在2014年采用NGS技术在1例严重联合免疫缺陷患者的脑脊液中检出钩端螺旋体,指导临床进行有效的靶向药物治疗,为NGS技术在诊断病原微生物感染中的临床应用奠定了基础。本例患者入院后,临床根据经验给予万古霉素1.0 g,分别于2018年8月17日、8月20日、8月23日、8月27日留腹治疗,并维持万古霉素腹膜透析液浓度稳定。在治疗过程中多次行腹膜透析液常规检测,有核细胞计数始终维持在(100~213)×106/L,嗜酸性粒细胞百分比为47%~58%,提示万古霉素抗感染治疗效果欠佳。采用NGS技术检测腹水和腹膜透析液样本,结合显微镜镜检结果,建议临床使用奥硝唑0.5 g,每12 h静脉给药治疗。10 d后,腹膜透析液有核细胞数和嗜酸性粒细胞百分比逐渐下降,至出院时分别降至8×106/L和8%。显微镜镜检示假包囊结构从原来的每个视野均可见,到几百个视野偶见1个,直至找不到,提示治疗有效。出院2个月后复查,腹膜透析液清晰,有核细胞计数为9×106/L,嗜酸性粒细胞百分比接近0,镜检未见假包囊结构,NGS检测未见病原体。证明了NGS为疑难疾病的诊断及治疗提供了强有力的依据。
NGS技术原则上可对样本中任何微生物的遗传物质进行鉴定,克服了常规诊断方法如镜检或微生物培养繁琐、耗时、敏感性和特异性较低的局限性。尤其是对于长期发热和/或伴有其他临床症状的不明原因感染或疼痛、人畜共患感染性疾病、罕见或特殊病原体感染、传统微生物检测技术反复阴性且治疗效果不佳等情况,NGS技术体现出了前所未有的优势,可高效、快速、准确地诊断病原体[10-11]。因此,NGS技术在临床病原微生物感染诊断方面具有显著的优势和较大的应用前景。

