右美托咪定减少神经外科手术患者麻醉苏醒期躁动效果与安全性分析
吴少华 ,黄玉景 ,冯宇峰
1.福建医科大学附属宁德市医院麻醉科,福建宁德 352100;2.厦门大学附属第一医院麻醉科,福建厦门 361003
通常来说,神经外科手术患者病情较严重,麻醉方式多采用全麻, 经静脉注射或吸入途径实现中枢神经系统活性抑制作用,然而此种抑制是可逆的,当机体内的麻醉药物浓度降低,患者交感神经活性增强、反射逐渐恢复时,便容易发生苏醒期躁动现象[1]。 苏醒期躁动为麻醉苏醒期常见现象, 指意识同行为分离的精神状态,表现为躁动、兴奋、定向障碍,伴不适当行为,若处理不及时,会致使患者血压颅内压升高,增加脑耗氧,加大脑出血等并发症发生风险, 威胁患者生命安全[2]。相关文献指出[3],右美托咪定具有较好的镇痛、镇静作用, 可有效预防神经外科手术患者出现麻醉苏醒期躁动,建议采用右美托咪定进行干预,但临床关于右美托咪定安全性的报道甚少。 为进一步探究右美托咪定减少患者麻醉麻醉苏醒期躁动的效果及其安全性, 该研究对该院 2018 年5 月—2019 年 5 月收治的 150 例神经外科手术患者开展了分组研究,报道如下。
1 资料与方法
1.1 一般资料
方便选取该院进行神经外科手术的150 例患者,采用随机数字表法将患者分为研究组与基础组, 每组75 例。基础组予以常规麻醉诱导及术中处理,研究组在基础组的基础上加用右美托咪定。 基础组:男45 例,女30 例;年龄 18~50 岁,平均年龄(35.67±6.66)岁;手术类型:颅骨缺损成形术30 例、脑膜瘤切除术25 例、择期脑胶质瘤切除术 20 例。 研究组:男 43 例,女 32 例;年龄 18~52 岁,平均年龄(35.97±6.74)岁;手术类型:颅骨缺损成形术29 例、脑膜瘤切除术27 例、择期脑胶质瘤切除术19 例。 两组一般资料比较差异无统计学意义(P>0.05)。具有可比性。纳入标准:患者具有术后泵入镇静适应证;签署研究知情同意书者。 排除标准:长期服用大量镇静药物者;严重电解质紊乱者;对研究所用麻醉药物不耐受者。 该次研究方案经该院医学伦理委员批准。
1.2 方法
常规监测两组患者的心电图、脉搏、血氧饱和度、呼气末二氧化碳等生命体征指标并观察其变化; 术前0.5 h,经肌肉注射苯巴比妥钠(国药准字H41025613)100 mg、阿托品(国药准字 H31021172)0.5 mg;予以患者咪达唑仑(国药准字H20031037)0.03 mg/kg、盐酸瑞芬太尼(国药准字 H20030197)3 μg/kg、丙泊酚(国药准字H19990282)1~1.5 mg/kg 进行快速诱导麻醉;行气管插管,连接麻醉机,控制呼吸,维持呼气末二氧化碳在30~35 mmHg;术中静脉泵入 0.07 μg/(kg·min)丙泊酚、0.2 μg/(kg·min)盐酸瑞芬太尼、1.4 μg/(kg·min)阿曲库铵(国药准字H20060869)。
麻醉诱导前,研究组患者10 min 内持续泵入0.4 μg/kg右美托咪定(国药准字H20110085);基础组患者持续泵入容量相等的0.9%氯化钠溶液(国药准字H20083400)。
术中处理:麻醉平稳后,测量、记录患者生命体征,15 min/次,如有异常,立即告知医师处理;患者收缩压 <90 mmHg 时 静 注 5 mg 麻 黄 碱 ( 国 药 准 字H21022412);心率<50 次/min 时静注 0.5 mg 阿托品。
手术结束前20 min,停止泵入氯化钠溶液、右美托咪定。
1.3 观察指标与判定标准
比较两组麻醉前、拔管后5 min 的血流动力学情况[心率(HR)、平均动脉血压(MAP)],比较两组苏醒期躁动发生情况,比较两组不良反应(恶心呕吐、呼吸抑制、心动过速)发生情况。
苏醒期躁动分级为0~Ⅲ级,0 级,安静、合作,无躁动;Ⅰ级,轻度肢体躁动,经语言安慰可控制;Ⅱ级,无刺激时有中度躁动并出现反抗行为;Ⅲ级,重度躁动,激烈挣扎,需看护;Ⅰ~Ⅲ级评为躁动,苏醒期躁动发生率=躁动发生例数/总例数×100.00%。
1.4 统计方法
该研究数据均采用SPSS 20.0 统计学软件处理数据,计量资料以()表示,组间比较采用 t 检验;计数资料以频数和百分率(%)表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组的血流动力学情况比较
麻醉前,两组的HR、MAP 比较,差异无统计学意义(t=0.096、0.086,P>0.05); 拔管后 5 min, 研究组的 HR(71.81±6.55)次/min 慢于基础组的(76.39±6.78)次/min;研究组的 MAP(83.35±7.14)mmHg 低于基础组的(90.47±10.02)mmHg,差异有统计学意义(P<0.05),见表 1。
表1 用药前后两组患者的HR、MAP 比较()
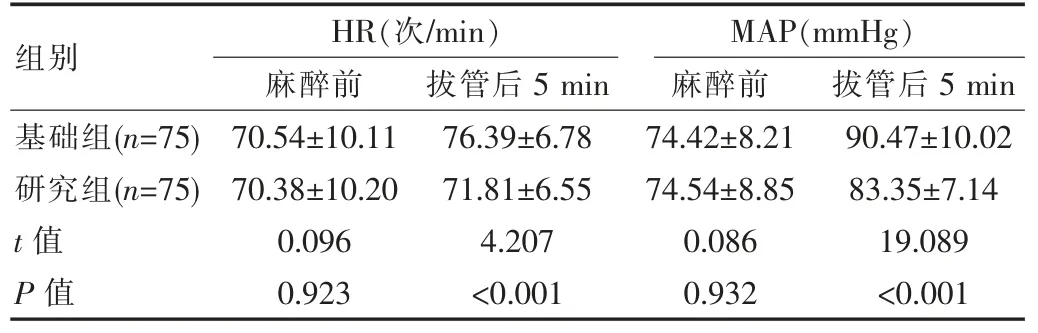
表1 用药前后两组患者的HR、MAP 比较()
组别HR(次/min)麻醉前 拔管后5 min MAP(mmHg)麻醉前 拔管后5 min基础组(n=75)研究组(n=75)t 值P 值70.54±10.11 70.38±10.20 0.096 0.923 76.39±6.78 71.81±6.55 4.207<0.001 74.42±8.21 74.54±8.85 0.086 0.932 90.47±10.02 83.35±7.14 19.089<0.001
2.2 两组麻醉苏醒期躁动发生情况比较
研究组麻醉苏醒期躁动发生率2.67%低于基础组的 18.67%,差异有统计学意义(χ2=10.075,P<0.05),详见表2。
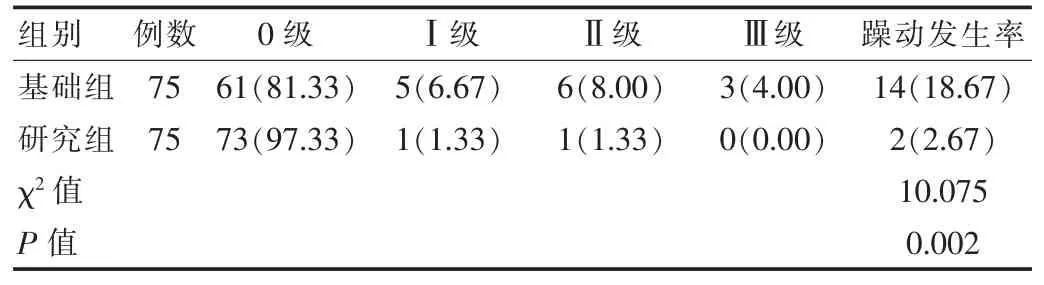
表2 两组患者苏醒期躁动情况比较[n(%)]
2.3 两组不良反应发生情况比较
研究组不良反应发生率0.00%低于基础组的8.00%,差异有统计学意义(χ2=4.340,P<0.05),无同一例患者同时出现两种或两种以上不良反应的情况。 见表3。
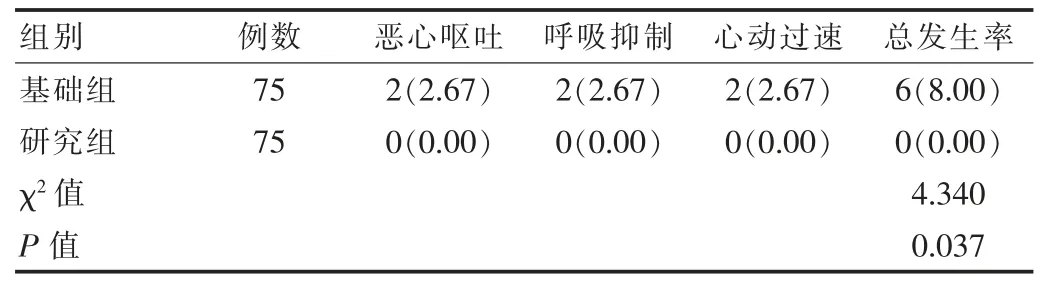
表3 两组患者不良反应发生率对比[n(%)]
3 讨论
对于神经外科手术麻醉EA 的发病机制,临床目前尚未有明确定论,但认为的易感因素包括术后疼痛、麻醉药物残留、缺氧、尿管刺激、术前过度紧张等,而神经外科手术因其自身特殊性, 往往具备上述术后躁动的易感因素,进而引起麻醉苏醒期躁动,增加严重并发症发生率[4]。 故此,降低神经外科手术麻醉苏醒期躁动的发生率十分有必要。
右美托咪定是一种新型的α2-肾上腺素受体激动剂,具有起效迅速、作用时间短、镇静镇痛等优点,近年来,该药物来越受到临床尤其是麻醉科的重视。 该研究对神经外科手术患者采用右美托咪定药物后, 所得研究结果如下: 拔管后 5 min, 研究组的 HR (71.81±6.55)次/min 慢于基础组的(76.39±6.78)次/min;研究组的 MAP (83.35±7.14)mmHg 低于基础组的 (90.47±10.02)mmHg(P<0.05)。 结果表明,右美托咪定能够有效稳定神经外科手术患者血流动力学,保护心肌器官,减少麻醉苏醒期躁动情况。 究其原因如下:研究表明,血流动力学波动较大者, 其气管插管拔除时应激反应也较大,麻醉苏醒期躁动发生率较高。 在该研究中,右美托咪定通过作用于机体外周及中枢, 激动突触后膜上的α2受体,可发挥抑制交感神经活性、减慢心率作用,进而改善稳定患者血流动力学, 减少麻醉苏醒期躁动情况[5-6]。 此外,右美托咪定本身具备抑制去甲肾上腺素、 降低交感神经张力作用, 可促使机体外周血管扩张, 从而降低患者MAP, 使得血流动力学趋于稳定状态, 避免患者手术应激反应过大增加麻醉苏醒期躁动发生率[7-8]。 该研究结果与王玲等[9]研究结果相同:右美托咪定组拔管后 5 min MAP (73.54±12.37)mmHg 低于对照组的(96.78±10.45)mmHg,HR(75.34±12.93)次/min明显慢于对照组的(98.23±16.45)次/min(P<0.05)
该研究中,研究组麻醉苏醒期躁动发生率2.67%低于基础组的18.67%(P<0.05);原因分析:①右美托咪定与机体不同部位受体结合所产生的作用效果是不尽相同的,本品进入人体后,同脊髓后角的α2受体结合可发挥较好的镇痛效果,阻断或减弱疼痛信号向中枢传递,减轻患者对气管插管的不适, 缓解外科手术带来的术后疼痛感, 提高其对疼痛刺激的耐受性, 降低应激反应,从而避免诱发麻醉苏醒期躁动[10]。 ②右美托咪定作用于α2受体,可对中枢交感神经冲动、去甲肾上腺素的释放形成抑制作用, 进而降低机体血浆中儿茶酚胺的浓度,发挥理想的镇静效果,减弱机体手术应激反应,预防或减少麻醉苏醒期躁动的发生情况。 该研究结果与周晶等[11]的研究一致,即:观察组麻醉苏醒期躁动发生率3.70%低于对照组的22.22%(P<0.05)。
关于右美托咪定的安全性研究,该研究数据显示,研究组不良反应发生率0.00%低于基础组8.00%(P<0.05)。结果表明,右美托咪定不会致使神经外科手术患者发生过多药物不良反应,说明安全性较高。 分析原因如下:右美托咪定无呼吸抑制作用,清除较快,半衰期短, 与其他药物间的相互作用较小, 且主要经肝脏代谢,代谢产物通常随粪便、尿液排泄,不会在体内停留过长时间,反复使用无药物蓄积,因而不会引起过多不良反应。 此外,右美托咪定本身不会对患者的呼吸、循环功能产生抑制, 故不会导致患者出现呼吸抑制等不良反应,安全性较高[12]。
综上所述, 将右美托咪定用于神经外科手术患者中,可促使其血流动力学平稳,降低麻醉苏醒期躁动发生风险,且不会导致患者出现过多药物不良反应,不会对机体呼吸及循环功能产生抑制作用,安全性较高,推荐临床应用。

