小婴儿川崎病的临床特点分析
许亦锋 徐震
川崎病(Kawasaki disease,KD)是一种儿童急性系统性血管炎,病因尚不明确,主要累及中小动脉,尤其是冠状动脉。世界各地均有报道,以亚洲人发病率最高,未治疗的病例冠状动脉瘤发病率约为25%,已经取代风湿性心脏病成为发达国家儿童最主要的获得性心脏病[1]。小婴儿(≤6个月龄)KD临床表现不典型,不完全川崎病(incomplete Kawasaki disease,IKD)发病率高,诊断难度相对较大,产生冠状动脉损害风险比例及严重程度相对较高[2]。所以,临床医生准确、及时地诊断小婴儿KD显得尤为重要。本研究纳入湖州市中心医院近5年收治的川崎病患儿的临床资料,分析总结小婴儿KD的临床特点,以提高对该病的诊疗水平。
1 对象和方法
1.1 对象 选择本院儿科2015年7月至2020年6月诊断为“黏膜皮肤淋巴结综合征”并住院治疗的患儿104例。其中男58例,女46例,发病年龄1个月~7岁,中位年龄18个月,根据KD患儿年龄分为两组[3-4],≤6个月龄组和>6个月龄组。本研究采用2017版美国心脏病协会(American Heart Association,AHA)KD指南的诊断标准[1],同时排除临床资料不完善、KD恢复期的患儿。本研究经医院医学伦理委员会审批通过,所有检查均经过患儿家属知情同意。
1.2 方法
1.2.1 资料收集 收集患儿的发病时间、诊断和静脉泵注丙种球蛋白(intravenous immunoglobulin,IVIG)时间、发热持续时间、症状及体征[双侧结膜非渗出充血、口唇皲裂及杨梅舌、颈部淋巴结肿大、皮疹、手足硬肿潮红及恢复期脱皮、肛周脱皮、卡介苗瘢痕(卡疤)红肿]、实验室检查结果[PLT、WBC、降钙素原(procalcitonin,PCT)、ESR、CRP、中性粒细胞计数 (neutrophil count,Neut)、Hb、血清白蛋白(serum albumin,ALB)、ALT、钠尿肽(type B natriuretic peptide,BNP)]、超声心动图结果及治疗转归情况、对IVIG有无反应、冠状动脉异常情况等资料。
1.2.2 诊断标准 (1)KD诊断标准:患儿发热5 d以上合并≥4项主要临床表现(四肢末端变化、皮疹、结膜炎、口唇变化、颈部淋巴结炎)即可确诊;对于>4项主要临床表现,尤其出现手足潮红硬肿时,热程4 d也可以诊断。(2)IKD诊断标准:主要临床表现有2或3项,根据超声心动图示冠状动脉扩张或冠状动脉瘤,在除外其他疾病基础上可诊断为IKD。超声心动图检查结果是诊断IKD的重要指标,主要依据包括:左前降支(left anterior descending,LAD)或右冠状动脉(right coronary artery,RCA)Z值(经体表面积校正的冠状动脉内径的标准值)≥2.5;冠状动脉瘤;具有诊断意义的特征:左心室功能减低,二尖瓣反流,心包积液,LAD或RCA Z值2.0~2.5。
1.2.3 冠状动脉异常分类 根据人体表面积计算Z值。对KD冠状动脉异常进行分类:(1)无病变:始终Z值<2;(2)仅扩张:2<Z 值<2.5;或最初 Z 值<2,随访期间Z值下降幅度≥1;(3)小型冠状动脉瘤:2.5≤Z值<5;(4)中型冠状动脉瘤:5≤Z值<10,或内径绝对值<8 mm;(5)巨大冠状动脉瘤Z值≥10,或内径绝对值≥8 mm。
1.3 统计学处理 采用GraphpadPrism 8统计软件,正态分布的计量资料以表示,组间比较采用两独立样本 t检验,非正态分布的计量资料以 M(P25,P75)表示,组间比较采用Mann-Whitney U检验;计数资料组间比较采用χ2检验或Fisher’s精确概率法。P<0.05为差异有统计学意义。
2 结果
2.1 流行病学情况 104例KD患儿中男女比例1.26∶1;≤6个月龄组18例,男8例,女10例,男女比例0.8∶1,>6个月龄组86例,男50例,女36例,男女比例1.4∶1;两组男女比例比较差异无统计学意义(χ2=1.132,P>0.05)。0~3岁发病70例,占总人数的67.3%;一年四季均有发病,其中以春夏(2~7月)为主,占全年64.0%,5月份发病22例,发病率最高,占全年21.0%。
2.2 两组患儿KD临床表现及并发症情况比较 见表1。
由表1可见,所有KD患儿均有发热(100.0%)、双侧眼球结膜非渗出充血78例(75.0%)、颈部淋巴结肿大48例(46.1%)、多形性皮疹 78例(75.0%)、手足硬肿潮红及恢复期脱皮72例(69.2%)、口唇皲裂及杨梅舌70例(67.3%)、卡疤红肿8例(7.7%)、肛周脱皮10例(9.6%)。≤6个月龄组结膜充血、淋巴结肿大、发热时间均少于>6个月龄组,卡疤红肿、IKD发生率及冠状动脉损害均多于>6个月龄组(均P<0.05),两组患儿确诊时间、皮疹、四肢末端改变、口唇改变、肛周脱皮、对IVIG无反应率差异均无统计学意义(均P>0.05)。所有KD患儿神经系统并发症(惊厥、无菌性脑膜炎)10例(9.6%),呼吸系统并发症(肺部影像改变)24例(23.1%),消化系统并发症(肝功能异常、呕吐、腹泻、腹痛)25例(24.0%),贫血21例(20.2%),泌尿系统并发症(蛋白尿或脓尿、附睾炎)24例(23.1%)。≤6个月龄组神经系统并发症、呼吸系统并发症及贫血发生率均高于>6个月龄组,差异均有统计学意义(均P<0.05)。
2.3 两组患儿实验室检查结果比较 见表2。
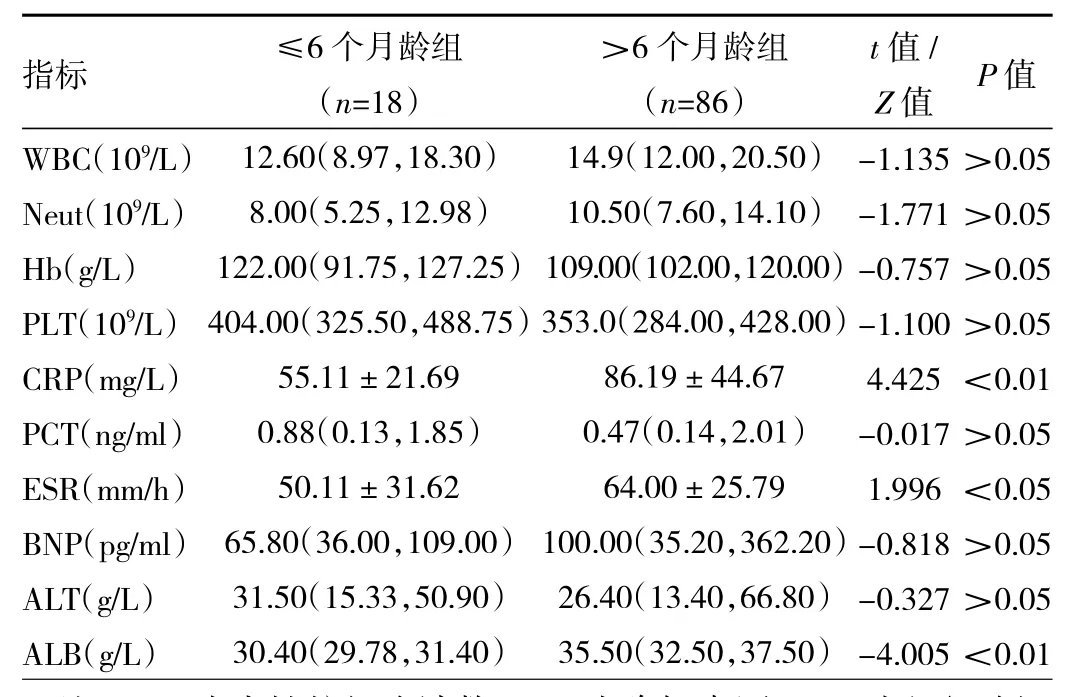
表2 两组患儿实验室检查结果比较
由表2可见,≤6个月龄组CRP、ESR、ALB水平均较>6个月龄组低,差异均有统计学意义(均P<0.05)。
2.4 两组患儿心脏超声结果比较 所有KD患儿总冠状动脉损害率为22.1%,>6个月龄组中有2例小型冠状动脉瘤,无中大型冠状动脉瘤发生;≤6个月龄组中有5例伴发心包积液。
2.5 治疗及随访 98例(94.2%)患儿在确诊后单次使用IVIG2g·kg-1·d-1,并分次口服阿司匹林30~50 mg·kg-1·d-1治疗;2 例患儿使用 IVIG 1 g·kg-1·d-1,连用 2 d,同样剂量口服阿司匹林治疗,体温正常3 d后逐渐减量,2周后减量至 3~5 mg·kg-1·d-1维持治疗,根据冠状动脉是否扩张及扩张程度决定疗程。对IVIG无反应患儿共12例(11.5%),患儿再次使用IVIG后体温正常6例,使用糖皮质激素后体温正常4例,2例家属要求转院治疗后随访体温转正常。有3例患儿体温自行下降后家属拒绝IVIG治疗,其中≤6个月龄组1例,>6个月龄组2例,1例体温持续1周正常查心脏超声检查显示冠状动脉无损害,炎症指标正常后医生予阿司匹林口服,未予IVIG治疗。本研究纳入的患儿未见复发病例,无一例死亡。
3 讨论
本研究显示近5年来湖州地区KD发病率以春夏季较高,共占全年发病人数的64%,其中5月份发病率最高,占全年21%。国外文献报道,日本KD发病率呈逐年上升态势,冬春季发病率高[5],美国KD发病高峰为1~3月份[6],韩国流行病学报道其冬夏两季发病率最高[7],国内KD流行病学分析均显示我国KD以春夏发病率为最高[8-10]。目前研究发现,不同国家和地区发病季节高峰不一致,其原因尚无明确定论,相关文献显示可能与人种、环境、遗传基因、自身免疫、免疫接种、儿童感染性流行病有关[11-13]。
本研究发现≤6个月龄组较>6个月龄组发热时间短,而林瑶等[3]在2008年的报道中北京地区≤6个月龄患儿发热时间较>6个月龄患儿长,其他文献则报道婴儿与大龄儿童总发热时间并无统计学差异[14-15]。笔者认为其原因可能与研究样本量大小以及是否及时诊断治疗等因素有关。本研究还发现,≤6个月龄组KD典型表现的发生率低于>6个月龄组,IKD发生率较高;≤6个月龄组淋巴结肿大、结膜充血发生率低于>6个月龄组,而卡疤红肿发生率较高。Xie等[9]通过对上海地区2013-2017年KD调查,发现<1岁患儿中有59.2%出现卡介苗接种处再现红斑,并建议该临床表现可作为KD多形性皮疹的辅助证据。日本、新加坡等国家的临床研究也建议,对于小婴儿来说,在其他症状发生率相对低的情况下,卡疤复红可作为诊断KD的判断依据之一[16-17]。2017版AHA指南对潜在IKD的评估给出了专家建议,临床医生需关注 ESR、CRP 及 WBC、ALT、ALB、Hb、PLT结果给出相应处理[1]。另外有研究报道BNP亦可作为诊断IKD的依据之一[18],本研究发现≤6个月龄组急性期CRP、ESR、ALB水平均较>6个月龄组低,这可能与母体传递的抗体中和了超抗原,频繁的主动免疫产生了抗体的交叉反应,免疫反应尚不充分等因素有关[3]。KD可合并无菌性尿道炎,本研究发病率23.1%,其中1例合并附睾炎,目前临床报道较为罕见,其原因可能为尿道的无菌性炎症,通过输精管发展累及附睾和睾丸所致。从并发症来看,≤6个月龄组呼吸系统、神经系统、贫血并发症均高于>6个月龄组,使得≤6个月龄组的误诊率大大增加,容易诊断为化脓性脑膜炎、肺炎等,以致治疗延误。
在KD治疗方面,单次大剂量的IVIG及口服阿司匹林已经成为各大指南的标准[1,19-21],而糖皮质激素及肿瘤坏死因子抑制剂等治疗手段尚存在争议。由于IVIG为血制品,存在潜在感染等风险,本研究中,体温自行下降的KD患儿,部分家属有所顾虑以致拒绝IVIG治疗。值得向家属科普的是KD本身就是自限性疾病,虽然发热可能自行缓解,但是使用IVIG可使冠状动脉病变的发生率降低[1]。目前认为患儿在14 d内体温虽下降,但其他症状仍存在,血炎症指标如ESR、CRP、WBC等仍偏高,需使用大剂量IVIG及阿司匹林治疗,如果患儿病程超过14 d且炎症反应已消退,实验室指标下降,只需给予小剂量阿司匹林抗血小板聚集、预防血栓形成。另外,KD确诊时及以后应定期进行超声心动图检查了解冠状动脉情况以决定阿司匹林的疗程[22],在诊疗过程中需要关注年龄、Neut、胆红素水平、血钠水平以评估患儿是否进展为重症KD[23]。
总之,小婴儿KD症状不典型,IKD发病率高,冠状动脉损害和其他并发症发生率高,早期诊断较为困难,一旦积极抗感染治疗的情况下发热不退,需要高度警惕KD的可能。及时多次进行心脏超声检查,评估症状体征及实验室检查,加强医患沟通,及时使用IVIG,对KD的预后极为重要。

