血清同型半胱氨酸水平与卒中后抑郁的相关性
王 璐 胡 颖 钟 琪 陈 蕾 祝 滨 徐明然 卫清琪 王 俊
卒中后抑郁(post stroke depression, PSD)是缺血性脑卒中的重要并发症,约占卒中患者的10.5%~35.6%,卒中发生后的各个时间内均可出现。目前,PSD的诊断尚无统一标准。我国2016年发布的“卒中后抑郁临床实践的中国专家共识”中推荐对所有卒中患者进行多时间点筛查、评估和诊断,相关症状持续1周以上即可考虑诊断。PSD是脑卒中患者认知功能减退的重要危险因素,认知功能减退可进展至痴呆,极大影响卒中患者的预后。根据现有精神科抑郁症治疗标准,需在出现抑郁症状2周后才能用药,且多数抗抑郁药物的起效时间需2周,给PSD患者的早期治疗增加了难度。因此,对PSD发生的危险因素的识别以及早期干预和治疗,将有利于促进卒中患者康复并减少或延缓认知障碍的发生。
高同型半胱氨酸(homocysteine,Hcy)血症是心脑血管疾病的重要危险因子,血清Hcy水平升高与认知障碍发生密切相关,亦是认知功能减退的独立危险因素之一。尽管高Hcy水平对脑卒中有重要影响,但有关抗Hcy治疗方面的研究大多仅限于卒中的预防;而高Hcy血症对卒中结局影响的证据仍然不足,是否需要在卒中急性期积极治疗高Hcy血症目前也尚无定论。因此,本研究旨在通过卒中患者急性期的血清Hcy水平与抑郁的相关性研究,并结合降Hcy治疗观察对PSD及认知损害的作用,为PSD早期干预提供依据。
1 资料与方法
1.1 一般资料 收集2016年1月至2018年12月于上海交通大学附属第九人民医院黄浦分院神经内科急性缺血性脑卒中患者的临床资料,共计300例。其中男性183例,女性117例;年龄53~79岁,平均(62.3±6.2)岁;发病时间2~18 h;学历:小学及以下32例,中学185例,大专及以上83例;卒中病程4~26周;125例患者合并高血压,55例患者合并糖尿病。
纳入标准:①年龄18~75岁;②脑卒中诊断符合2018年最新版急性缺血性脑卒中的诊治指南,经脑部CT或MRI检查确诊,首次发病,发病至入院时间<72 h;③PSD诊断符合美国《精神障碍诊断与统计手册(第4版)》关于器质性抑郁的标准;④能够完成随访,临床资料完整。排除标准:①合并恶性肿瘤、脑出血、严重肝肾功能障碍;②合并其他系统疾病,如慢阻肺、内分泌疾病、消化系统疾病、营养代谢性疾病、自身免疫性疾病,需要服用糖皮质激素;③妊娠或哺乳期妇女;④卒中前已诊断抑郁或认知功能异常;⑤既往手术、创伤、放化疗史。
1.2 研究方法 根据汉密尔顿抑郁量表(Hamilton Depression Scale-24, HAMD-17)评估患者抑郁状态,其中HAMD评分≥8分为抑郁,8~17分为轻度,17~24分为中度,≥24分为重度;本研究根据HAMD-17评分将300例患者分为PSD组(n
=99)和无PSD组(n
=201)。采用美国国立卫生研究院卒中量表(the National Institutes of Health Stroke Scale, NIHSS)评估神经功能缺损程度,1~4分为轻度,5~15分为中度,>15分为重度。根据患者受教育程度采用蒙特利尔认知评估量表(Montreal Cognitive Assessment, MoCA)评估认知功能状态,得分低于分界值(未受学校教育者为17分、教育年限≤6年为20分、教育年限> 6年为24分)为认知功能减退。每例患者分别由2名专业人员独立完成上述评分,并取平均值。采用化学发光免疫法检测血清Hcy水平,采用日本日立株式会社生产日立7600-020全自动生化分析仪,试剂盒由合肥莱尔生物科技有限公司提供,根据操作说明书步骤完成,分别检测3次取平均值。血清Hcy >15 μmol/L,诊断为高Hcy血症,15~30为轻度,31~100为中度,>100为重度。
1.3 治疗及预后观察 针对PSD组的高Hcy患者(以中位数为标准,高于中位数记为高Hcy,共65例)进行降Hcy治疗。具体方法为控制饮食(低脂、低蛋白)、口服维生素B6(国药准字H44023351, 广东华南药业集团有限公司),每天1次,每次1~2片;叶酸(国药准字H10970079,北京斯利安药业有限公司),每天3次,每次5 mg,疗程为3个月。比较高Hcy患者治疗前后血清Hcy水平、HAMD-17评分和MoCA评分的变化。

2 结果
2.1 两组患者相关资料比较 PSD组患者HAMD评分(19.8±6.5)分,其中轻度34例,得分(11.12±2.35)分;中度45例,得分(23.23±4.10)分;重度20例,得分(28.00±2.10)分。无PSD组平均(4.5±2.3)分。与无PSD组相比,PSD组患者NIHSS评分高、MoCA评分低、血清Hcy水平高,差异有统计学意义(P
均<0.05)。见表1。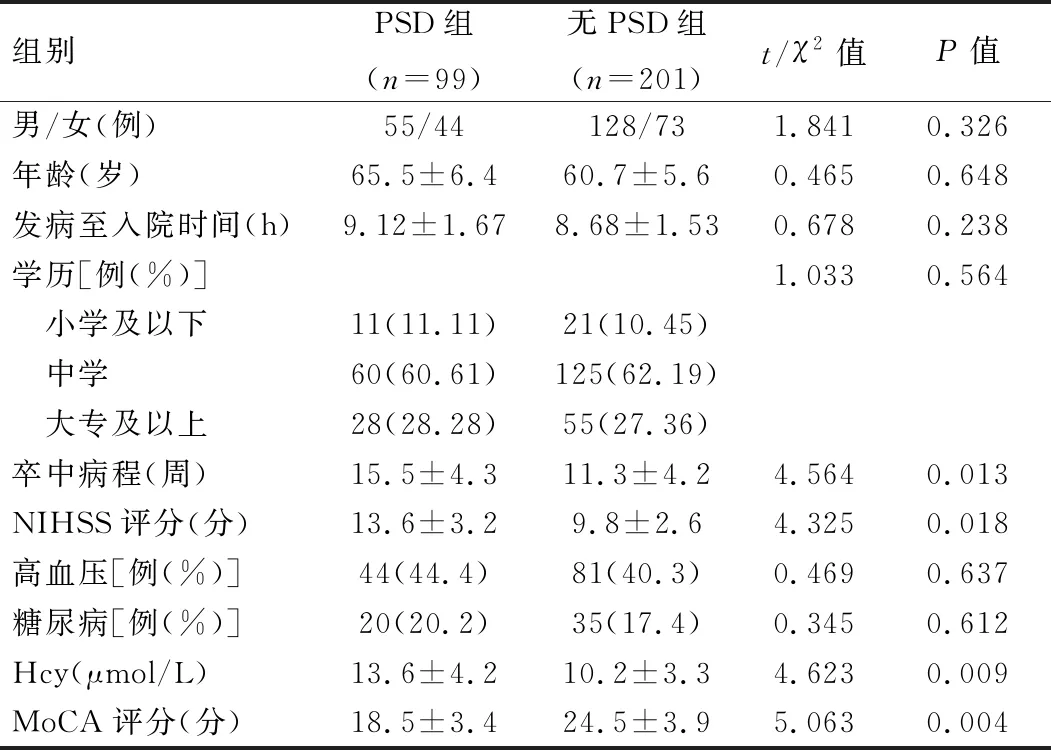
表1 两组患者相关资料比较
2.2 血清Hcy与量表评分的Pearson相关性分析 300例脑卒中患者血清Hcy与MoCA评分呈负相关(r
=-0.305,P
=0.001),而与HAMD-17评分呈正相关(r
=0.242,P
=0.007)。见图1、2。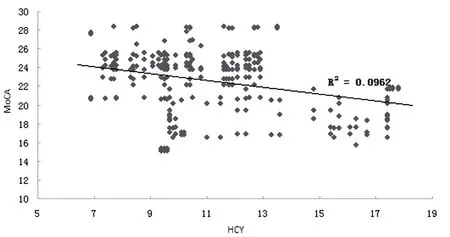
图1 血清Hcy与MoCA评分关系
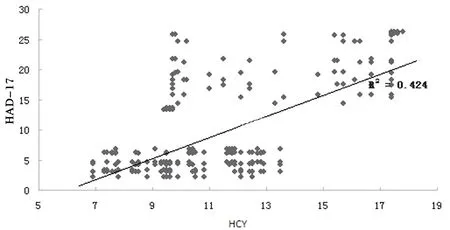
图2 血清Hcy与HAMD-17评分关系
2.3 logistic回归分析 将单因素分析中有意义的指标如卒中病程、NIHSS评分、血清Hcy水平、MoCA评分纳入多因素logistic回归分析,计量资料以均值为界限转化为分类资料,赋值情况见表2。多因素logistic回归分析显示,卒中病程、NIHSS评分、MoCA评分、血清Hcy水平均是PSD发生的独立危险因素(P
<0.05)。见表3。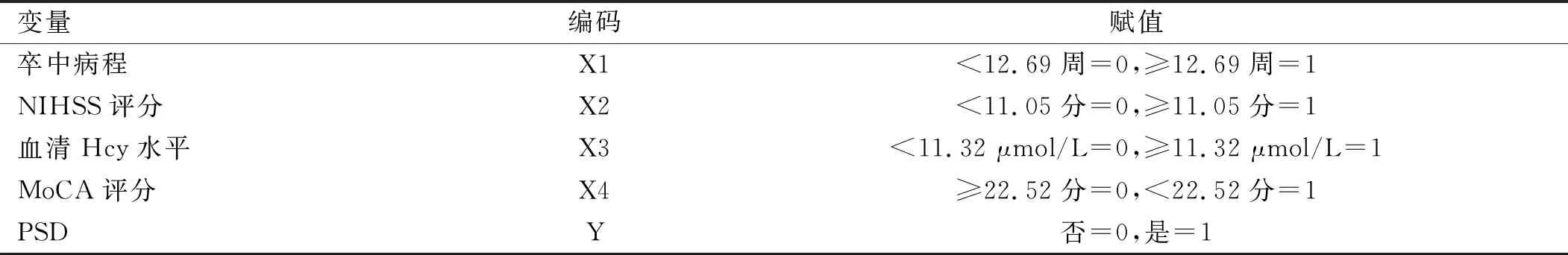
表2 影响PSD发生的logistic多因素回归分析变量赋值表
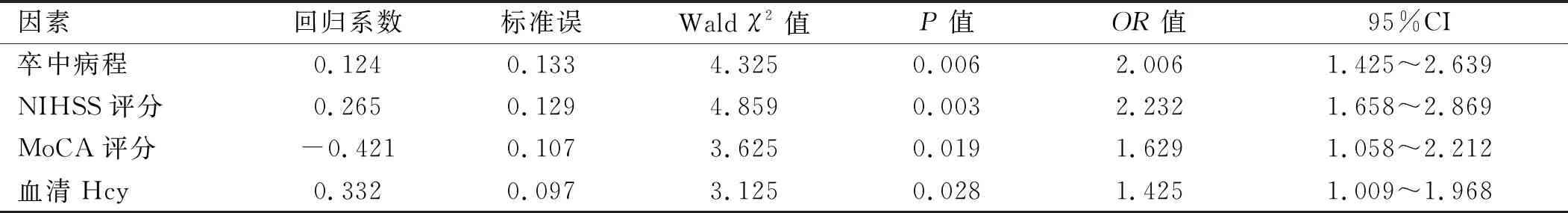
表3 影响PSD发生的logistic回归分析结果
2.4 高Hcy血症患者治疗前后相关指标比较 65例PSD患者降Hcy治疗3个月后,血清Hcy水平降低、HAMD-17评分降低、MoCA评分升高,差异有统计学意义(P
均<0.05)。见表4。
表4 高Hcy血症患者治疗前后指标比较(n=65)
3 讨论
根据最近的流行病学资料显示,约有三分之一患者在发生脑卒中后的1年内,存在不同程度的抑郁和焦虑,然而只有10%左右的PSD患者被确诊并接受治疗。本研究结果显示,PSD组患者卒中病程较长、NIHSS评分较高、血清Hcy水平较高。卒中病程、NIHSS评分、血清Hcy水平是PSD发生的独立危险因素。因此,笔者认为,对于脑卒中患者卒中病程长、NIHSS评分高、血清Hcy水平高的患者,应高度警惕PSD的患病风险。
尽早进行抑郁筛查和预防性抗抑郁治疗,可能降低PSD发生率或推迟发病时间,改善临床预后。一项meta分析研究显示,急性脑卒中后用5-羟色胺再摄取抑制剂(selective serotonin reuptake inhibitor,SSRI)类药物预防性抗抑郁治疗可降低抑郁发生率,改善抑郁症状、运动功能及神经功能,并且对死亡率和不良事件发生率无影响,说明急性脑卒中后抗抑郁治疗是有效的。既往研究发现,伴有高Hcy的老年卒中患者,其抑郁障碍患病风险增加70%,而补充B族维生素和叶酸,则可在降低卒中风险的同时,降低卒中患者继发抑郁症风险,或提高抗抑郁的疗效。本研究针对65例PSD患者进行降Hcy治疗3个月后,显示患者的HAMD-17评分降低、MoCA评分升高,说明降低血清Hcy水平可改善抑郁和认知功能。然而目前PSD治疗指南并不提倡卒中后预防性应用抗抑郁治疗。Hcy是一种含硫氨基酸,参与体内多种甲基化反应和能量代谢,其与血管内皮细胞受损关系密切,对神经细胞和血管有直接毒性作用,是认知功能减退的独立危险因素。目前认为高Hcy引起PSD的可能机制有以下几种:①通过对血管的直接毒性作用引起脑血管进一步破坏,损伤大脑;②产生过量氧自由基诱发精神障碍;③通过激活N-甲基-D-天门冬氨酸受体产生兴奋性毒性,导致细胞凋亡;④影响神经递质的合成和代谢,如五羟色胺、多巴胺及去甲肾上腺素等;⑤通过自身氧化引起的氧化应激反应,破坏神经细胞的氧化还原信号通路,并诱导DNA链断裂导致神经细胞凋亡;⑥加速脑血管动脉粥样硬化,影响脑血流;⑦影响能量储存和利用的重要化合物(肌酸和磷酸肌酸)含量,引起脑的能量代谢紊乱。
综上所述,卒中病程越长、NIHSS评分越高、血清Hcy水平越高,PSD发生风险越高。对急性缺血性脑卒中患者常规检测血清Hcy水平,可作为临床早期筛查和预测PSD风险的依据。针对高Hcy患者进行降Hcy治疗可能有助于改善抑郁和认知功能,预防卒中复发,从而提高患者的生活质量。

