腰硬联合麻醉与持续硬膜外麻醉在子宫肌瘤手术中的临床应用效果
李增智
(盖州市博海医院麻醉科,辽宁 盖州 115200)
子宫肌瘤是女性常见的良性肿瘤之一,是因子宫平滑肌组织增生形成的肿瘤。该病易发生于育龄期女性,据统计,育龄期女性中有25%~50%的人群患有子宫肌瘤[1]。子宫肌瘤可导致患者出现白带增多、子宫出血、腹膜包块等症状,部分患者还可出现不孕情况,孕期子宫肌瘤患者还可能出现流产的情况,会对女性的身心健康造成严重的影响[2]。目前,临床治疗子宫肌瘤多以手术治疗为主,包括传统的经腹、经阴道子宫切除术或者肌瘤切除术、微创切除子宫手术或者经腹腔镜、宫腔镜切除肌瘤术等[3]。一般来说,临床多通过患者肌瘤所处位置采取相应的手术方式,而在手术过程中,还有一个关键的步骤即麻醉,麻醉效果可直接影响患者的手术效果及预后效果[4]。目前,临床对子宫肌瘤手术患者多采取腰部麻醉及硬膜外麻醉,其中腰硬联合麻醉较为常见。腰硬联合麻醉可有效结合腰部麻醉及持续硬膜外麻醉2种麻醉方法的优点,取长补短,有效发挥各自的优势,进而起到麻醉起效快、镇痛效果佳、持续时间长、肌松效果佳等作用[5]。因此,腰硬联合麻醉已被广泛应用于临床治疗子宫肌瘤的手术中,并已被临床所认可。基于此,本研究旨在探究腰硬联合麻醉与持续硬膜外麻醉在子宫肌瘤手术中的临床应用效果。
1 资料与方法
1.1 一般资料 选取我院2018年2月至2019年2月收治的76例行子宫肌瘤手术的患者作为研究对象。所有患者经检查均确诊为子宫肌瘤,且符合子宫肌瘤切除术指征;所有患者知悉本研究,并已签署知情同意书。排除精神疾病患者、严重肌瘤患者、行子宫全切除术患者、伴发严重心肝肾脏器疾病患者等。将所有患者按照入院顺序随机分为腰硬联合组、持续麻醉组,各 38例。腰硬联合组年龄30~54岁,平均年龄(40.13±6.78)岁;体质量45~69 kg,平均体质量(54.33±7.96)kg;美国麻醉医师协会(American Society of Anesthesiologists,ASA)麻醉分级:14例Ⅰ级,17例Ⅱ级,7例Ⅲ级。持续麻醉组年龄29~55岁,平均年龄(40.34±6.81)岁;体质量44~68 kg,平均体质量(54.41±8.03)kg;ASA麻醉分级:13例Ⅰ级,16例Ⅱ级,9例Ⅲ级。两组患者的基础资料相比,差异无统计学意义(P>0.05),可进行比较。
1.2 方法 所有患者在入院后均完善常规检查,并监测生命体征,同时护理人员应提前配合患者做好手术准备工作。在患者进入手术室后,开放外周静脉,并动态监测无创血压、心电图及血氧饱和度等,协助患者取仰卧位,之后开始进行麻醉[6]。持续麻醉组患者给予持续硬膜外麻醉,具体步骤为:于患者L2~3椎间隙穿刺,将适量麻醉药物自穿刺点注入5~10 min后,观察患者是否存在反应,若依旧存在反应,应将麻醉药剂量追加至患者无任何反应为止。在术中密切监测患者的生命体征指标,并按照患者情况每60~90 min给药1次[7]。腰硬联合组患者给予腰硬联合麻醉,具体步骤为:于患者L2~3椎间隙穿刺,待确定穿刺针头已达硬膜外腔时,自硬膜外将腰穿针穿刺进蛛网膜下腔至脑脊液流出为主。之后将适量麻醉药经硬膜脊膜注入至蛛网膜下腔,并立即将腰穿针拔出,行持续硬膜外麻醉,5~10 min后,观察患者是否存在反应,若依旧存在反应,应将麻醉药剂量进行追加至患者无任何反应为止。在术中密切监测患者的生命体征指标,并按照患者情况增加麻醉药用量。
1.3 观察指标 对比两组患者的麻醉效果、麻醉起效时间、阻滞完全时间及不良反应发生情况。麻醉效果[8]分为优、良、差3个等级,其中患者未出现任何不适,且肌肉松弛,未发生内脏牵拉反应,手术成功完成为优;患者稍有不适,肌肉松弛,但内脏稍有牵拉反应,经辅助药物治疗后手术成功完成为良;患者存在明显疼痛感,肌肉紧张,存在严重内脏牵拉反应,须行全身麻醉方可顺利完成手术为差。麻醉效果=(优例数+良例数)/总例数×100%。不良反应包括恶心、呕吐、疼痛及牵拉反应等。
1.4 统计学方法 采用SPSS 21.0统计学软件对数据进行分析。计量资料采用()表示,组间比较行t检验;计数资料采用[n(%)]表示,组间比较行χ2检验;P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者的麻醉效果对比 腰硬联合组患者中14例优,23例良,1例差,麻醉优良率为97.37%;持续麻醉组患者中7例优,25例良,6例差,麻醉优良率为84.21%。腰硬联合组患者麻醉优良率高于持续麻醉组,差异有统计学意义(χ2=3.9337,P=0.0473)。
2.2 两组患者麻醉起效时间、阻滞完全时间对比 腰硬联合组麻醉起效时间、阻滞完全时间均短于持续麻醉组,差异有统计学意义(P<0.05)。见表1。
表1 两组患者麻醉起效时间、阻滞完全时间对比(min,)
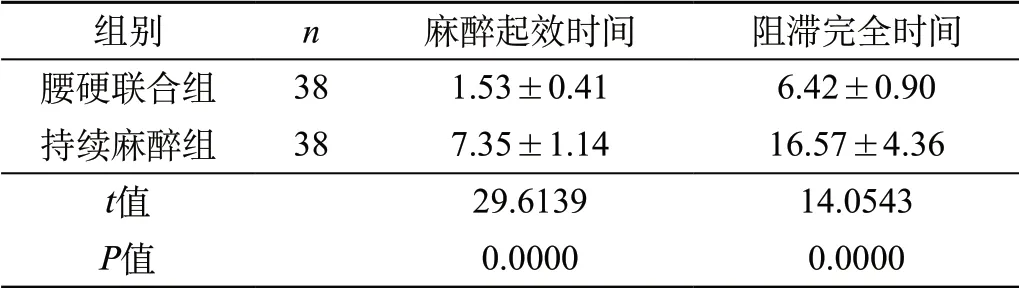
表1 两组患者麻醉起效时间、阻滞完全时间对比(min,)
2.3 两组不良反应发生情况对比 腰硬联合组患者中出现1例恶心,1例呕吐,1例牵拉反应,不良反应总发生率为7.89%;持续麻醉组患者中出现2例疼痛,4例恶心,1例呕吐,3例牵拉反应,不良反应总发生率为26.32%。腰硬联合组不良反应总发生率低于持续麻醉组,差异有统计学意义(χ2=4.5470,P=0.0330)。
3 讨 论
据统计,目前我国育龄女性的子宫肌瘤发病率达30%,且随着年龄的增长发病率也随之不断升高。对于50岁左右的女性来说,子宫肌瘤发病率高达70%~80%,可严重影响女性的身心健康,降低其生活质量[9]。临床多通过手术切除肌瘤治疗该疾病,根据手术病变位置选择适宜的手术方式可提高手术治疗效果。此外,手术麻醉方式也在一定程度上影响手术效果。目前,临床多以持续硬膜外麻醉为主要麻醉方式,该麻醉方式操作简便,易于麻醉师控制麻醉平面,但起效慢,作用时间长,麻醉药用量大,加之有可能无法完全阻断盆腔丛神经,因此镇痛效果并不理想。相比持续硬膜外麻醉,腰硬联合麻醉结合了腰部麻醉及持续硬膜外麻醉的优点,可缩短麻醉药物起效时间,减少麻醉药用量,并起到显著的镇痛效果,避免患者出现多种麻醉不良反应,更利于患者预后效果的改善[10]。本研究结果显示,腰硬联合组麻醉优良率高于持续麻醉组,差异有统计学意义(P<0.05)。腰硬联合组麻醉起效时间、阻滞完全时间均短于持续麻醉组,差异有统计学意义(P<0.05)。腰硬联合组不良反应发生率低于持续麻醉组,差异有统计学意义(P<0.05)。
综上所述,与持续硬膜外麻醉相比,给予子宫肌瘤手术患者腰硬联合麻醉的效果更佳,可显著缩短手术麻醉起效时间及阻滞完全时间,降低不良反应发生率。

