3D打印结合桥接固定系统进行有限元分析在治疗粉碎性复杂髋臼骨折中的应用
黄佳军, 蓝孝全, 董德鹏, 黄智勇, 马建林, 赵敦旭
(山东第一医科大学附属青岛医院, 1. 创伤显微外科, 2. 3D打印医学转化中心, 山东 青岛, 266000)
粉碎型复杂髋臼骨折多采取切开复位内固定治疗,但术中需反复复位,存在手术创伤大、时间长、术后恢复慢等问题[1-2]。桥接系统是一套多元化支架复合体,能克服应力集中的问题,并用弹性固定代替刚性固定,生物力学性能良好[3]。研究[4]证实,桥接固定系统具有三维、弹性、桥接固定等特点,结合3D打印技术可在术前个性化预构桥接内固定系统,并通过有限元分析调整螺钉位置与深度,优化复位模型,强化手术效果。本研究选取112例粉碎型复杂髋臼骨折患者,创新性地将3D打印结合桥接固定系统用于患者的治疗,并建立有限元模型,现将结果报告如下。
1 资料与方法
1.1 一般资料
本研究为前瞻性研究,采取随机对照设计。选取2017年1月—2020年5月山东第一医科大学附属青岛医院收治的112例粉碎性复杂髋臼骨折患者,随机分为观察组和对照组,每组56例。纳入标准: ① 年龄18~60岁者; ② 符合《实用骨科学》[5]中粉碎性复杂髋臼骨折诊断标准并经影像学检查证实者; ③ 患者受伤时间10 d内; ④ 无骨折手术史者; ⑤ 受伤前双侧髋关节活动度正常者; ⑥ 符合手术指征、单侧手术、精神状态正常者; ⑦ 签署知情同意书者。排除标准: ① 过度肥胖或营养不良者; ② 病理性骨折、合并血管神经损伤者; ③ 入组前使用大剂量激素类、免疫抑制剂类药物者; ④ 伴骨质疏松、血友病、自身免疫性疾病、肝肾功能障碍、肿瘤者。
1.2 方法
1.2.1 设备与软件: Windows 10(64位)操作系统,医学三维重建软件Mimics 20.0(Materialise公司), Dell M6600图形工作站,光敏树脂3D打印机(联泰公司)及配套3D-ORTHO三维手术规划系统,螺旋双源CT(西门子)。
1.2.2 术前准备: 患者入院后行抗休克治疗,处理开放伤及脏器损伤,病情稳定后行骨盆X线片、CT检查,明确髋臼骨折分型[6]。
1.2.3 对照组: 采取传统钢板内固定,全身麻醉下手术,漂浮体位,常规消毒、铺单。双柱骨折采取髂腹股沟及K-L联合入路,前柱骨折采取髂腹股沟入路,后壁骨折采取K-L入路。术中注意保护股动、静脉,股神经及股外侧皮神经,辨认髂耻束筋膜,将筋膜与内外侧结构分开,游离筋膜至骨盆入口缘后切断,进入四边体表面和真骨盆腔。沿骨盆入口缘、四边体表面及耻骨上支剥离,依次暴露3个窗口,显露骨折部位。利用骨盆复位器械进行复位,采用术前预弯的内固定钢板及合适长度的螺钉进行固定(钛合金材料)。
1.2.4 观察组: 采取3D打印结合桥接固定系统,术前进行个体化有限元分析并预构桥接固定系统。① 建立复位模型。采取双源CT进行骨盆扫描,电流35~264 mAs, 电压80~120 kV, 螺距0.6 mm, 数据以DICOM格式保存。通过三维编辑分离粉碎骨块并指定颜色,虚拟复位并合成三维复位模型,保留骨折线,保存STL格式。② 3D打印。以STL格式导入3D打印软件中打印等比例树脂实物模型,光固化成型法成型。③ 桥接固定系统。结合打印的复位模型,微调、预弯处理内固定物,模拟内固定物密切贴合骨面并精准定位螺丝钉部位与拧入深度,构建复位模型。④ 有限元分析。扫描复位模型并导入Mimics 20.0软件,将模型各部分建立对应元件,经quick edit处理后划分体网格,有限元模型共生成789 543个结点、48 312个单元。模型材料属性及韧带强度见表1, 材料特性被认为是均匀和各向同性。

表1 材料属性赋值与韧带强度
模拟人体状态对模型施加个性化边界条件和载荷: ① 骨盆上端施加500 N力模拟直立。② 骨盆上端施加500 N力、在+X、-X方向施加7.5 Nm力矩模拟前屈、后伸。③ 骨盆上端施加500 N力、+Y方向施加7.5 Nm力矩模拟前屈侧弯。④ 骨盆上端施加500 N力、+Z方向施加7.5 Nm力矩模拟旋转状态。坐标系基于股骨定义, X轴指向股骨内侧, Y轴指向股骨前方, Z轴竖直向上。根据模拟状态得到内固定物应力分布及位移,并调整螺丝钉部位与拧入深度,减小应力与位移,实现模型优化。观察组在对照组基础上采取有限切开复位,根据术前模拟的内固定方案将内固定物精准植入人体。
1.2.5 术后处理: C臂机透视满意后采用生理盐水冲洗,术后常规伤口内放置引流管48 h, 应用抗生素48 h。24 h后开始股四头肌及屈髋、屈膝练习, 4周后扶双拐下地, 8周部分负重, 12周后完全负重行走。
1.3 观察指标
① 比较2组住院时间、骨折愈合时间。② 2组术后第3天行骨盆正位、髂骨及闭孔斜位X线检查,复位标准参照Matta影像学标准[7]。骨折移位<1 mm判定为解剖复位,骨折移位1~3 mm判定为复位良好,骨折移位>3 mm判定为复位不佳。复位满意率=(解剖复位+复位良好)/总例数×100%。③ 术后随访6个月,采用Harris评分[8]评估髋关节功能,包括疼痛、功能、关节活动度、肢体畸形等项目,总分100分, ≥90分为优, 80~<90分为良, 70~<80分为可, <70分为差。④ 统计患者术后6个月内并发症发生情况,计算并发症发生率。
1.4 统计学方法
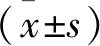
2 结 果
2组一般资料比较,差异无统计学意义(P>0.05), 见表2。观察组住院时间、骨折愈合时间短于对照组,差异有统计学意义(P<0.05), 见表3。观察组复位满意率高于对照组,差异有统计学意义(P<0.05), 见表4。观察组术后3、6个月的Harris评分高于对照组,差异有统计学意义(P<0.05), 见表5。观察组并发症发生率低于对照组,差异有统计学意义(P<0.05), 见表6。

表2 2组一般资料比较

表3 2组术后恢复情况比较

表4 2组复位效果比较[n(%)]

表5 2组髋关节Harris评分比较

表6 2组术后并发症发生情况比较[n(%)]
典型病例分析: 患者男性, 38岁,Letournel-Judet分型为“T”型骨折,采取3D打印结合桥接固定系统治疗,取得满意的复位效果,随访结果显示骨折愈合良好。术前X线检查提示骨盆及髋臼骨折,术前CT检查显示骨盆及髋臼骨折情况, 3D打印骨折模型直观显示骨盆及髋臼骨折情况; 术前骨折模拟复位,有限元分析设计内固定物大小、形状及固定位置的正位效果; 术前骨折模拟复位,有限元分析设计内固定物大小、形状及固定位置的侧位效果; 3D打印骨折复位模型,进行手术固定设计制作; 术后X线片提示骨折复位固定良好; 术后2个月复查X线片提示骨折愈合良好。见图1。

A: 术前X线检查; B: 术前CT检查; C: 3D打印骨折模型; D: 术前骨折复位模拟;E: 复位模型的有限元分析; F: 基于骨折复位模型的手术固定设计; G: 术后即刻X线检查; H: 术后2个月X线复查。
3 讨 论
粉碎性复杂髋臼骨折移位形式复杂,手术难度大,复位与固定是手术成功的关键。传统钢板内固定存在较大局限性及主观性,术中复位效果依赖于术者临床经验,存在创伤大、复位不理想等缺点[9]。医学3D打印多基于CT或MRI原始数据来建立三维模型并完成打印。有限元分析是建立三维数字模型后进行的模拟力学测试,近年来已逐渐用于膝关节、髋关节骨折手术患者治疗中[10]。有限元分析可模拟不同咬合状态下的力学效应,运算骨折内固定取出前的骨愈合模型及内固定取出后的稳定性,同时预判内固定断裂风险。
本研究创新性地将3D打印与桥接固定系统结合,根据术前模型个性化预构桥接组合内固定系统,依据解剖部位、应力强度等实施个性化手术,术后3、6个月观察组的Harris评分均高于对照组,髋关节功能恢复优于对照组,差异均有统计学意义(P<0.05), 考虑与桥接系统通过多方向螺钉置入实现多维固定,具有更强的抗剪切、抗旋转及抗弯曲作用,精确预弯可增强桥接固定系统与骨面的贴合程度,以及获得更高的固定生物力学性能有关[11-12]。本研究中,观察组复位满意率达83.93%, 高于对照组的66.07%, 差异有统计学意义(P<0.05), 与既往研究[13-14]结论一致。
观察组采用3D打印技术在术前打印出原始骨折模型及复位模型,预测手术难度及演练手术操作,同时使用复位模型精准预构桥接组合式系统,并进行医学有限元分析,而后精准植入机体,有利于减轻手术创伤。观察组仅需要进行有限切开复位,实现了微创治疗[15],因此住院时间及骨折愈合时间较对照组缩短。本研究中,对照组2例内固定弯曲或折断主要是因内固定放置不当导致应力过分集中以及与骨质接触不良造成。桥接钢板安装更为灵活,经有限元分析定位螺丝钉部位,减小了应力集中,避免了术后内固定弯曲或折断。创伤性关节炎的发生多因移位的髋臼骨折未能准确复位,术后在肢体行走与活动过程中不断摩擦周围相关关节及组织而诱发[16]。异位骨化、切口感染等多因软组织创伤大引起,观察组采取有限切开复位,减轻手术创伤,是观察组并发症发生率低于对照组的主要原因。
本研究的不足有: ① 研究证据等级不高,缺乏中远期疗效评价; ② 3D打印制备骨折模型、预弯桥接固定系统等均是在排除骨折周围血管、神经的情况下进行的,实际上过多地暴露、分离软组织可能会造成“二次创伤”; ③ 研究样本量较少,缺乏大宗数据结果。值得注意的是, 3D打印结合桥接固定系统的术前准备时间较长,患者术前住院时间会相应延长,增加了住院花费; 个性化预构桥接固定系统需针对患者实际情况进行个性化设计与优化,治疗费用也会明显增加,会加重部分患者经济负担,临床应用可能受限。
综上所述, 3D打印结合桥接固定系统进行有限元分析在治疗粉碎性复杂髋臼骨折患者中效果显著,可获得满意的复位与固定效果,减少术后并发症,促进髋关节恢复。

