抗菌药物降阶梯疗法联合支气管肺泡灌洗术治疗急性脑梗死合并肺部感染患者的疗效及预后观察
刘玉 张建 郭涛 王伟
(同济大学附属上海市普陀区人民医院急诊科,上海 200060)
根据流行病学研究分析,急性脑梗死合并肺部感染的发生率约为5%~10%左右[1]。有研究[2]指出,急性脑梗死合并肺部感染病人进行支气管肺泡灌洗术与抗菌药物降阶梯联合治疗,可促进病情病情迅速康复,降低再次感染的风险,病原菌清除显著。本文观察急性脑梗死合并肺部感染病人予以支气管肺泡灌洗术和抗菌药物降阶梯联合治疗的临床效果及预后研究。
1 资料与方法
1.1一般资料 选取2017年2月至2020年2月在本院接受诊治的急性脑梗死合并肺部感染病人150例,纳入标准:符合世界卫生组织制定的急性脑梗死合并肺部感染的诊断标准[3];经临床影像学资料、临床特征、实验室检查指标明确诊断。排除标准:妊娠期、哺乳期女性、精神疾患、颅脑肿瘤、原发性呼吸系统病变、急性感染性病变。随机分为对照组(n=74)和观察组(n=76)。观察组中男41例,女35例,年龄52~73岁,平均年龄(69.3±3.1)岁,神经功能缺损评分(36.4±4.1)分,APACHE II评分(25.3±2.1)分;对照组中男41例,女33例,年龄52~73岁,平均年龄(69.2±3.1)岁,神经功能缺损评分(36.3±4.0)分,APACHE II评分(25.5±2.2)分。两组一般资料比较无统计学意义(P>0.05),具可比性。
1.2方法 两组均进行支气管灌洗术治疗:根据病人的病情确定具体的灌洗次数;气道黏膜局部麻醉应用2%的利多卡因,根据影像学检查结果,对感染病灶部位明确监测,在病灶支气管亚段部位、主段部位插入电子支气管镜(徐州安东仪器仪表有限公司生产的VB-2600型HUGE电子支气管镜),完全析出痰液;气道分泌物首次残疾后予以病原学检查,肺段分段病变部位予以37°C灌洗液灌洗;全面灌洗肺部分泌物较多、炎性反应严重部位,灌洗莞城后予以负压吸引,支气管肺泡灌洗抽吸工作,缓慢拔除电子支气管镜;最后一次拔除操作中,将布地奈德1 mg注入隆突部位,间隔一日后再次治疗,病人取侧卧位,治疗时间为15 min。对照组:进行抗菌药物常规治疗,根据药敏实验和临床效果调节抗菌药物,选择第三代头孢菌素;观察组予以针对性窄谱抗菌药物,选择注射用亚胺培南西司他丁钠(商品名:泰能;批准文号:H20084018;生产厂家:珠海联邦制药股份有限公司)。
1.3评估标准 临床效果评估标准:临床有效率=治愈%+显效%;比较两组病原菌清除情况[4]。
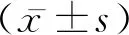
2 结 果
2.1两组临床效果分析 观察组治愈54例,显效14例,临床总有效68例(89.5%),对照组治愈47例,显效4例,临床总有效51例(68.9%)。观察组临床总有效率高于对照组(χ2=8.45,P<0.05)。
2.2两组各项临床指标分析 观察组治疗中应用呼吸机时间、住院时间、病灶吸收时间显著低于对照组,差异有统计学意义(P<0.05),见表1。
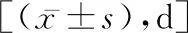
表1 两组各项临床指标分析
2.3两组病原菌清除情况分析 观察组病原菌清除情况显著优于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组病原菌清除情况分析(n,%)
3 讨 论
本文结果显示,观察组临床有效率高于对照组(P<0.05);观察组治疗中应用呼吸机时间、住院时间、病灶吸收时间显著低于对照组(P<0.05);观察组病原菌清除情况显著优于对照组(P<0.05),与杨艳芳等[5]的研究结果大体一致,少数急性脑梗死病人因肺部感染控制难度较大,形成临床难治性肺部感染,其主要因素为:患侧支气管分泌物引流受阻,机体肺组织内抗菌药物的分布无法达到最低细菌抑菌浓度[6];急性脑梗死病人反复呕吐、颅内压增高,引发神志障碍、误吸,正常的咳嗽反射和吞咽功能消失,引发肺部感染,轻者可对神经康复时机延误,重者可出现多脏衰或急性呼衰,甚至死亡[7];少数病人因存在肺部基础病变,肺功能下降,自主排痰功能降低,支气管粘膜局部长期水肿、充血;长期应用免疫抑制剂、激素、化疗药物降低机体的免疫功能;脑血管意外、手术、胸部外伤引发咳嗽活动受限[8];长期应用抗菌药物病原菌的耐药性增高。支气管肺泡灌洗术经支气管纤维镜可对病灶直视,可彻底、准确清除痰痂及炎性分泌物,同时病原菌培养实验可指导调节抗菌药物,对肺部通气及换气功能进行改善。灌洗后湿化病灶内分泌物,对呼吸道进行刺激,导致咳嗽反应,促进排除肺部痰液[9];同时可促使局部药物浓度增加,增强其抗菌效率。将抗菌药物灌洗液注入后,可促使局部的抗菌药物浓度提高,杀菌效果增强,对肺部感染进行控制[10]。
综上所述,急性脑梗死合并肺部感染病人进行支气管肺泡灌洗术与抗菌药物降阶梯联合治疗,可显著清除病原菌,促进病人迅速康复,病人再次感染率低,值得临床推广。

