绿色通道急救护理模式在急诊救治小儿高热惊厥中的应用效果
蔡梦雷
(华中科技大学同济医学院附属同济医院 儿科,湖北 武汉,430030)
小儿高热惊厥为儿科危重症,临床表现为阵发性或强制性痉挛抽搐、体温升高等,因发病急骤,患儿多由急诊科收治。小儿高热惊厥多由上呼吸道感染所致,若发热惊厥时间较长,可能诱发患儿脑损伤,导致其出现智力障碍,甚至危及其生命[1]。常规急诊就诊过程中挂号、排队、缴费等繁琐流程导致高热惊厥患儿的最佳诊疗时间被延误,预后不佳。随着临床急救医学的飞速发展,绿色通道急救护理广泛应用于急诊科,该护理模式通过合理配置急救人员,准确、快速地评估高热惊厥患儿病情,急救全程给予患儿绿色通道治疗,从而有效缩短患儿急救时间,最大限度地改善其预后,降低并发症发生率[2-3]。基于上述内容,本研究探讨绿色通道急救护理模式在急诊救治高热惊厥患儿中的应用效果。
1 对象与方法
1.1 研究对象
本研究选取2019年1月至2020年12月华中科技大学同济医学院附属同济医院儿科急诊救治的90例高热惊厥患儿作为研究对象,并经本院医学伦理委员会批准实施。纳入标准:① 年龄≤6岁;② 符合临床小儿高热惊厥诊断标准[4];③ 患儿家属无沟通障碍;④ 患儿监护人知情并同意。排除标准:① 先天性免疫系统疾病;② 中枢神经系统感染;③ 肝衰竭或肾衰竭;④ 家庭成员有癫痫史。采用随机数字法分为对照组(45例)和观察组(45例)。对照组中,男21例,女24例;平均体温(39.22±0.32)℃;年龄(3.23±0.42)岁;惊厥持续时间(20.31±5.12)s。对照组患儿家属中,男11例,女34例;文化程度为高中及以下6例,大专13例,本科及研究生26例。观察组中,男23例,女22例;平均体温(39.30±0.28)℃;年龄(3.52±0.38)岁;惊厥持续时间(20.42±4.89)s。观察组患儿家属中,男14例,女31例;文化程度为高中及以下4例,大专16例,本科及研究生25例。2组间一般资料的差异均无统计学意义(P均>0.05)。
1.2 方法
1.2.1 常规护理 对照组患儿给予常规护理。护理人员接到120急救电话后联系急救车辆将患儿送至急诊科。准备好抢救设备仪器和急救药品,密切监测患儿的生命体征,协助医师开展急救工作、完成相应检查,做好患儿家属的安抚工作,相应病历记录完整。急救结束后将患儿移送至相应科室。
1.2.2 绿色通道急救护理模式 观察组患儿给予绿色通道急救护理模式。①护理人员到达急救现场后,第一时间将患儿头部偏向一侧,迅速将患儿的上衣扣解开,清除其口鼻内的分泌物,保持呼吸道通畅;同时为防止舌后坠,应用舌钳将患儿舌头拉出,避免出现窒息现象。② 患儿入院后,护理人员快速分诊问诊并评估其病情,将绿色通道标识发给患儿家属,立即将患儿送往抢救室。③ 医护人员准确评估患儿病情,遵循定时、定位和定则的原则,给予患儿解痉、降温等对症处理。急救中密切关注患儿的生命体征变化,若出现异常情况,立即告知医师。④ 对于年龄稍大的患儿采用鼻导管吸氧,保持氧流量在2~3 L/min;婴幼儿采用头罩法吸氧,氧流量为4~5 L/min,以缓解患儿缺氧状况。⑤ 给予患儿发热干预,应用双氯芬酸钠栓(湖北东信药业有限公司,50 mg/粒)或者口服布洛芬混悬液(上海强生制药有限公司,30 mL/瓶)降低体温,并配合采取局部冷敷等物理降温方式。⑥ 给予患儿解痉处理,肌内注射适量苯巴比妥钠(上海上药新亚药业有限公司,50 mg/瓶)或保留灌肠水合氯醛(青岛宇龙海藻有限公司,10%水合氯醛溶液),避免其呼吸抑制。⑦ 面对患儿突发的惊厥抽搐,家属普遍存在担忧、害怕、紧张等负面情绪,护理人员应做好家属安抚工作,采用通俗易懂的语言向其介绍小儿高热惊厥的发病原因、临床表现、治疗方法及预后情况等,指挥家属协助医护人员稳定患儿情绪。⑧ 待急诊科完成患儿抢救工作后,参照绿色通道原则办理相关手续,安排进入相应临床科室。
1.3 观察指标
① 急救时间:记录患儿的急救、转运、等候和问诊分诊时间。② 临床症状缓解情况和住院时间:记录患儿退热、惊厥消失时间,住院时间,以及入院时和入院后1 h的体温。③ 急救期间并发症发生情况:主要包括吸入性肺炎、舌咬伤和跌伤。④ 病情转归结局:病情稳定判定标准[5]即患儿经急诊救治后体温恢复至正常,病情有效控制。⑤ 疾病不确定感:采用疾病不确定感父母量表(PPUS)[6]于急救结束后评估患儿家属的疾病不确定感,包含4个维度,分别是不可预测性、信息缺失性、复杂性和不明确性,共31个条目,每个条目均采用Likert 5级评分法,总分为31~155分,其中≥102分为高水平,63~101分为中水平,≤62分为低水平,分数越低提示疾病不确定感越低。⑥ 后遗症发生情况:采用电话和门诊随访方式,记录患儿急救后6个月内出现智力障碍、脑性瘫痪和癫痫的情况。
1.4 统计学方法
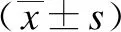
2 结果
2.1 2组患儿急救时间比较
观察组患儿的急救、转运、等候和问诊分诊时间均明显短于对照组(P均<0.05),见表1。
2.2 2组患儿临床症状缓解情况及住院时间比较
观察组患儿的退热、住院和惊厥消失时间均明显短于对照组(P均<0.05)。入院时,2组患儿体温的差异无统计学意义(P>0.05);入院后1 h,2组患儿体温均明显低于入院时(P均<0.05),且观察组体温明显低于对照组(P<0.05),见表2。
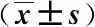
表2 2组临床症状缓解情况及住院时间比较
2.3 2组患儿并发症发生情况和病情转归结局比较
观察组急救期间的并发症总发生率为8.89%,低于对照组的24.44%(P<0.05),病情稳定率为80.00%,明显高于对照组的57.78%(P<0.05),见表3。
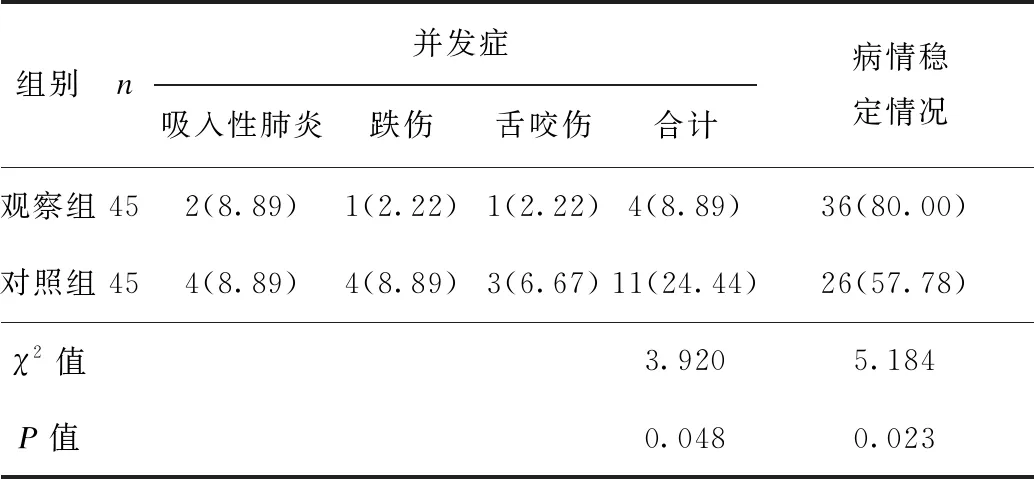
表3 2组患儿并发症发生情况和病情转归结局比较 [例(%)]
2.4 2组患儿家属PPUS评分比较
观察组患儿家属的不可预测性、信息缺失性、复杂性、不明确性和PPUS总评分均明显低于对照组(P均<0.05),见表4。

表4 2组患儿家属PPUS评分比较分)
2.5 2组患儿后遗症发生情况比较
观察组患儿在急救后6个月内的后遗症发生率为6.67%,明显低于对照组的22.22%(P<0.05),见表5。

表5 2组患儿后遗症发生情况比较 [例(%)]
3 讨论
小儿高热惊厥表现为体温异常升高、抽搐和惊厥等症状,其发病原因多为上呼吸道感染,救治时务必分秒必争,若救治不及时,患儿可能会出现中枢性呼吸骤停,影响其智力发育[7]。常规急救护理中对时间的把控相对较弱,可能延误患儿最佳的救治时机,导致不良预后。
绿色通道急救护理中护理人员密切配合,全程开通绿色通道。本研究结果显示,观察组患儿的急救、转运、等候、问诊分诊、退热、住院和惊厥消失时间均明显短于对照组(P均<0.05),观察组入院后1 h体温明显低于对照组(P<0.05),提示绿色通道急救护理能够有效缩短高热惊厥患儿的救治时间和临床症状消失时间。分析原因为,迅速解痉是治疗小儿高热惊厥的关键点,本研究绿色通道护理中以患儿为中心,护理人员由被动变主动,采取肌内注射苯巴比妥钠、保留灌肠水合氯醛等方式尽快解除患儿的痉挛症状、防止呼吸抑制[8]。高热惊厥发病期间患儿处于大脑缺氧状态,舌头肌肉瘫软,易出现舌咬伤。此外,若患儿在饭后发病或发病期间无家属注意,则可能导致食物反流诱发吸入式肺炎或出现跌伤[9]。本研究结果显示,观察组患儿的并发症总发生率明显低于对照组,病情稳定率明显高于对照组(P均<0.05),提示绿色通道急救护理可有效改善高热惊厥患儿状况。这可能是由于绿色通道急救护理中护理人员全程保持患儿呼吸道通畅,降低舌咬伤等事件的发生率。石咏梅等[10]的研究也证实绿色通道护理可有效降低高热惊厥患儿的并发症发生率。本研究结果发现,观察组患儿家属的不可预测性、信息缺失性、复杂性、不明确性和PPUS总评分均明显低于对照组(P均<0.05),提示绿色通道急救护理中通过对患儿家属介绍疾病相关健康知识,可提高家属对疾病的认知能力,降低其疾病不确定感水平。分析原因为,疾病不确定感是指个人对疾病知识的掌握程度,而高热惊厥患儿家属对疾病不甚了解,心理压力较大,为保证急救措施的顺利实施,需要家属全力配合[11]。本研究结果还显示,观察组的后遗症发生率明显低于常规护理组(P<0.05),提示绿色通道急救护理可有效降低智力障碍和癫痫等的发生率。
综上所述,绿色通道急救护理模式能够有效改善小儿高热惊厥患儿的预后状况,缩短急救时间,降低患儿家属的疾病不确定感水平。
Journal of Clinical Nursing in Practice2021年10期
