风险护理模式对植入式静脉输液港患者导管堵塞发生情况及日常生活能力的影响
缪英霞, 李月圆, 钱火红, 陈珏, 鲁桂华
(海军军医大学第一附属医院 门诊部,上海,200433)
植入式静脉输液港的临床特点主要在于皮下植入,且需长时间放置于机体内,其在药物输注期间应用较为广泛,不仅可以进行输血及补液等相关操作,还能完成临床检验所需要的血液标本采集[1]。现阶段,越来越多的患者开始借助于植入式静脉输液港开展化学药物治疗,但护理上具有较大的难度,存在较高的潜在性风险,如导管脱落、堵塞等,因此需配合相应的护理措施[2]。风险护理管理是指通过采取一系列的护理干预措施,进行不同类型风险因素的识别和评估[3]。风险护理模式以风险护理管理流程为基础,在护理期间通过评估、识别和处理3个阶段展开风险管理,可以对风险问题进行有效的预防和控制[4]。本研究分析并评估风险护理模式应用于患者植入式静脉输液港护理管理期间所取得的效果。
1 对象与方法
1.1 研究对象
以2020年1~12月海军军医大学第一附属医院接受植入式静脉输液港治疗的223例患者为研究对象,本研究符合海军军医大学第一附属医院医学伦理委员会相关规定。纳入标准:① 入院后均应用植入式静脉输液港治疗;② 生命体征稳定;③ 病历资料、检查记录齐全;④ 植入式静脉输液港留置时间>1个月;⑤ 预计生存期>3个月;⑥ 患者及其家属对研究内容知情同意。排除标准:① 伴有精神系统疾病;② 植入输液港不耐受;③ 表现为认知、视力或听力障碍;④ 合并严重影响本研究结果的基础性疾病;⑤ 研究中途退出。将所选患者依照随机数字表法划分为对照组(112例)和观察组(111例)。2组的基线资料对比均无统计学差异(P均>0.05),见表1。

表1 2组患者基线资料比较
1.2 方法
1.2.1 常规护理 对照组患者采用常规护理措施,为期1个月。① 基础护理:首先落实常规治疗和护理干预,制作植入式静脉输液港专用维护手册,准确记录使用情况及日常维护情况。② 穿刺护理:在穿刺前佩戴无菌手套,使用无菌巾,消毒范围直径不小于10 cm,每周换药1次。③ 封管护理:责任护士负责植入式静脉输液港留置后的冲、封管,输液口和输液有关的补液口抽取血液后即刻采取脉冲式冲洗管,便于冲洗导管和注射基座中残留的药物和血液,以免发生堵塞现象,一般情况下每4周使用肝素生理盐水冲洗、封管1次。定期进行敷料更换,观察患者皮肤状况及导管通畅情况。
1.2.2 风险护理模式 观察组患者采用风险护理模式,为期1个月。
1.2.2.1 风险评估 组建风险护理管理小组,分析并评估患者病情、用药情况、治疗方案、护理措施,以及植入式静脉输液港应用后存在的不良反应,进行讨论。小组成员于护理期间通过头脑风暴对植入式静脉港不良事件发生的原因进行详细分析,总结根本性因素,涉及内容包含患者自身因素、管理制度因素及护理人员自身因素,结合实际工作经验与专家意见制订具体的改进方案。
1.2.2.2 准备工作 ① 组织培训:护理期间对小组成员加强专业培训,提高其安全意识。全员开展植入式静脉输液港风险事件防控措施的培训,培训时间控制在30 min左右,在护理管理期间通过案例分析、PPT讲述等方式向患者讲解常规护理、不良事件识别及防控措施等内容。此外,专业人员创建微信公众号或微信群聊,让护理人员扫码关注,定期推送科普知识。② 建立风险预警机制:查阅文献,并咨询专家后设计植入式静脉输液港风险评估量表,评估内容包括患者年龄、基础性疾病、导管通畅程度、置管时间,以及是否存在穿刺部位硬化、红肿等症状。责任护士负责每日评估,当风险条目达到50%以上时判定为中度风险,由小组成员启动输液港风险事件的预警机制,暂停使用植入式静脉输液港,然后组织风险护理管理小组进行讨论,制定针对性的护理干预措施,直至预警解除。
1.2.2.3 风险处理 ① 强化预警处理:制定植入式静脉输液港不良反应的预警处理措施,由专业人员设计教学手册,手册内容以图片形式为主,辅助应用少量的文字进行解释,将其发放给科室护理人员。组织小组成员进行2次集中教学,系统性讲解教育手册的相关内容,对护理期间存在的重要知识点进行强化和巩固,通过现场演示提高护理人员对于相关知识的掌握程度,有效控制静脉输液港相关风险事件的发生。② 完善风险管理:小组成员根据患者疾病情况,以及植入式静脉港输液治疗期间存在的不良事件发生原因、类型进行系统的统计和分析,充分了解不良事件的发生原因和特点,邀请院内专家参与小组讨论,总结护理管理期间存在的问题,挖掘根本原因,制定针对性的改进方案,提升风险护理管理水平。
1.3 观察指标
① 记录2组患者于护理期间导管堵塞、局部皮炎、药液外渗及感染的发生情况,并比较2组患者的不良事件发生率;② 护理前、护理1个月后采用日常生活能力量表(ADL)[5]评估患者的日常生活能力,评分范围为0~100分,所得分值越高表示生活能力越理想;③ 护理1个月后使用自拟调查问卷对护理服务质量进行评估,评估内容包括风险管理、管理目标、护理满意度和整体管理质量,单项评分均为100分,所得分值越高表示护理质量越好;④ 护理前、护理1个月后应用生活质量量表(QOL)[6]评估患者的生活质量,评估内容包含生理机能、躯体功能、精神状态及社会功能,单个指标评分区间为0~100分,所得分值越高表示生活质量越高。
1.4 统计学方法
2 结果
2.1 2组不良事件发生率比较
观察组的不良事件发生率为3.60%,与对照组的10.70%相比更低(P<0.05),见表2。
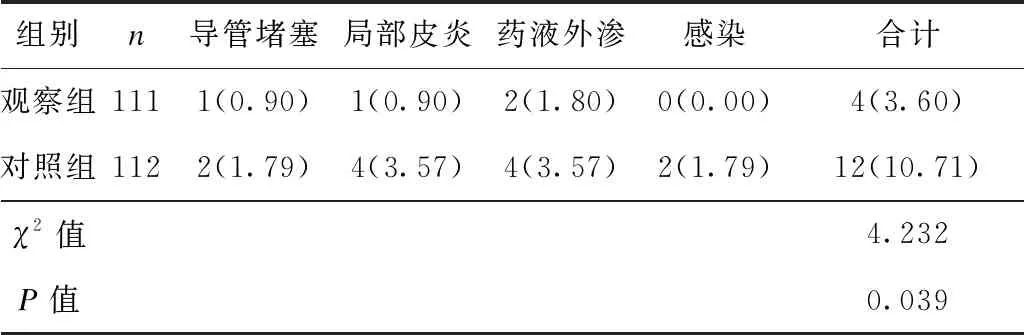
表2 2组患者不良事件发生率比较 [例(%)]
2.2 2组日常生活能力比较
护理前,对照组与观察组的ADL评分对比无统计学差异(P>0.05);护理1个月后,2组的ADL评分均升高(P均<0.05),且观察组较对照组高(P<0.05),见表3。

表3 2组患者ADL评分比较分)
2.3 2组护理服务质量比较
护理1个月后,相较于对照组,观察组的护理服务质量各项评分均更高(P均<0.05),见表4。

表4 2组患者护理服务质量比较分)
2.4 2组生活质量比较
观察组护理前的QOL各维度评分与对照组比较均无统计学差异(P均>0.05);护理1个月后,2组的QOL各维度评分均升高(P均<0.05),且观察组的生理机能、躯体功能、精神状态和社会功能评分均较对照组更高(P均<0.05),见表5。

表5 2组患者QOL评分比较分)
3 讨论
植入式静脉输液港在临床上又被称为植入式中央静脉导管系统,属于完全植入体内的闭合静脉输液方式,此输液途径在肠外营养液、高浓度化疗药物输注及血样采集中被广泛应用[7]。植入式静脉输液港在应用期间能够有效减轻反复静脉穿刺产生的痛苦感,避免刺激性药物损伤外周静脉,在患者日常生活中不存在局限性。在建立植入式静脉输液港后通过创建静脉通路进行药物输注,克服了静脉留置针无法长期留置的难点,是患者可接受静脉输液的永久性通道,可缓解其因多次穿刺而产生的恐惧和疼痛[8-9]。
风险护理模式最初由罗伯特·希斯所提出,对危机前、中、后期展开动态管理,有助于降低风险事件的发生率[10]。护理期间以风险管理为核心,对潜在风险进行识别和评估,可以保证患者接受诊疗的安全性。本研究结果显示,护理后,观察组的不良事件发生率低于对照组(P<0.05),提示患者在接受植入式静脉输液港治疗时应用风险护理模式可以减少不良事件的发生。原因在于,风险评估环节中由护理人员详细分析以往患者采取植入式静脉输液港治疗时发生不良事件的具体原因,根据具体原因制定详细的风险管理方案,并在实践过程中不断改进,从而提升护理管理质量,降低风险事件发生率。本研究结果显示,观察组在护理后的护理质量各项评分均高于对照组(P均<0.05)。分析原因在于,风险护理模式在准备工作环节中,通过案例分析、PPT讲解等使护理人员接受系统的培训和学习,可以提高其植入式静脉输液港护理的专业水平,进而弥补护理工作中存在的缺陷[11]。风险处理环节中,通过系统性讲解教育手册,强化和巩固护理知识要点,对于提升护理人员的不良事件处理能力及护理操作能力均具有积极意义[12]。本研究结果还显示,观察组在护理后的QOL各维度评分、ADL评分均高于对照组(P均<0.05)。分析其原因在于,风险护理模式中通过加强对植入式静脉输液港治疗的审视和反思,在分析静脉输液港风险事件发生的原因后挖掘更为深层的相关影响因素,总结护理管理经验,并进行持续质量改进,有助于提升患者的日常生活能力及生活质量,得到了患者的认可和肯定。
综上所述,风险护理可以提高植入式静脉输液港患者的日常生活能力和生活质量,有效降低不良事件发生率,并提升护理服务质量,值得借鉴和推广。
Journal of Clinical Nursing in Practice2021年10期
