超声测定胃残余量在机械通气患者肠内营养中的可行性及干预体会
潘晶
(清河县中心医院,河北 邢台)
0 引言
早期肠道营养保护胃肠生理功能,防止肠道绒毛萎缩,降低肠道渗出,促进肠道注射,防止局部缺血损伤,并保护肠道免疫功能[1-2]。机械通气患者由于气管插管而不能正常进食,导致不同程度的胃肠功能障碍,正压通气能够降低胸部负压,增加腹腔压力,并影响胸部正常流动[3]。胃肠道镇静药物和镇痛药物的应用可大大抑制胃肠的流动,但是会导致胃肠残留过多,并影响肠营养的治疗效果。抽取胃液法在临床工作中被广泛使用,以测量胃肠残余物的数量,以调整肠道营养方案,但回抽胃液的方法操作极其繁琐,且准确率也不理想,还可能引起腹部胀痛、反流、胃残留物较多等并发症[4-5]。本次研究选取我院2018年1月至2020年1月ICU病房收治的住院治疗的260例机械通气同时进行鼻饲肠内营养患者,探究超声测定胃残余量在机械通气患者肠内营养的可行性及护理体会。
1 资料与方法
1.1 一般资料
选取我院2018年1月至2020年1月ICU病房收治的住院治疗的260例机械通气同时进行鼻饲肠内营养患者随机分为两组,并按照入院顺序随机将其分为对照组和观察组,每组均为130例;观察组中,男65例,女65例,最小年龄为25岁,最大87岁,平均(59.6±3.9)岁。对照组中,男74例,女56例,最小年龄24岁,最大88岁,平均(60.8±3.9)岁。两组患者的性别、年龄等基本资料相比无显著差异(P>0.05),具有可比性。
纳入标准:①家属知晓本次研究并签署相关同意书。②患者符合机械通气肠内营养时间超过2 d的内科患者。
排除标准:①合并肠梗阻、肝、肾功能缺失的患者。②患有精神疾病或者配合度低的患者。
1.2 方法
所有患者使用常用两组均于机械通气48 h后经鼻胃管行肠内营养,使用同种类型的鼻胃管,在床边X线将位置显现出之后,使用肠内营养乳剂,并制定肠内营养护理方案。采用持续输注法。根据病人的耐受性确定输液速度和营养液量。第1天输液速度为30 mL/h,营养液总量为500 mL,第2天输液速度为60 mL/h。之后,结合患者的耐受性,逐步升高输液量和输液速度,直至输液完毕。4 h取胃液1次,监测胃内容物,停肠内营养灌注30 min后取胃液。
对照组措施:使用营养泵从鼻胃管匀速持续泵入营养剂。胃内容物>500 mL时,停止肠内喂养,观察2 h后泵出,当泵出的胃内容物<500 mL时,继续肠内营养,输液时,病人将床头抬高30°~40°,气管导管球囊的压力维持在18~25 cmH2O,营养液温度由恒温器维持在37~38 ℃。吸痰前暂停肠内喂养30 min,每天更换滴注营养液管道。
观察组措施:①心理护理方面,详细阐述了肠内营养对患者的优越性和必要性,说明鼻胃管置入是早期肠内营养的重要保证,告知患者合作要点和可能出现的不适,使患者有充分的心理准备。在应用过程中,经常走访病人,与病人沟通,了解病人的心理生理反应,给予心理支持。②鼻胃管护理是肠内营养成功实施的重要环节。详细内容:正确固定管道,分别固定鼻胃管和胃肠减压管,每天更换胶带。如果胶带因皮肤油脂分泌而融化,应及时更换。术后病人返回病房时,应做好鼻胃管的标记,记录长度,并作为移位内容列出,以便及时发现移位或脱落,判断脱落长度。保持管道畅通。营养液应为无残渣、低粘度食品。每日输液前后,用温开水冲洗管路,预防残留营养液堵塞管腔。③使用便捷式超声诊断仪探头放置于剑突下方,和腹部垂直,显影出胃窦大小,将胃窦面积使用超声测量出来,再按照肠内营养方案合理调整。若提取的胃内容物少于200 mL,保持原来的滴速;若提取的胃内容物少于100 mL,增加滴速20 mL/h;若提取的胃内容物多于200 mL,暂停肠内喂养;每隔8 h实施1次监测。④护理人员每天都用热水棉签清洗患者鼻腔。
1.3 观察指标
统计两组方法喂养用时、白蛋白摄入量、住院时间、机械通气时间进行对比。
统计两组患者的肠内营养耐受情况、喂养成功率,进行对比。
1.4 统计学方法
将实验所得数据采用统计学软件SPSS 18.0进行分析处理,计量资料采用t检验,以均数±标准差(±s)表示;计数资料采用χ2检验,以率(%)表示,P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者的喂养用时、白蛋白摄入量、住院时间、机械通气时间对比。
观察组的喂养用时、白蛋白摄入量、住院时间、机械通气时间均比对照组患者的情况好(P<0.05),详见表1。
表1 两组患者的喂养用时、白蛋白摄入量、住院时间、机械通气时间对比(±s)
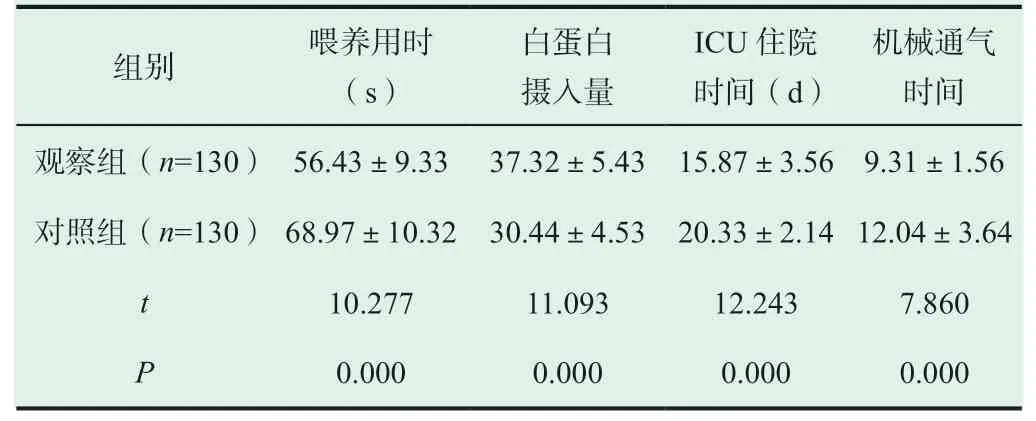
表1 两组患者的喂养用时、白蛋白摄入量、住院时间、机械通气时间对比(±s)
?
2.2 两组患者肠内营养耐受情况、喂养成功率对比。
观察组患者的肠内营养耐受情况要比对照组情况好(P<0.05),两组患者喂养成功率无统计学意义(P>0.05),详见表2。
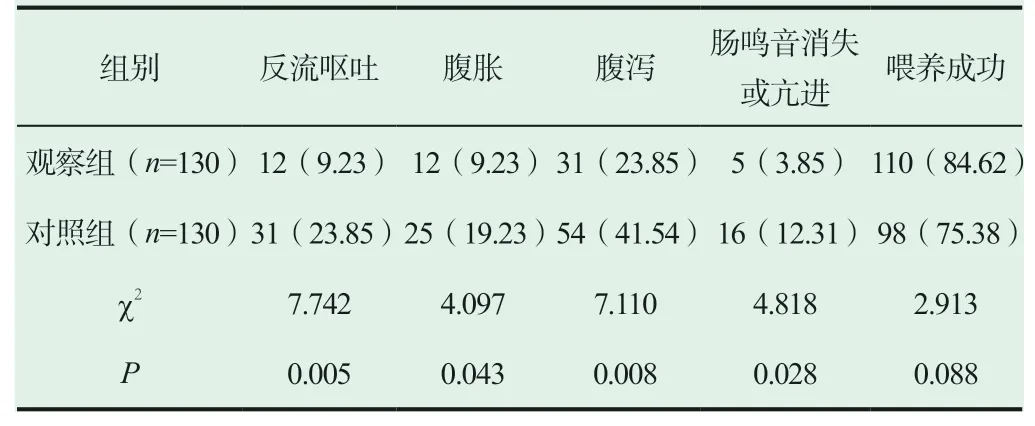
表2 两组患者肠内营养耐受情况、喂养成功率对比[n(%)]
3 讨论
与肠外营养相比,肠内营养有助于维持肠黏膜屏障功能,减少内毒素释放和细菌移位,减少炎症和感染性并发症的发生,增加胃肠蠕动功能障碍的几率,削弱肠道清除能力,导致肠道细菌在胃内生长,同时,复合肠黏膜屏障受损,导致肠道菌群移位,形成内源性感染[6]。目前,超声在重症医学领域的应用越来越广泛,包括肺部等超声禁忌证部位,随着超声的广泛应用,其在重症医学领域的重要地位日益体现出来[7-8]。从最初的超声引导中心静脉置管到目前的脓毒性休克液反应性评价,超声在重症医学领域的应用日益广泛。临床应用中超声监测GRV的主要目的是保证肠内营养的安全实施,但同时也带来了相应的问题,如减少肠内营养的摄入和能量供应不足,从而提高了患者的死亡率和相关临床并发症的发生率。机械通气患者早期肠内营养可降低病死率,缩短ICU住院时间。危重病人机械通气时胃粘膜可能出现缺氧、水肿,影响胃肠道正常消化功能[9]。超声可动态监测胃残余容积,评价患者胃肠道排空情况,实施个体化肠内营养目标喂养方案及护理,指导机械通气患者肠内营养的量和速度对机械通气患者的营养至关重要[10]。
本次实验结果显示,观察组的喂养用时、白蛋白摄入量、住院时间、机械通气时间均比对照组患者的情况好(P<0.05),观察组患者的肠内营养耐受情况要比对照组情况好(P<0.05),两组患者喂养成功率无统计学意义(P>0.05)。
综上所述,对机械通气且进行鼻饲肠内营养患者使用超声测定胃残余量可以有效缩短护理人员的操作时间、增加蛋白质的摄入量,值得推广。

