不同尿流改道术式对膀胱癌全膀胱切除术相关指标、术后并发症及预后的影响
王 英,杨树林,张秉鸿,王鹏桥
(1.成都医学院第一附属医院泌尿外科,四川 成都 610500;2.成都市第七人民医院泌尿外科,四川 成都 610021)
膀胱癌是一种起源于膀胱尿路上皮的恶性肿瘤,占泌尿系统恶性肿瘤的首位,给患者的生命质量造成严重影响[1]。全膀胱切除术是临床治疗膀胱癌的首选方法,膀胱切除后需行膀胱重建和尿流改道,合适的尿流改道对减少并发症、改善患者预后质量具有重要意义[2]。当前,尿流改道尚无标准化术式,临床常用的术式包括回肠代膀胱尿流改道术、原位新膀胱尿流改道术和输尿管皮层造口尿流改道术等,如何正确选择尿流改道术已成为泌尿外科的研究热点[3,4]。本研究以87例行全膀胱切除尿流改道术治疗的膀胱癌患者为对象,探究了不同尿流改道术式对膀胱癌患者手术相关指标、术后并发症及预后的影响,现报道如下。
1 资料与方法
1.1 一般资料2017年1月至2020年1月在成都医学院第一附属医院行全膀胱切除尿流改道术治疗的膀胱癌患者87例,纳入标准:①临床检查符合膀胱癌的诊断标准[5],且均经组织活检确诊;②患者无手术禁忌证,均接受全膀胱切除尿流改道术治疗;③患者性别不限,年龄≥18岁;④患者及其家属知情同意,均签署知情同意书。排除标准:①存在重要脏器功能障碍患者;②合并其他恶性肿瘤患者;③存在远处转移患者;④存在认知功能障碍,难以配合研究患者。根据尿流改道术式的不同分为A组(回肠代膀胱尿流改道术式,n=38)、B组(输尿管皮层造口尿流改道术式,n=23)和C组(原位新膀胱尿流改道术式,n=26),3组患者性别、年龄、身体质量指数(BMI)、肿瘤病理类型、肿瘤数目和肿瘤直径等基线资料比较,差异无统计学意义(P>0.05),具有可比性,见表1。本研究经医院伦理委员会批准。
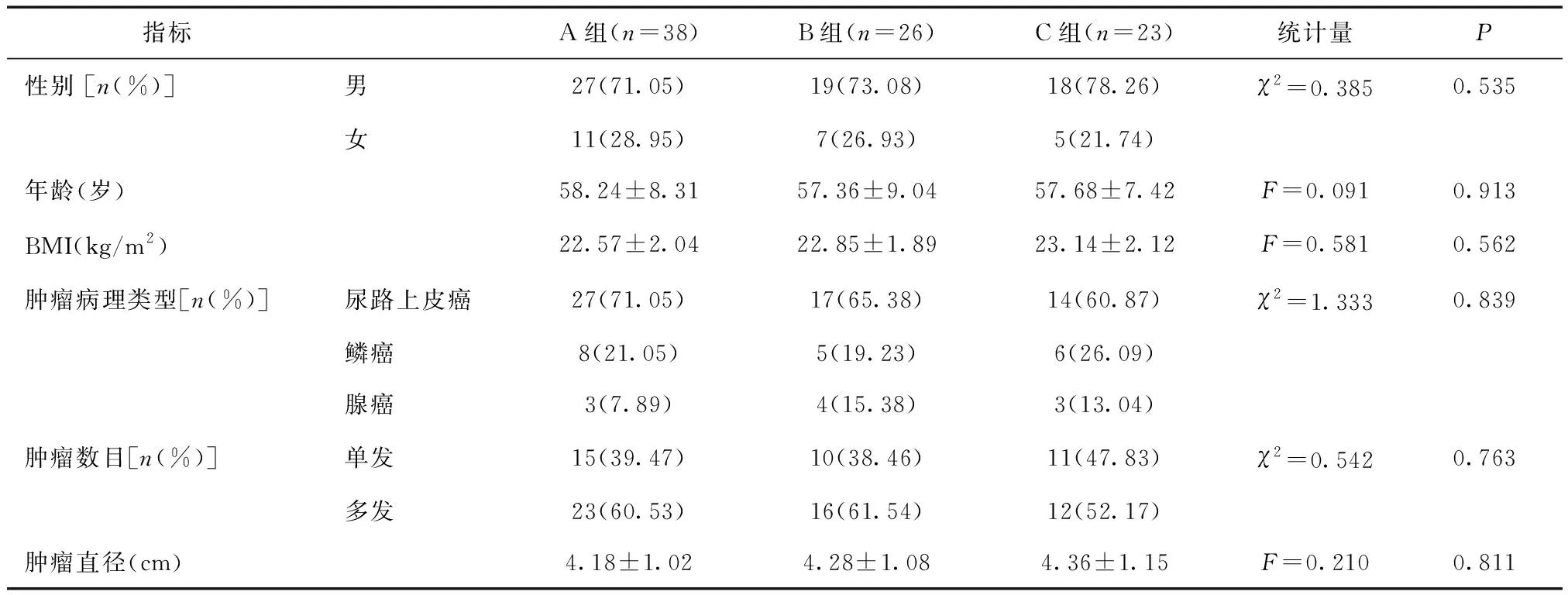
表1 三组基线资料比较
1.2 方法所有患者均接受全膀胱切除术治疗,具体治疗方法:A组接受回肠代膀胱尿流改道术治疗,取约20 cm左右的带蒂回肠肠襻,使用切割吻合器对肠管行常规吻合,以恢复肠道连续性;闭合回肠肠襻近端,于闭合口3~5 cm处,将系膜对侧缘及双侧输尿管远端的黏膜吻合,确保吻合口通畅后,安置F6单J管;于双侧阑尾点中1/3交界处将带蒂游离肠袢远端引出输出襻,固定后折叠回肠肠襻形成乳头,缝合肠黏膜及皮肤,常规止血,行包扎处理。B组接受原位新膀胱尿流改道术治疗,于回肠末端15 cm左右的位置取40 cm带系膜的游离回肠为肠袢,使用切割吻合器对肠管行常规吻合,以恢复肠道连续性;生理盐水冲洗肠管后沿肠系膜对侧纵向剖开肠管并折叠为W形,用可吸收线缝合形成贮尿囊,经尿道置入20号三腔气囊导尿管,可吸收线缝合贮尿囊底部尿道近端;使用粘膜钩法于无张力情况下将双侧输尿管和贮尿囊黏膜吻合,留置输尿管支架并充分固定,贮尿囊内注入蒸馏水确认无渗漏后,放置负压引流管,关闭伤口行包扎处理。C组接受输尿管皮层造口尿流改道术治疗,游离双侧输尿管,将双侧输尿管自骶前间隙引到两侧,于双侧阑尾点中1/3交界处作一切口,引双侧输尿管至切口外,分离输尿管中下段(长度约1.0 cm);置入8号输尿管外支架,双侧输尿管行断端V型吻合,用可吸收线缝合输尿管黏膜及皮肤,常规止血,放置负压引流管后关闭伤口,行包扎处理。
1.3 观察指标①手术相关指标:包括手术时间、术中出血量、肠道恢复时间、术后住院时间等。②术后3个月内并发症发生情况:包括切口感染、尿瘘、肠梗阻、心脑肺意外、肾功能损害、吻合口狭窄等。③预后情况:术后3个月采用癌症患者生命质量共性量表(FACT-G)[6]评估三组患者的生活质量,该量表由4个维度(躯体状况、功能状况、情感状况和社会家庭状况)共27项条目组成,各项条目采用5级评分法(0~4分)进行评分,总分为108,分值越高,表明患者生活质量越高。术后3个月采用亚利桑那性体验表(ASEX)[7]评估三组患者的性功能水平,ASEX量表由5项条目(性驱动、性觉醒、阴道润滑/阴茎勃起、性高潮能力和性满意度)组成,各项条目采用评分为1~6分,总分为30分,总分≥19分、任意条目≥5分或任意三项条目≥4分提示患者存在性功能障碍。FACT-BL量表的Cronbach’s α系数为0.857,ASEX量表的Cronbach’s α系数为0.863。
1.4 统计学方法应用SPSS 20.0统计软件分析数据。计量资料以均数±标准差表示,多组间比较采用单因素方差分析;计数资料以n(%)表示,行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 三组手术相关指标比较C组手术时间、肠道恢复时间和术后住院时间短于A、B组,术中出血量小于A、B组(P<0.05);A、B组手术时间、术中出血量、肠道恢复时间和术后住院时间比较,差异无统计学意义(P>0.05),见表2。

表2 三组手术相关指标比较
2.2 三组术后并发症发生情况比较术后3个月,三组间术后并发症总发生率比较,差异无统计学意义(χ2=0.246,P=0.894),见表3。
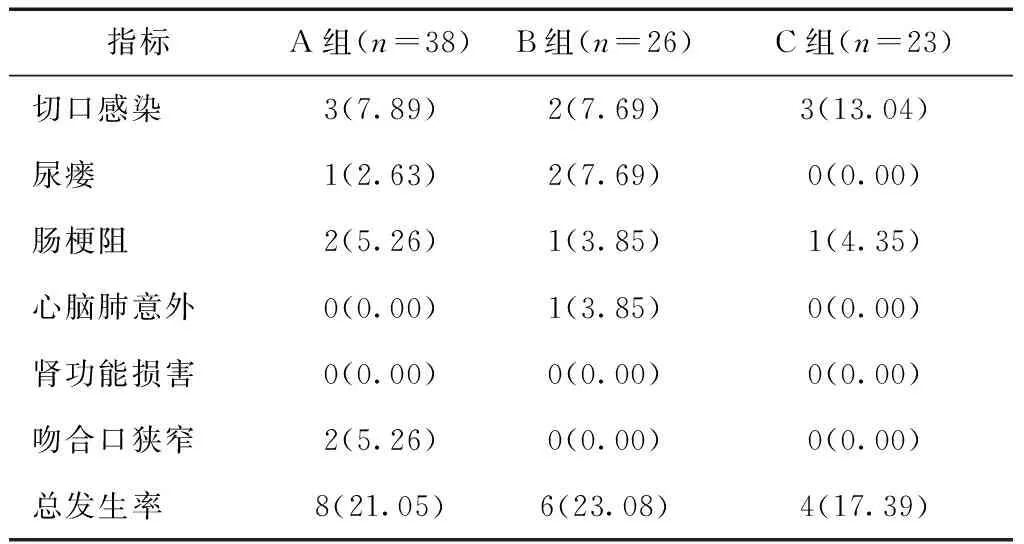
表3 三组术后并发症发生情况比较 [n(%)]
2.3 三组术后生活质量水平比较术后三组躯体状况、功能状况、情感状况及FACT-G总分比较差异有统计学意义(P<0.05),社会家庭状况评分比较差异无统计学意义(P>0.05);B组躯体状况、功能状况、情感状况及FACT-G总分均高于A、C组(P<0.05),A、C组差异无统计学意义(P>0.05),见表4。
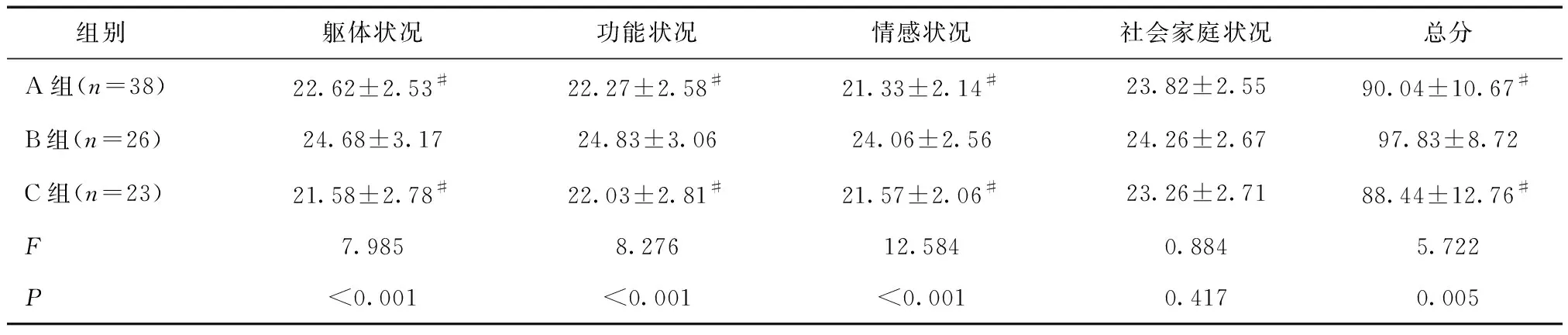
表4 手术后三组FACT-G评分比较(分)
#与B组比较,P<0.05
2.4 三组性功能水平比较术前三组ASEX评分比较差异无统计学意义 (P>0.05);术后3个月,三组ASEX评分均较术前升高(P<0.05),但三组间比较,差异无统计学意义(P>0.05),见表5。
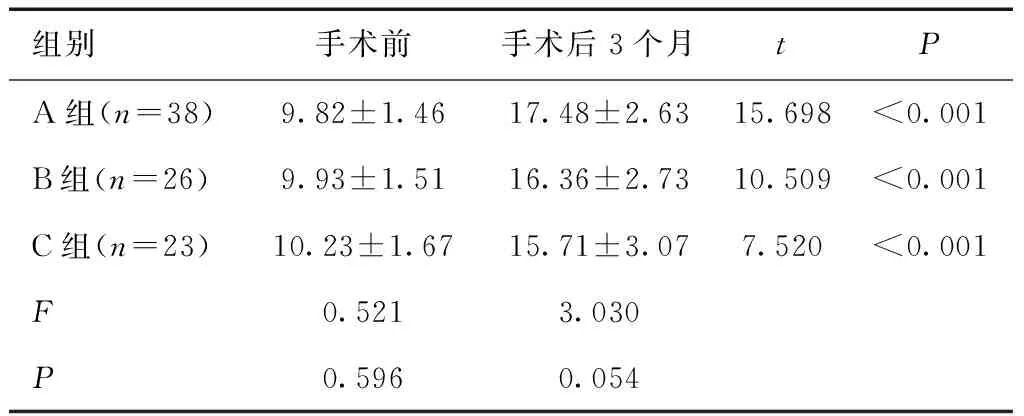
表5 手术前后三组ASEX评分比较 (分)
3 讨论
全膀胱切除术可以根本上治愈膀胱癌,提高膀胱癌患者的生存期,但术后患者存在代膀胱刺激症状、急迫性尿失禁和尿液返流等并发症,对患者的肠道功能、性功能等存在较大影响,生存质量明显下降[8]。尿流改道是全膀胱切除术后需解决的重要问题,临床常用的尿流改道术式中,回肠代膀胱尿流改道术利用游离的回肠做代膀胱,实现了患者的自我导尿控制;原位新膀胱尿流改道术是根治性膀胱切除术后下尿路重建的金标准,新膀胱与尿道吻合,能保证患者经自身完整的尿道排尿,尿流改道效果较为理想;输尿管皮层造口尿流改道术通过皮肤造口帮助患者排除尿液,是一种不可控尿流改道术[9]。以上尿流改道术均可明显改善患者的术后尿失禁症状、提高其生活质量,选择合适的尿流改道术是改善患者术后心理及生理状态的关键。
本研究分析了不同尿流改道术式对接受全膀胱切除术治疗的膀胱癌患者术期指标、术后并发症及预后的影响,研究结果显示,C组手术时间、肠道恢复时间和术后住院时间均短于A组和B组,术中出血量小于A组和B组,提示与回肠代膀胱尿流改道术和原位新膀胱尿流改道术比较,输尿管皮层造口尿流改道术具有手术时间短、患者术后恢复快等优点,考虑与输尿管皮层造口尿流改道术操作简便、无需重建新膀胱有关。此外,输尿管皮层造口尿流改道手术过程中不会干扰肠管,有利于患者术后肠道恢复,减少患者术后住院时间[10]。本研究结果显示,术后3个月,三组患者均出现一定术后并发症,这可能与①回肠代膀胱尿流改道术和原位新膀胱尿流改道术中,需通过缝合方式使新膀胱与尿道、输尿管吻合,缝合的针距会影响术后尿瘘的发生;②行回肠代膀胱尿流改道术和原位新膀胱尿流改道术的患者术中出血量较多、低血容量、术后过早进食等增加了患者术后并发症的发生风险有关[11]。但三组患者术后并发症总发生率无明显差异,则提示三种术式安全性相当。膀胱癌患者的健康相关生活质量是临床密切关注的重点,可影响临床尿流改道术的选择[12]。本研究发现,术后B组患者的躯体状况、功能状况、情感状况及FACT-G总分均高于A组和C组,提示原位新膀胱尿流改道术在改善患者术后生活质量方面效果更佳。原位新膀胱尿流改道术采用自身回肠替代膀胱,一方面回肠取材方便、顺应性好,患者出现逆行性感染的概率更低,对患者术后生理方面的影响更小;另一方面原位新膀胱尿流改道术无需使用集尿袋,保留了患者的正常排尿习惯,避免了因尿流改道给患者造成的心理障碍,有利于患者的正常生活及社交[13]。既往研究发现,尿流改道术会在一定程度上损伤神经血管束,影响患者术后性功能[14]。本研究中,术后三组患者的ASEX评分均较术前升高,但三组间比较无明显差异,提示以上三种术式均会使患者性功能下降,但对患者术后性功能的保留效果相当,与徐宝海等[15]的研究结果类似。因此,原位新膀胱尿流改道术可能更适用于全膀胱切除术后患者的尿流改道。
综上所述,三种尿流改道术式是行全膀胱切除术患者的经典手术方式,且患者术后并发症发生率在统计学上无明显差异,与其他两种尿流改道术式比较,原位新膀胱尿流改道术在改善患者生活质量方面效果更佳,是值得推荐的尿流改道术。

