超声引导下股神经-腘窝坐骨神经阻滞麻醉应用于膝关节镜手术的临床效果分析
高长敏
(河北省玉田县中医医院 麻醉科,河北 玉田)
0 引言
当前临床上针对老年性膝关节相关疾病的主要手段之一就是膝关节镜手术,可有效改善患者的膝关节功能,提高患者生活质量。麻醉方式和麻醉药物是影响手术是否能够顺利进行的重要环节,随着患者年龄的增大,机体功能会有所下降,且大多数老年患者合并其他基础疾病,例如心血管疾病以及呼吸系统疾病等,麻醉的风险也随之增高,因此,选择安全性高且对患者生理功能影响小的麻醉方式对老年患者具有重要意义。当前,实施膝关节手术较为常用的麻醉方式是腰麻镇痛,其具有良好的麻醉效果,且神经阻滞起效快,但是由于腰麻镇痛可能会导致患者的血流动力学异常,从而增加相关心血管以及呼吸并发症的风险。随着超声技术的不断发展和进步,逐渐在临床广泛应用,其也使外周神经阻滞操作可视化成为了可能,目前临床上有关于超声引导下股神经-腘窝坐骨神经阻滞麻醉应用于膝关节镜手术的报道较少,为了探究超声引导下股神经-腘窝坐骨神经阻滞麻醉应用于膝关节镜手术的临床效果,本次实验将2019年1月至2020年1月在我院行膝关节镜手术的90例患者作为研究对象,实施了相关研究,具体报道如下。
1 资料与方法
1.1 一般资料
将近一年在我院接受膝关节镜手术的90例患者根据不同麻醉方式平均分为观察组和对照组。对照组男女比例为25:20,平均年龄(65.59±4.53)岁;观察组男女比例为24:21,平均年龄(65.02±4.86)岁。两组患者的基本资料无统计学差异(P>0.05)。
纳入标准:同意本次实验并签署同意书患者;行膝关节手术患者;ASA分级为Ⅰ~Ⅱ级患者。
排除标准:精神障碍患者;依从性差患者;合并其他严重基础疾病患者;三个月服用过抗炎药物、抗凝药物、糖皮质激素患者;手术不耐受患者。
1.2 方法
所有患者在接受手术前需要完成相关检查,在进入手术室之后为患者开放静脉通道,对患者的生命体征进行监测,包括血压、血氧饱和度等,在实施麻醉前输注400~550 mL乳酸林格液。
对照组患者接受腰麻,在患者的L3~4椎体间隙穿刺,在蛛网膜下腔注射0.5%罗哌卡因(1%罗哌卡因+灭菌注射用水配成轻比重溶液)。
观察组患者接受超声引导下股神经-腘窝坐骨神经阻滞麻醉,静脉泵注4 μg/mL的右美托咪定10 mL/h,嘱患者取仰卧位,首先对腹股沟区皮肤区域消毒,选取腹股沟三角股动脉外侧1 cm为穿刺位点,经超声探头探寻神经干,垂直进针后逐步调整针刺方向,到达股神经附近回抽无血缓慢注射0.5%罗哌卡因20 mL,然后垫高患者的下肢,在腘窝近端7 cm处进针,使用超声寻找坐骨神经,然后移动探头,找到胫神经与腓神经的交叉处,缓慢注射0.5%罗哌卡因20 mL。
1.3 观察指标
观察两组患者不同时间段的心率和平均动脉压,并进行详细记录,将两组患者的相关数据进行比较。统计并比较两组患者的感觉阻滞起效时间、持续时间以及运动阻滞起效时间及持续时间。
1.4 统计学分析
采用统计学方法SPSS 25.0数据分析,计量资料以平均数±标准差表示,组间比较采用t检验,计数资料以率(%)表示,组间比较采用χ2检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者不同时间段的心率
两组患者在不同时间段的心率没有明显差别(P>0.05),如表1。
表1 比较两组患者不同时间段的心率(±s, 次/min)
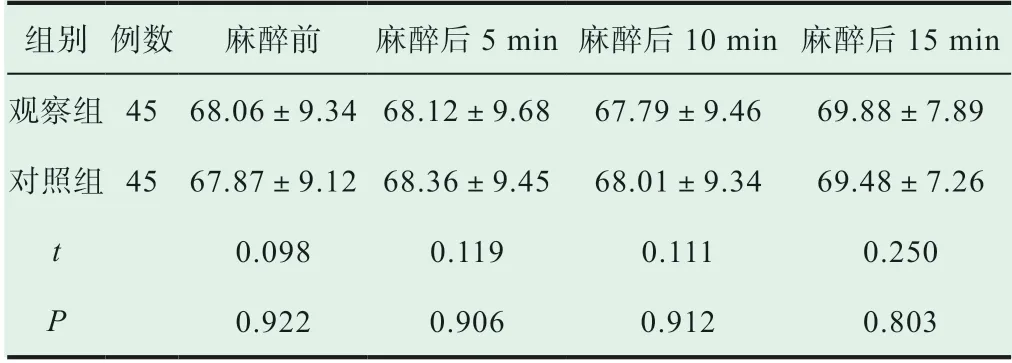
表1 比较两组患者不同时间段的心率(±s, 次/min)
组别 例数 麻醉前 麻醉后5 min麻醉后10 min麻醉后15 min观察组 45 68.06±9.34 68.12±9.68 67.79±9.46 69.88±7.89对照组45 67.87±9.12 68.36±9.45 68.01±9.34 69.48±7.26 t 0.098 0.119 0.111 0.250 P 0.922 0.906 0.912 0.803
2.2 两组患者不同时间段的平均动脉压
两组患者不同时间段的平均动脉压没有明显差别(P>0.05),如表2。
表2 比较两组患者不同时间段的平均动脉压(±s, mmHg)
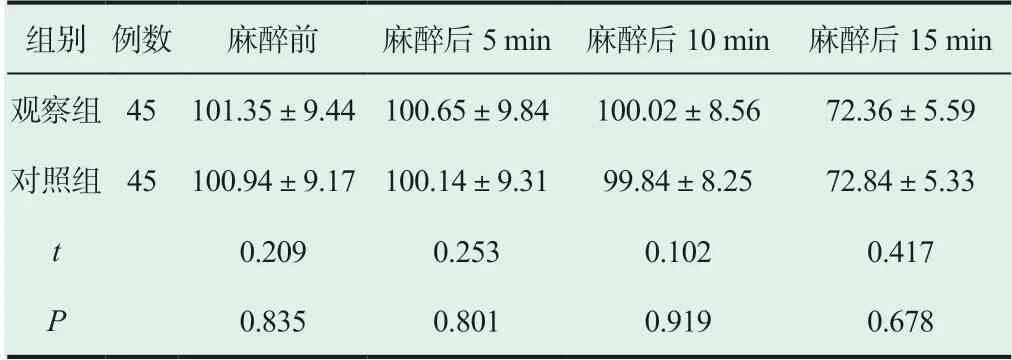
表2 比较两组患者不同时间段的平均动脉压(±s, mmHg)
组别 例数 麻醉前 麻醉后5 min 麻醉后10 min 麻醉后15 min观察组 45 101.35±9.44 100.65±9.84 100.02±8.56 72.36±5.59对照组 45 100.94±9.17 100.14±9.31 99.84±8.25 72.84±5.33 t 0.209 0.253 0.102 0.417 P 0.835 0.801 0.919 0.678
2.3 两组患者的感觉阻滞起效时间、持续时间以及运动阻滞起效时间及持续时间
观察组的感觉阻滞起效时间、持续时间以及运动阻滞时间、持续时间都比对照组更长,组间差异明显(P<0.05),如表3。
表3 比较两组患者的感觉阻滞起效时间、持续时间以及运动阻滞起效时间及持续时间(±s, min)
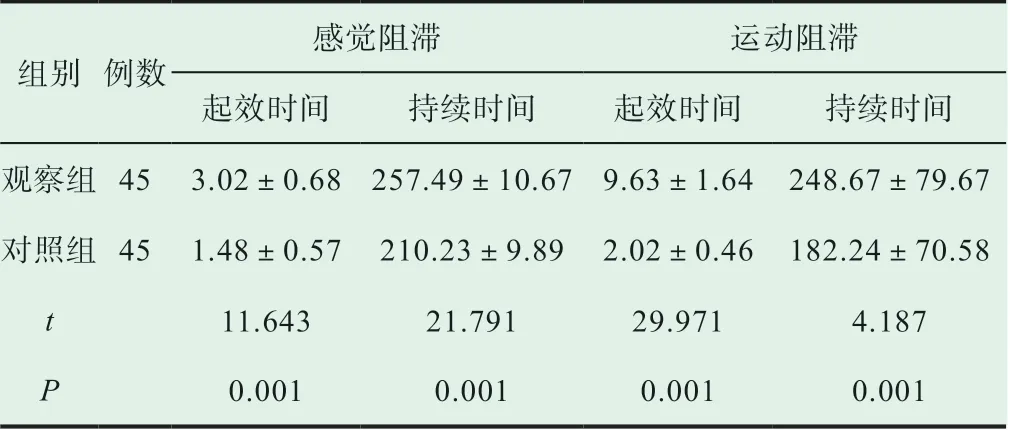
表3 比较两组患者的感觉阻滞起效时间、持续时间以及运动阻滞起效时间及持续时间(±s, min)
组别 例数感觉阻滞 运动阻滞起效时间 持续时间 起效时间 持续时间观察组 45 3.02±0.68 257.49±10.67 9.63±1.64 248.67±79.67对照组 45 1.48±0.57 210.23±9.89 2.02±0.46 182.24±70.58 t 11.643 21.791 29.971 4.187 P 0.001 0.001 0.001 0.001
3 讨论
膝关节镜手术是一种微创手术,其具有创伤小、恢复快、可早期恢复关节功能等优点,目前已在临床上广泛应用[1]。但手术作为侵入性治疗手段,还是会对患者的机体造成一定的损害,患者将承受一定的痛苦,如未有效控制患者的疼痛,可造成患者躯体和精神上的双重痛苦,对于老年患者来说,其机体耐受较差,疼痛易引起呼吸和心血管等相关并发症的发生。腰丛-坐骨神经阻滞是膝关节镜手术常见的麻醉方式,坐骨神经是人体中最大、最长的神经,其阻滞难度较大,这种麻醉方式需要患者取侧卧位,在实施时具有一定的难度,对实施麻醉的医师具有较高的要求[2-3]。由于腰骶丛及其分支解剖位置的特殊性,其不具有可以直接触及的骨性标志,实施盲穿刺的难度较高,常常会出现穿刺失败的现象,且这样的方式易增加并发症的发生几率,因此腰丛-坐骨神经-股神经阻滞在很长一段时间内未得到广泛应用。随着医疗技术的不断发展,超声引导技术逐渐成熟,被逐步应用于临床中,有效提高了外周神经的阻滞成功率和阻滞效果[4]。腰麻在膝关节手术中较为常用,具有良好的麻醉效果[5]。但腰硬联合麻醉容易导致患者出现血流动学不稳,增加患者出现呼吸及心血管并发症的风险[6]。下肢外周神经阻滞仅作用于单侧肢体,虽然可能阻滞部分植物神经,但由于其阻滞的范围较小,因此其对患者的循坏系统影响也随之降低,这对于存在心血管疾病、呼吸系统疾病的老年患者来说具有重要意义。超声引导下可以观察局麻药物的弥散情况,可较为便捷的调整针尖位置,以保证麻醉药物在指定的神经束周围扩散,能够保证良好的麻醉效果,还能够减少麻醉药物对神经造成不必要的损伤,减少麻醉药物的使用,超声引导下可以较为清晰的观察穿刺情况,在空间上保证针路路径和目标神经的距离,有效减少神经损伤的发生。
从本次研究结果可得知,两组患者在麻醉前、麻醉后5 min、10 min、15 min的心率和动脉压没有明显差别(P>0.05),表明腰麻和超声引导下股神经-腘窝坐骨神经阻滞麻醉都具有良好的麻醉效果,神经阻滞麻醉就是在神经干周围注入麻醉药物,对局部进行麻醉。超声引导可以更加直观对股神经和腘窝坐骨神经进行观察,从而准确地将穿刺针置入到目标神经附近,避免不必要的神经损伤[7-8]。观察组的感觉阻滞起效时间、持续时间比对照组更长(P<0.05),观察组运动阻滞时间、持续时间都比对照组更长(P<0.05),表明超声引导下股神经-腘窝坐骨神经阻滞麻醉对患者的血流动学影响更小,术后麻醉效果比腰麻更具有优势。有相关文献报道,骨外侧皮神经、股神经、闭孔神经、坐骨神经等会对膝关节神经支配造成影响,股神经-腘窝坐骨神经阻滞麻醉可满足膝关节镜手术的要求。
综上所述,对接受膝关节镜手术治疗的患者实施超声引导下股神经-腘窝坐骨神经阻滞麻醉效果突出,安全性高,具有较高的应用价值。

