MRI在痛风性关节炎诊断中的临床价值分析
刘 颖,肖 勇
(盐城市第一人民医院1.风湿免疫科;2.影像科,江苏 盐城 224006)
痛风性关节炎是一种嘌呤代谢异常所致的代谢性疾病,以中老年人群居多,临床表现为血尿酸升高,并在病情的不断发展之下,患者可出现不同程度的关节结构破坏,如节软骨侵蚀、韧带和滑膜侵蚀等,对患者的正常生活与生命健康形成了较大影响[1]。临床上痛风性关节炎分为早、中、晚3个时期,及时准确的诊断疾病,对患者病情控制至关重要。目前痛风性关节炎诊断可采用X线、CT及MRI等方法,但不同影像学诊断的临床效果不同,对不同病变关节的显示和阳性检出率差异性较大[2-3]。因此,本文以86例痛风性关节炎患者为研究对象,比较分析了X线、CT及MRI的诊断效果,报道如下。
1 资料与方法
1.1 一般资料选取盐城市第一人民医院2018年2月至2020年6月收治的86例痛风性关节炎患者,开展前瞻性研究,其中男性75例,女性11例;年龄24~76岁,平均(44.73±2.26)岁;病程4个月~14年,平均(5.27±1.24)年;19例患者为单关节发病,67例患者为多关节发病。纳入标准:符合《2010年美国风湿病学会联合欧洲抗风湿病联盟的类风湿关节炎分类标准解读》[4]中相关诊断标准者;无恶性肿瘤、精神异常者;经实验室检测,所有患者类风湿因子均测定为阴性等。排除标准:合并有类风湿关节、系统性红斑狼疮者;妊娠或哺乳期妇女等。本研究经院内医学伦理委员会批准,患者或家属对研究知情同意。
1.2 方法X线检查:使用飞利浦DR机器对患者关节正、侧位摄影,膝关节拍摄条件为66 Kv,8.98 mAs和23 ms,足部关节、踝关节拍摄条件为55 Kv,6.24 mAs和19.93 ms。CT检查:使用Philips Bril-liance 16排螺旋CT检查仪行关节轴位扫描,层厚、间距分别设定为:1 mm、0.5 mm。MRI检查:采用Siemens Skyra 3.0T超导磁共振扫描仪,使用8通道关节线圈;具体扫描参数,矢状位T1FSETE:30~60 ms,TR640~880 ms,层厚 4 mm,层间距0.5mm,矩阵256×256,视野180 mm×180 mm;冠状位fs PD FSE,TR2 100~2 500 ms,TE24~35 ms,层厚 4 mm,层间距0.4 mm,矩阵256×256,视野180 mm×180 mm;轴位 fs T2FSE:TR1 800~2 600 ms,TE30~35 ms,层厚 4 mm,层间距1 mm,矩阵256×256,视野160 mm×160 mm。
1.3 观察指标①3种检测方法的阳性检出率和病变分布情况。②3种检测方法的影像学病变象征比较。③分析典型病例的影像学图片特征。
2 结果
2.1 3种检测方法的阳性检出率和病变分布情况本次共检查178个患病关节,其中X线、CT、MRI检查的阳性率分别是52.81%,73.60%,88.20%,3种检查方法的检出阳性率经比较,差异均有统计学意义(均P<0.05);MRI检出阳性率显著高于 X 线、CT(χ2=10.116、9.035,均P<0.05),CT检出阳性率显著高于X线(χ2=7.428,P<0.05)。从具体病变分布情况来看,3种检测方法中,跖趾关节、掌指关节均为主要病变部位,3种检测方法对不同病变部位的检出率比较,差异均无统计学差异(均P>0.05),见表1。
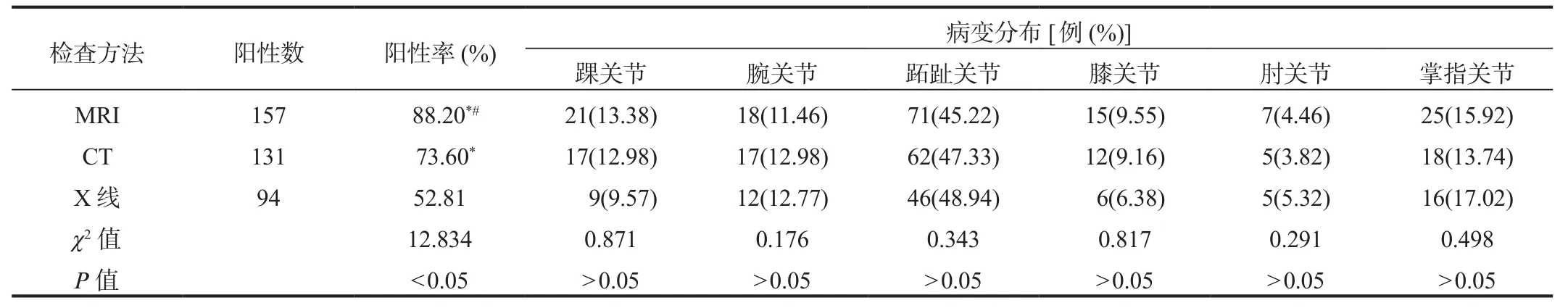
表1 3种检测方法的阳性检出率和病变分布情况
2.2 3种检测方法的影像学病变象征MRI、CT对关节周围出现肌间隙水肿、关节下囊变、痛风结节、有韧带、滑膜等侵蚀的检出率均显著高于X线,差异均有统计学意义(均P<0.05);MRI对关节周围出现肌间隙水、有韧带、滑膜等侵蚀、有关节软骨侵蚀的检出率均显著高于CT,差异均有统计学意义(均P<0.05),见表2。
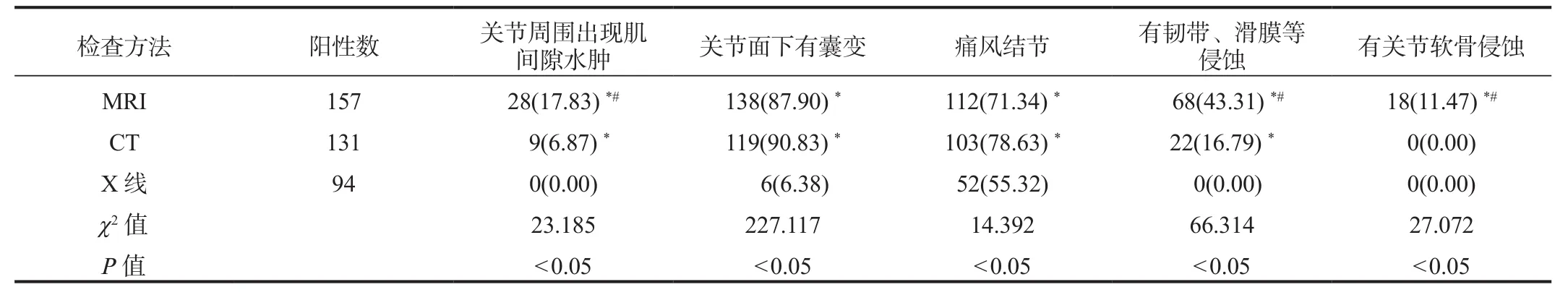
表2 3种检测方法的影像学病变象征比较[例(%)]
2.3 典型病例的影像学图片特征患者,男,67岁,右膝关节肿痛,活动有障碍,X线检测可见患者膝关节关节面光整度不足,且出现有骨质缺损,或是关节下小囊状影,痛风结节呈稍高密度结节影,并对相邻关节骨质形成压迫,关节肿胀周围出现钙化密度影,如图1-A所示;CT表现:结节状密度增高影,且呈斑片状,病变关节出现不规则状骨质破损,关节周围出现肌间隙水肿及关节面下有囊变,膝关节软组织肿块内及其周围可见斑点状钙化影,如图1-B所示;MRI表现:患者关节有韧带、滑膜等侵蚀,出现滑膜增厚,可见长T2信号,关节周围出现肌间隙水肿及关节面下有囊变,可见T2WI/STIR高信号,如图1-C、D所示。

图1 痛风性关节炎影像学图片
3 讨论
近年来,随着生活水平的不断提高,饮食习惯与结构的改变,导致痛风性关节炎的发病率逐年上升。痛风性关节炎的发生,是尿酸盐沉积在人体关节周围软组织和关节骨缘从而导致的炎症反应,对患者的生活和生命健康质量有较大影响。痛风性关节炎在实验室检查中仅可见血尿酸升高,因此,痛风性关节炎早期准确诊断,对于治疗方案的制定与病情控制十分重要[5]。
X线检查是首选的影像学检查方法,痛风早期主要表现为关节积液和关节肿胀等,X线检查意义不大,但对痛风晚期诊断意义较大,同时对痛风结石、骨关节面下囊变等检出率明显低于CT和MRI检查。CT检查具有高空间分辨率,能清楚显示骨质破损,且能显示直径小于3 mm的痛风结石,对痛风性关节炎的显示明显优于X线。MRI因组织分辨率高、多方位、多序列成像等优点,能全面显示关节滑膜及周围软组织的水肿、积液等病理变化,尤其能较敏感地显示痛风性关节炎的早期改变和痛风结节[6-7]。罗是是等[8]在研究中阐述了MRI与CT在诊断痛风性膝关节炎中的临床价值,结果显示,MRI痛风性关节炎诊断正确率高于CT,并且MRI实现了痛风性关节炎的准确分期,临床综合效果优于CT。本文影像检查显示,关节旁软组织、骨缘等部位是痛风性关节炎的主要病变之处,也是最为重要的征象。本次共检查178个患病关节,其中X线、CT、MRI检查的阳性率分别是52.81%,73.60%,88.20%,MRI检出阳性率高于X线、CT,提示在痛风性关节炎的诊断中,MRI阳性检出率最高,特别是在痛风结节、关节面下有囊变等病变诊断中,MRI的诊断准确性更高,能够为早期痛风性关节炎提供科学判断。从3种影像学的检查效果而言,MRI和CT均实现了三维图像下的诊断,能够对关节面下有囊变等问题实现更完整、更清晰地显示。在MRI检查中,对于关节韧带、滑膜及软骨等侵蚀病变有清晰显示,诊断效果明显优于X线和CT。在痛风性关节炎的病程中,主要是病变关节周围出现肿胀,并发展成为韧带、滑膜等出现侵蚀。因此,在影像学诊断中,对于韧带、滑膜等侵蚀的诊断,对于中早期痛风性关节炎的诊断尤为重要。本研究数据显示,MRI在关节周围出现肌间隙水、有韧带、滑膜等侵蚀中的检出率更高,提示MRI对于软组织病变的检出能力更好,为临床治疗提供了较为精准的病变程度。
综上,在痛风性关节炎的临床诊断中,MRI的阳性检出率高,且对关节病变的发现能力更强,临床综合应用价值更高。对于中早期痛风性关节炎患者而言,行MRI临床诊断,可实现关节病变情况的有效呈现,为临床诊治工作的开展提供了有效依据,成为早中期痛风性关节炎的重要诊断方法。

