骨外固定技术临床规范应用与医疗质量控制的初步探索(8 113例临床应用经验总结)
秦泗河,郭保逢,石磊,王栋,张永红*
(1.国家康复辅具研究中心附属康复医院,北京 100176;2.清华大学附属垂杨柳医院矫形骨科,北京 100022;3.山西医科大学第二医院骨科,山西 太原 030001)
近20年来,以Ilizarov技术为代表的骨外固定技术在中国大陆的应用呈爆发式增长,被广泛应用于四肢创伤的急诊救治、肢体残缺畸形的修复重建及骨科疑难疾病的治疗。但由于缺乏相应的规范化培训,骨外固定技术在临床应用过程中乱象丛生,以至于出现了许多本可以避免的严重并发症,限制外固定技术的临床应用。为了更好地推广骨外固定技术,减少不规范使用引起的临床问题和并发症,有必要制订一套严密的骨外固定技术应用规范与质量控制标准,为骨科医师提供参考。作者从1988年开始应用和研究骨外固定技术,经过不断积累和总结,从适应证、术前检查、制定手术方案、术后管理等多个环节对临床应用流程施行质量控制,将流程中各环节潜在的医疗风险进行预判和规避,形成了一套完整的临床应用规范和质量控制标准,现报告如下。
1 资料与方法
1.1 临床资料 1988年1月至2017年12月作者团队使用骨外固定技术治疗肢体畸形患者8 113例,其中男4 487例,女3 626例;年龄1.3~82.0岁,平均(23.8±21.4)岁;上肢152例,下肢7 961例,其中髋关节259例,大腿230例,单纯膝关节1985例,单纯小腿357例,单纯足踝4026例,同时合并膝、小腿畸形者580例,同时合并膝、足踝畸形者676例。外固定器种类包括夏氏组合式外固定器4 725套,Ilizarov环式外固定器3 388套,Orthofix单臂外固定器64套,Taylor计算机辅助六轴空间外固定器5套,其中组合式外固定器与环式外固定器Ⅰ期联合应用69套。治疗病种包含脊髓灰质炎后遗症、脑性瘫痪、脊柱裂后遗症、外伤后遗症、先天性肢体畸形等150余种疾病所引起的各种肢体骨与关节畸形。
1.2 方法 临床实践中,作者归纳出骨外固定技术临床应用流程图(见图1)、术前检查表(见表1)、应用骨外固定技术术前规划表(见表2)、术后康复指导卡(见表3)。每个患者均填写表1~3,并参照流程进行治疗和康复指导(见图2)。
2 结 果
作者对8 113例患者均完成治疗和随访,创建了骨外固定手术病例数据库,每位患者均可从数据库中调出原始病例资料。在治疗过程中,将与骨外固定技术应用相关的质量控制流程纳入临床管理后,形成了有效的临床系统化质量控制管理体系,有效保障了临床工作流程顺畅,规避了医疗风险。并且在此基础上,提出和逐渐完善了骨科自然重建理念,及下肢畸形外科治疗的“一路两线三平衡”原则。“一路”即下肢矫形的最终目标:创造直立行走的条件。在治疗中行走,在走路中治疗,强调早期负重功能锻炼;“两线”即下肢矫形的基本原则:恢复下肢持重力线(机械轴)和关节正常解剖轴线;“三平衡”即下肢矫形的平衡哲学理念:重建下肢静力与动力软组织平衡、动态调控外固定刚度与骨愈合质量的平衡、肢体重建与患者身心重塑的平衡。
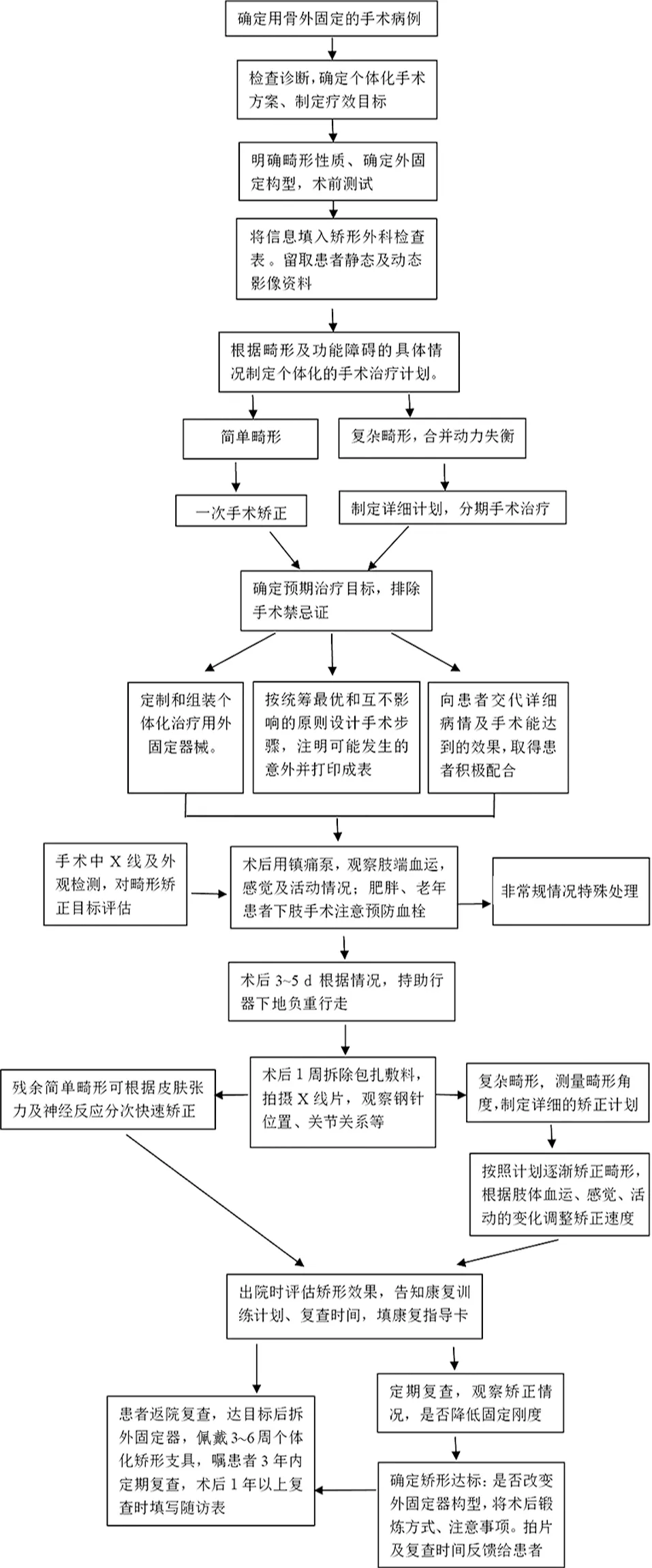
图1 骨外固定技术临床应用流程图

表1 下肢矫形手术结合骨外固定术前检查表
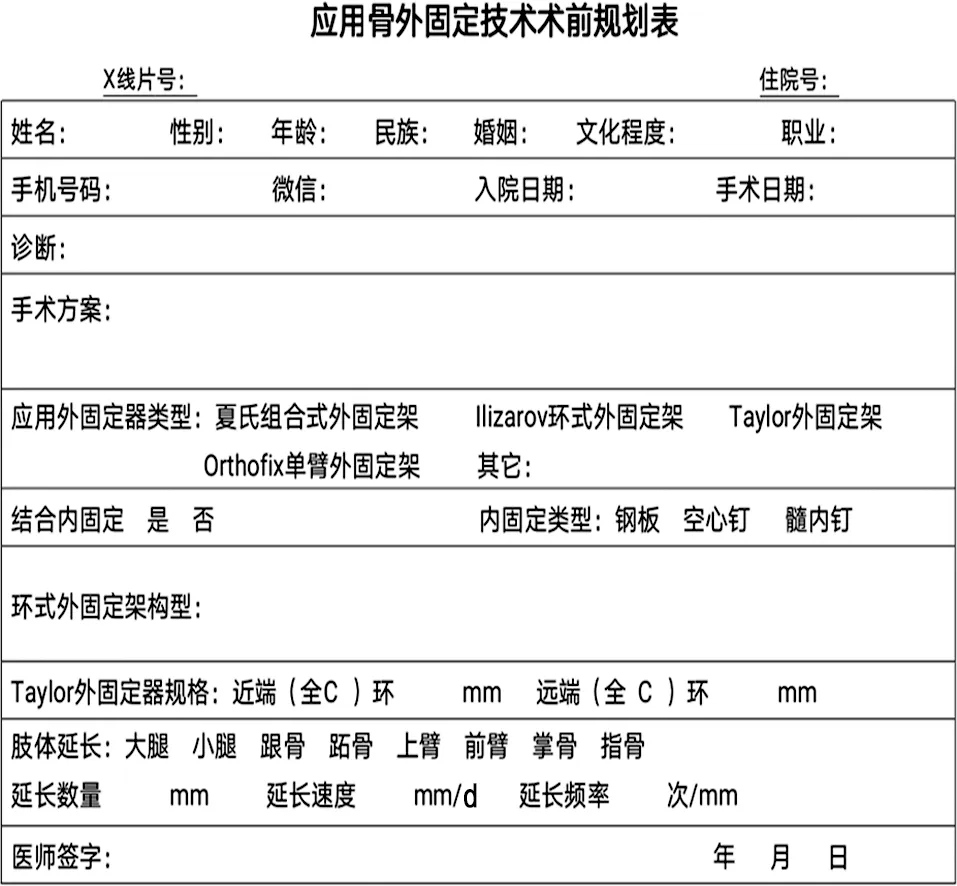
表2 应用骨外固定技术术前规划表
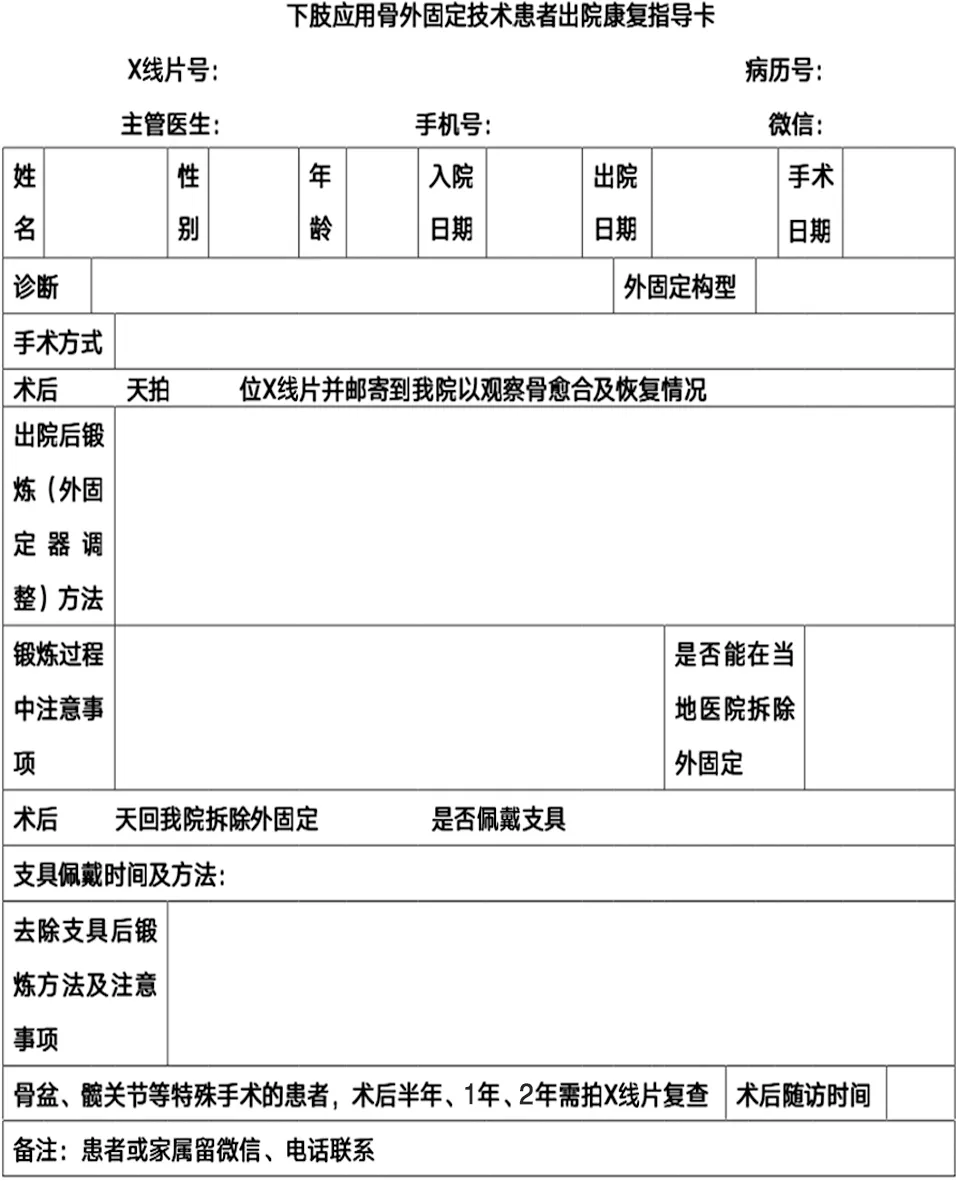
表3 术后康复指导卡

图2 下肢畸形残疾手术矫形与功能重建控制图(秦泗河夏和桃设计)
3 讨 论
虽然骨外固定技术在骨科临床应用中逐渐增多,也被越来越多的骨科医生所接受,但仍有很多骨科医生仅将骨外固定器作为临时过渡性使用的工具,因使用不规范而使并发症发生率居高不下,因穿针不规范、构型不恰当导致外固定器佩戴舒适性降低。作者团队在1988年1月至2017年12月应用骨外固定技术的诊疗活动中,一直将骨外固定器作为骨关节畸形矫正后的唯一工具,治疗了涉及150余病种的各种四肢骨与软组织畸形和损伤,通过对外固定穿针方法、部位、钢针结构及外固定构型的优化,大大降低了外固定技术的并发症,增加了佩戴外固定架的舒适性,并逐渐形成了骨外固定技术临床规范应用与医疗质量控制流程。
该流程的核心之一就是“下肢矫形手术结合骨外固定术前检查表”。患者入院前,按照表格规定内容详细查体,采集患者病情信息,包括病变肢体整体情况、局部畸形情况,参考X线辅助检查结果进行综合分析,制订出最佳的治疗方案,列出术中术后注意事项,根据治疗(手术)方案填写“应用骨外固定技术术前规划表”,并选择准备相应的外固定器械,结合患者肢体长度、粗细等信息,组装个体化的外固定架装置,送消毒备用。按照骨外固定技术穿针要求,规范化穿针安装外固定器。术后正确指导患者功能锻炼,正确进行针道护理。院内术后治疗周期结束后,大部分患者需要佩戴外固定架出院休养和康复,所以出院后的康复指导,尤其是外固定架的护理尤为重要,有时甚至决定整个治疗的成败。所以“术后康复指导卡”是该流程的核心之二。出院时,主治医师将患者出院后的注意事项、如何进行康复锻炼、如何进行外固定架的护理、何时复诊等内容详细填写在“术后康复指导卡”中,并将该卡内容当面向患者解释清楚,确保患者理解并可严格遵循,直至外固定架拆除。
问题与并发症管控:骨外固定技术/器有其严格的适应证和使用规范,如果选择和应用不当,就会出现问题或并发症。这些问题或并发症可以出现在术中和术后各个阶段。术中最常见的问题及处理方法包括:(1)穿针损伤血管、神经。其中最常损伤的包括上肢的桡神经、尺神经;下肢最常损伤的包括腓总神经、大隐静脉等。术前复习解剖,熟练掌握肢体神经血管解剖特点,熟悉穿针安全通道,可有效避免损伤。(2)穿针时引起的针道周围组织热灼伤。克氏针和坚硬的骨组织摩擦,可产生高温,转速越快、骨质越坚硬,针尖的温度越高,出针时对针道周围的软组织,尤其是皮肤,灼伤越严重,甚至可引起针道周围大面积的组织坏死。选择锋利的固定针,采用低钻速高扭矩动力缓慢、间歇进针,可以有效避免热灼伤。(3)环式外固定器安装不正。应用环式外固定器时,肢体应当置于环的中心,环距离皮肤最佳距离是两横指;如果术中外固定架安装偏斜,术后可能出现外架对皮肤的卡压,尤其是肢体延长和骨搬移患者,还可能出现延长段或搬移骨段的偏斜,继而引起侧方或成角移位。
术后常见的问题及处理方法包括:(1)针道感染。以预防为主,正确针道护理可以有效预防针道感染;(2)关节活动受限。术中尽量避免穿肌肉,严禁穿肌腱,术后早期进行关节屈伸功能锻炼,可以最大程度减少关节活动受限;(3)针压迫针道周围皮肤致皮肤坏死。术中检查所有针道,如果出现压迫,调整穿针方向解除压迫,或者将压迫的皮肤软组织适当切开,即可避免;(4)骨筋膜室综合征。术中矫形要适当,不可一次性矫正太多,术后抬高患肢减轻肿胀,早期仔细观察筋膜室压力,可避免;(5)固定针断裂,固定针选择太细、数量少、布局不合理、外固定架固定时间长是固定针断裂的四个主要因素,根据治疗固定强度要求和固定时间长短,从这四个方面进行最佳设计,从而避免断针的发生。
作者团队按照“骨外固定临床应用流程图”和“下肢应用骨外固定技术患者出院康复指导卡”进行临床医疗,降低了外固定技术相关的并发症,规避了医疗风险,突破性提高了治疗骨科疑难疾病的疗效。该流程是作者从事骨外固定技术30年积累的成果,具有独创性和实用性,值得推广。

