早期食管鳞癌合并上皮角化的回顾性研究
王晶晶, 杨叶琴, 朱 振, 孙 斌,王亚雷
早期发现和诊断是改善食管鳞癌预后的最佳途径。内镜下典型的早期食管癌通常表现为局部黏膜粗糙、发红、黏膜下血管中断。在临床工作中常常发现许多早期食管癌表面或多或少附着一些白色斑块,水冲后不易脱落的现象,这往往使内镜医师对病变性质及病变浸润深度的判断受到干扰。根据文献报道,食管中这些白斑为鳞状上皮表面的角化物,在正常食管上皮表面和食管癌表面均可存在。为了进一步探讨食管角化在食管早癌中的发生情况及其对食管早癌诊断的影响,该研究回顾了接受内镜切除的食管早癌患者的相关资料,依据食管癌患者内镜下的表现,即有无合并食管白斑及白斑粒数的多少,各自分组,统计各组间临床、内镜及病理资料有何差异及差异有无统计学意义,拟为临床上对食管癌合并食管角化的识别提供一种新的思路。
1 材料与方法
1.1 病例资料
收集 2018 年 1月—2019 年 10 月在安徽医科大学第一附属医院内镜中心行内镜黏膜下剥离术 (endoscopic submucosal dissection, ESD) 并经术后病理证实为早期食管癌患者的临床资料,依据内镜下有无角化表现,将病例分为上皮角化组与非上皮角化组,分别收集2组患者的资料,包括:性别、年龄、临床症状、吸烟史(≥10 年,≥5 支/d)、饮酒史(≥10 年,≥100 g/d)、家族史(一级家属有胃肠恶性肿瘤或胃肠外恶性肿瘤史)、病变位置(颈段、胸上、中、下段)、病变大小、病变浸润深度。在角化患者中,根据文献,食管白斑15粒及以下者描述为“散在少许”, 16粒及以上描述为“较多”。1.2 食管癌位置
参照AJCC/UICC 2009年第7版食管癌TNM分期标准中分段标准:以肿瘤上缘所在的食管位置决定,以上切牙到肿瘤上缘的距离来表示具体位置。① 颈段食管:15 cm≤ 上切牙至肿瘤上缘距离 <20 cm;② 胸上段食管:20 cm≤上切牙至肿瘤上缘距离<25 cm;③ 胸中段食管:25 cm≤上切牙至肿瘤上缘距离<30 cm;④ 胸下段食管:30 cm≤上切牙至肿瘤上缘距离<40 cm。1.3 食管癌分期
根据2002年消化道肿瘤巴黎分型,根据肿瘤浸润深度可将早期食管鳞癌进行如下分期:肿瘤局限于黏膜层者为M期癌;病变局限于黏膜上皮表层者为M1期癌;浸润至黏膜固有层者为M2期癌;浸润至黏膜肌层但未突破黏膜肌层者为M3期癌;浸润至黏膜下层未达固有肌层者称为SM期癌。1.4 统计学处理
数据采用SPSS 25.0软件进行分析,分类变量比较采用χ检验或Fisher确切概率法,等级资料使用Wilcoxon检验,以P
<0.05为差异有统计学意义。2 结果
2.1 基本资料
263例早期食管癌患者中,男女总比例为189 ∶74,年龄45~86(64.21±7.97)岁。2组相比,60岁以上,女性患者发生上皮角化者较多,差异有统计学意义。在个人史和家族史方面,上皮角化患者与非上皮化患者相比,吸烟史差异有统计学意义,饮酒史及家族史差异无统计学意义。见表1。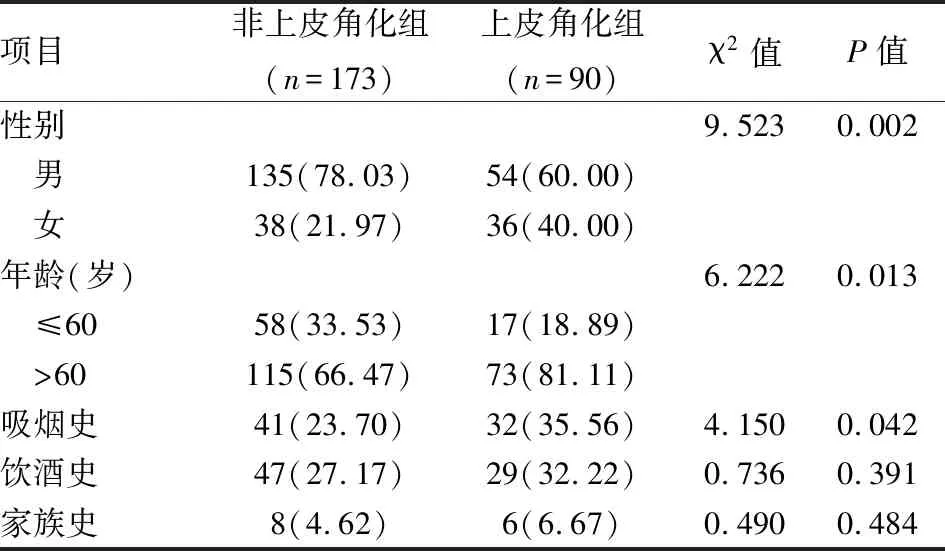
表1 早期食管癌合并角化与非角化患者一般资料比较[n(%)]
2.2 临床症状
早期食管癌合并上皮角化患者最常见临床症状是上腹部/剑突下不适(38例,42.22%)、进食哽噎(18例,20.00%)、反酸烧心(13例,14.44%),非上皮角化患者则表现为上腹部/剑突下不适(83例,31.56%)、反酸烧心(28例,10.65%)、胸骨后不适(20例,7.60%),2组临床症状差异无统计学意义。2.3 内镜表现
263例患者全部接受内镜检查,非上皮角化患者在白光内镜下表现为早期食管癌的常见内镜症状:黏膜发红、粗糙、糜烂、黏膜下血管网中断等,见图1A;上皮角化的早癌患者在白光内镜下主要症状为:病变局部粗糙、其表面覆盖不均匀的、突出于黏膜表面的不规则白色斑块、注水不易冲去、角化物未覆盖处病变发红,见图1B、C。非上皮角化患者放大内镜结合窄带成像 (magnifying endoscopy with narrow-band imaging,ME-NBI)观察病变处毛细血管呈弯曲扩张、口径变化及形态不均,见图1D;上皮角化的早癌患者ME-NBI的主要症状为白斑未覆盖处病灶改变,这与非上皮角化患者类似,而白斑覆盖处病灶无法观察,见图1E、F。在角化患者中,15粒及以下的散在白斑病例64例(71.11%) ,15粒以上的白斑病例26例(28.89%)。2.4 临床病理特征
2.4.1
病变位置 患者癌变位置多发生于食管中下段,上皮角化患者例数为75(83.00%),非上皮角化患者例数为152(88.00%),两者病变位置差异无统计学意义。2.4.2
病变大小 范围为(0.5×0.5)cm ~( 8.0×5.5)cm,上皮角化组与非上皮角化组患者病变长径大小相比差异无统计学意义。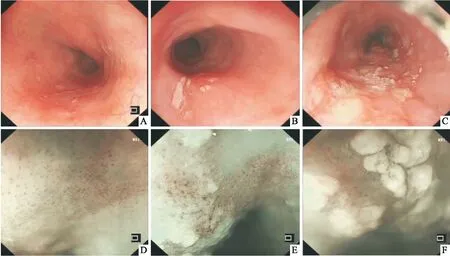
图1 早期食管癌内镜下表现
2.4.3
浸润深度分期 263例患者,病变多浸润至黏膜固有层(M2)共181例、其次为黏膜上皮层(M1)32例、黏膜肌层(M3)30例、黏膜下层(SM)20例,与非上皮角化患者相比,上皮角化患者病变更易局限于黏膜层,但两者浸润深度差异无显著意义。见表2。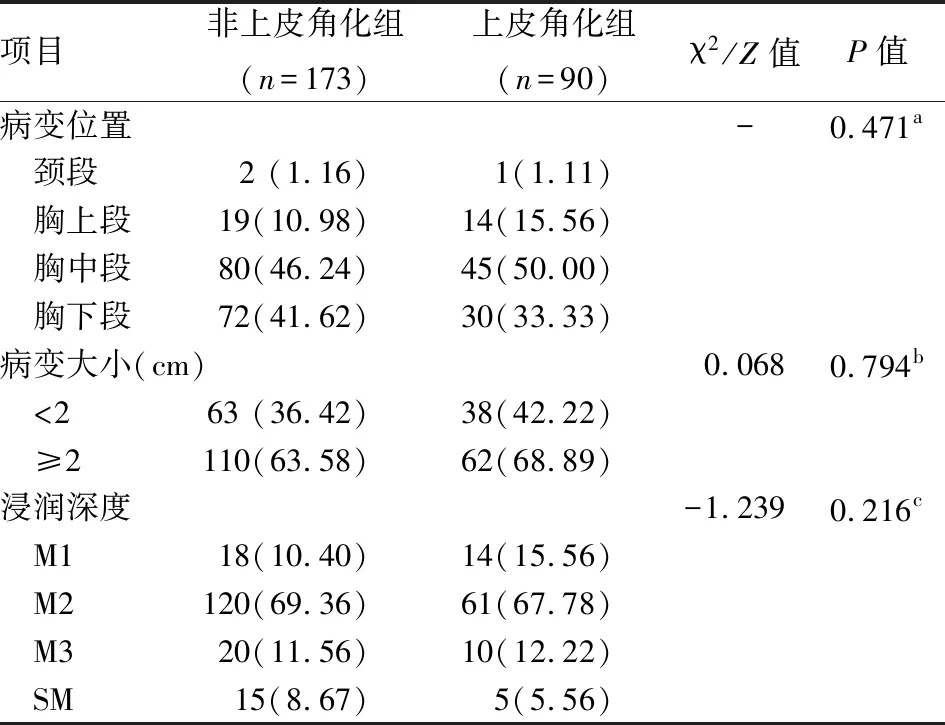
表2 早期食管癌合并角化与非角化 患者内镜及病理特征比较 [n(%)]
2.4.4 较多白斑组及散在白斑组之间的浸润深度差别
上皮角化患者依据白斑粒数分为2组,2组病变长径及浸润深度差异有统计学意义(P
<0.05),相较于散在白斑组,较多白斑者病变较大,浸润更深(见表3)。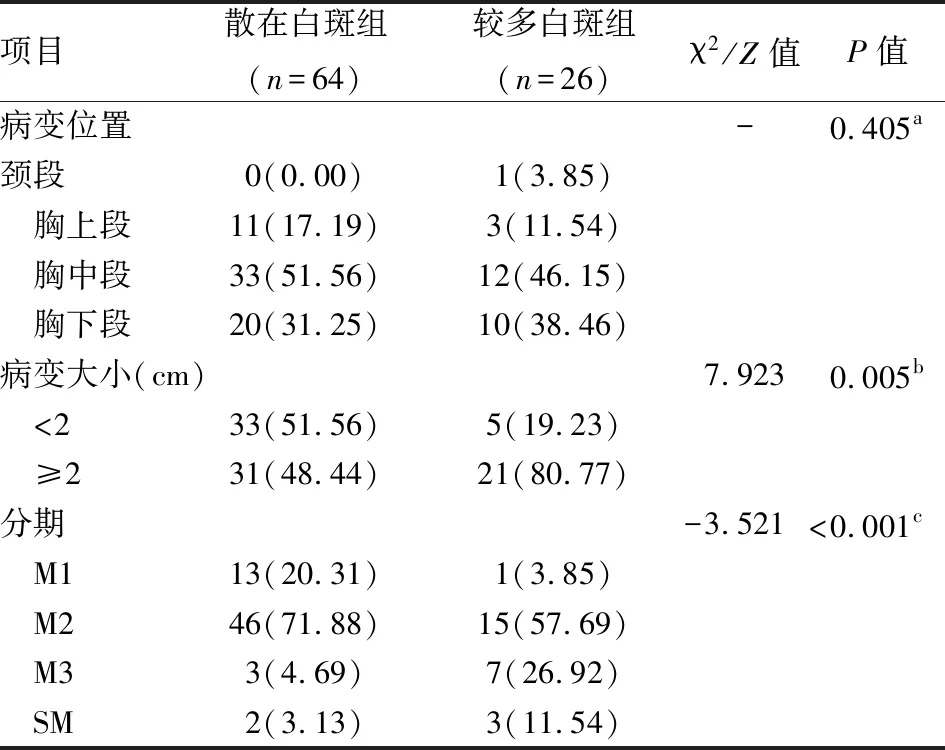
表3 散在白斑组与较多白斑组病理特征比较 [n(%)]
3 讨论
分布在食管黏膜表层的复层扁平上皮/鳞状上皮,其表层细胞不角化,有核,胞质中角蛋白较少。当鳞状上皮黏膜中出现致密的颗粒层和表层过度增生角化,类似于皮肤表皮样的改变,即为食管上皮角化。食管上皮角化是食管较常见的病变,也有学者称之为食管白斑、食管不全角化或食管过度角化。内镜下常见食管黏膜表面附着白色的斑块,常需与乳头状瘤、糖原性棘皮病、食管念珠菌病等相鉴别。
临床上食管白斑研究较少。本次纳入研究的263例早期食管癌中,有90例合并上皮角化,检出率为34.22%。对于食管角化的检出率,与相关文献报道有较大差异,在正常食管黏膜中合并角化的发生率从0.13%~14.80%不等,食管癌患者的报道中,角化的发生率为30.78%,本研究的检出率与之类似,均高于正常食管黏膜中的检出率,提示在食管癌患者中角化的发生率远高于正常人。所以,食管角化与食管癌的相关性需要更进一步的研究。
有研究发现吸烟者检出食管角化的机率增加,推测吸烟可能参与了食管表皮样化生的发生发展。而吸烟为食管癌公认的危险因素之一,所以推测吸烟者发生食管癌合并角化的比例增加,本研究也证实了这种推测,即在吸烟者中,食管癌合并角化的患者更为常见。Singhi et al认为饮酒亦是造成表皮样化生的危险因素之一,本课题组统计患者的饮酒史结果发现,食管癌合并角化患者的饮酒发生率高于非角化患者,但无显著差异,可能与研究中患者的饮酒量及种类不同有关,且本研究中的非角化人群亦为食管癌患者,故2组患者的饮酒史无显著差异。此外,遗传因素也是食管癌重要的影响因素之一。本研究显示,在家族史方面,早期食管癌有无合并角化上皮差异无显著意义,与相关文献表述的食管角化发生了TP53、PIK3、EGFR等基因突变的结论有差异,故食管角化的发生发展机制仍不清楚。
通过观察发现,食管角化上皮本身并不会改变食管早癌病变的形态,病变仍呈发红、隆起、凹陷、糜烂等症状,但是由于角化上皮覆盖在病变的表面,往往使得病变的存在诊断、浸润深度的判断受到影响。一般来说,如果角化上皮合并早期食管癌,其白斑往往分布不够均匀,并不能完全遮盖病变,在某些部位仍然可以见到相对典型的早期食管癌的发红的表现。而临床上常常通过ME-NBI观察病变局部的乳头内毛细血管袢(intrapapillary capillary loops, IPCLs) 的形态来辅助判断病变的浸润深度,但是由于角化上皮的遮盖,医师往往无法观察到IPCLs,这增加了判断的难度。所以对于合并角化上皮的早期食管癌,应该重点观察没有被角化上皮遮盖的发红的区域,以提高诊断的准确性。
由于本研究入组患者为接受内镜切除的患者,所以绝大部分入组的患者内镜下基本符合内镜切除绝对适应症,术后的病理也显示绝大多数患者病变均浸润不超过黏膜固有层(M2),而这些病变是否合并角化上皮也没有明显差异。但是,进一步分析,发现内镜下白斑粒数较多,也就是角化程度较严重的患者与角化相对较轻的患者比较,病变较大且浸润深度相对较深,浸润至M3的患者更多见。推测角化的情况可能随着肿瘤的生长发育会逐渐加重。

