不同血液净化方法治疗脑出血后急性肾损伤的效果分析
郑苗苗 詹宏量 吴 腾 陈妙旋 逯富华 曾小玲 钟鸿斌 黄继义2,
1 福建医科大学2019级研究生,福建省福州市 350108;2 厦门大学附属第一医院肾内科;3 厦门大学医学院2019级研究生;4 厦门市第五医院肾内科
各种原因引起的脑出血临床上常见,在疾病进展和治疗过程中易出现急性肾损伤(Acute kidney injure, AKI),一旦出现AKI,患者死亡风险明显上升。腹膜透析(Peritoneal dialysis,PD)与连续性肾脏替代治疗(Continuous renal replacement therapy,CRRT)均是临床常用治疗AKI的有效方法,两种方式各有千秋,何种方式更具优势,尚存争议[1]。本研究比较床边插管PD与CRRT治疗脑出血后AKI的疗效与效价比,旨在为临床选择提供依据,现报道如下。
1 资料与方法
1.1 一般资料 选取我院肾内科、神经内科、神经外科和ICU病房于2013年11月—2019年11月收治的脑出血后AKI患者73例,并随机分为两组:PD组37例,男19例,女18例,年龄23~53岁,平均年龄(38.32±8.67)岁;CRRT组36例,男20例,女16例,年龄26~51岁,平均年龄(39.3±7.3)岁。原发病有高血压45例,脑外伤18例,脑动脉瘤6例和脑动静脉畸形4例。基底节区出血37例、丘脑出血19例、脑叶出血17例。两组患者年龄、性别、病情严重程度均无显著性差异(P>0.05),具有可比性。入组标准:(1)脑出血符合《中国脑出血诊治指南(2014)》诊断标准,AKI 诊断根据改善全球肾脏病预后组织(KDIGO) 诊断标准及分类[2];(2)AKI分级为2~3级。排除标准:(1)慢性肝功能不全;(2)弥漫性血管内凝血(DIC);(3)腹部内脏器官急性损伤;(4)既往有腹部大手术病史;(5)存在基础肾脏疾病,估算肾小球滤过率(eGFR)60ml/(min·1.73m2);(6)脑疝;(7)脑干、小脑和脑室出血患者。终止血液净化治疗的标准:(1)血尿素氮(BUN)、肌酐(Scr)完全恢复正常,尿量恢复到病前水平;(2)肾衰的临床症状明显改善,无生命危险,停止血液净化一段时间后BUN仍<22mmol/L、Scr<446μmol/L,且尿量正常;(3)患者死亡。本研究经医院伦理委员会讨论通过,所选患者均签署知情同意书。
1.2 方法 脑出血的治疗包括脱水降颅压、调整血压、防止继续出血、保护血肿周围脑组织、促进神经功能恢复等综合治疗,尽早配合肾脏替代治疗。(1)床边插管PD治疗:按我们报道的做法[3],在床边局麻下经皮直接穿刺插管。穿刺部位取腹正中线距耻骨联合上缘水平线向上8~9cm,做一长0.5~0.8cm的皮肤小切口,用内径5mm的套管穿刺针刺至腹腔,抽出针芯,沿穿刺针内腔送入无涤纶套腹透管。在钢丝的引导下,将腹透管缓慢插至膀胱直肠窝或子宫直肠窝,有便意感后,先后退出套管针及钢丝,试行透析,如果透析液一直呈直线流出,说明位置已插对,即在皮肤出口处固定腹透管。注意在腹透管通道上不要构成锐角,勿使透析管扭曲、弯折。置管后立即开始腹膜透析(IPD),用百特1.5%或2.5%腹膜透析液1 000ml,留腹2h放出,每天持续24h。应用Baxter公司生产的腹膜透析双联系统1.5%~4.25%葡萄糖腹透液,透析超滤每日800~2 000ml。(2)床边CRRT治疗:使用瑞典金宝Prismaflex CRRT机,均采用Seldinger技术行右股静脉穿刺留置双腔导管建立临时血管通路;置换液用南京军区南京总医院提供的改良Port配方,采用前后稀释法输入,根据患者的情况调整电解质浓度及酸碱浓度,置换液量3~4L/h,血流速度180~200ml/min,超滤量根据患者全天治疗量、生理需要量以及水钠潴留情况而定,每0.5~1h调整1次;每小时置换2 000ml,局部枸橼酸体外抗凝,连续24h不间断治疗。
1.3 观察指标 (1)比较两组患者的生化指标变化:血液净化后连续5d血BUN、Scr、血钾(K+)、二氧化碳结合力(CO2CP)水平的变化;(2)比较两组患者的预后情况:28d死亡率和肾功能恢复;(3)比较两组患者的平均每日血液净化费用:根据患者血液净化前准备和血液净化后5d内的总费用,计算平均每日血液净化费用。

2 结果
2.1 两组生化指标比较 血液净化后第3~5天,两组患者的血Scr和BUN变化无显著差异(P>0.05),血液净化后第1~5天,两组患者血K+和CO2CP的变化亦无显著差异(P>0.05),见表1。
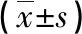
表1 两组血液净化前及血液净化后5d 各项生化指标比较
2.2 两组预后比较 两组患者肾功能恢复及28d存活率比较无统计学差异(P>0.05),见表2。
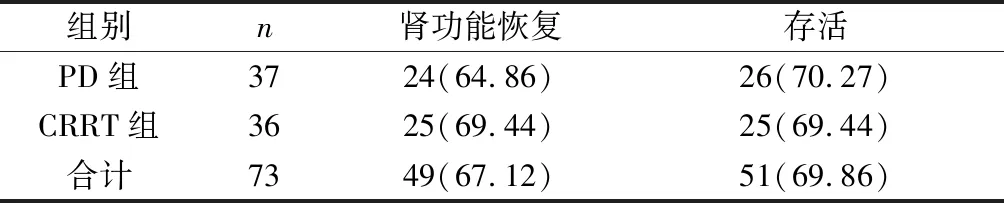
表2 两组患者预后比较[n(%)]
2.3 两组每日血液净化费用比较 PD组患者平均每日血液净化费用为(1 425.87±208.54)元,明显低于CRRT组的(6 320.73±395.36)元(P<0.01)。
3 讨论
高血压、脑外伤和脑血管疾病等原因引起的脑出血临床上十分常见,临床主要采取内科保守或外科手术治疗,在治疗过程中,患者可能会出现血流动力学不稳定,加上诊治过程中肾毒性药物的使用,很容易并发AKI。大量研究表明,脑出血后AKI可明显增加患者死亡率,是患者预后不良的独立危险因素,因此脑出血患者AKI的早期防治对改善患者预后具有重要临床意义。
脑出血后AKI患者病情相对危重,应尽量减少搬动,常需要在床边接受透析治疗,临床常用床边PD和CRRT治疗。PD治疗因设备简单、对血流动力学影响小、无须抗凝等优点,是临床治疗AKI常用的透析方式。传统的PD置管在手术室进行,有些患者病情较重特别是术后出现AKI的患者,在手术室置管受到限制。国内外有不少报道,在床边直接置管行急诊PD治疗同样安全有效。巴西学者Ponce D等报道[4],无论在普通病房还是ICU病房,急诊置管行PD治疗AKI简单、安全、有效。朝鲜学者Cho S等报道[5],床边急诊PD是治疗AKI的有效方法,尤其对顽固性心衰和重症胰腺炎患者。我国学者也曾报道[3],在基层医院应用床边急诊插管治疗AKI也安全有效。CRRT治疗经过40余年发展,已从单一器官替代治疗发展到多器官支持治疗,因能大量清除溶质和溶液、保持血流动力学稳定、保证足够营养支持治疗等优点,已成为临床各科危重症患者救治的有力手段。英国学者Davenport A 系统综述结果显示急诊PD和CRRT治疗外伤性脑损伤并发严重AKI均有效,但各有千秋,均有相应的并发症需防治[6]。本研究比较床边插管急诊PD和CRRT治疗脑出血后AKI第3~5天的血BUN、Scr以及第1~5天的血K+、CO2CP值变化,结果显示两组均没有明显差别,提示两种治疗模式均有效。
年龄、性别、病情严重程度以及是否及时治疗等均是决定疾病预后的因素,本研究在两组患者年龄、性别和疾病严重程度比较无差别情况下,选择床边插管急诊PD和CRRT治疗,结果显示,两组28d死亡率和肾功能恢复情况比较也没有差别,提示选择何种替代治疗方式治疗都不是影响预后主要因素。印度学者Jaryal A等报道一项回顾性病例分析[7],观察急诊PD和CRRT治疗血流动力学不稳定需要透析的AKI患者的预后差别,结果显示两组没有差别,与本研究结果相似。国外多国学者联合报道一项多中心随机对照研究[8],潮式PD与CRRT治疗ICU中AKI患者预后比较。结果显示,两组治疗方式ICU中AKI患者28d存活率分别为(69.8% VS 46.8%,P<0.01),肾功能恢复(60.3% VS 35.5%),结果表明,与CRRT比较,潮式PD能更好地改善ICU中AKI患者的预后。本研究结果两组预后没有差别,可能与选择病例以及病情严重程度不同有关。
在两种方式治疗疗效及预后无差别的情况下,要关注的是两者治疗费用的问题。印度学者George J等研究报道,比较CRRT与连续性PD治疗ICU中AKI患者28d死亡率、溶质和溶液清除率和成本效益,结果显示,两种治疗模式疗效相当,预后差别微小,但连续性PD治疗成本明显更低[9]。本研究结果也显示床边插管急诊PD治疗组的费用明显低于CRRT治疗组,这对于经济欠发达和发展中国家具有重要现实意义。我国学者报道一项横断面调查研究[10],调查了22省、直辖市或自治州中44家医院所有需要透析治疗的AKI患者使用透析方式,结果显示,896例患者具有肾脏替代治疗指征,CRRT占53.9%,普通血液透析占38.0%,CRRT过渡到普通血液透析占6.2%,CRRT过渡到PD占0.8%,而PD只占1.1%。在我国过度使用CRRT治疗AKI以追求经济利益而PD使用极低未考虑成本效益的现象可能与我国的卫生政策有关。
综上所述,床边插管急诊PD治疗与CRRT治疗对脑出血的AKI均是有效治疗方式,床边急诊PD操作简单、经济,是脑出血后AKI理想的治疗方法,值得临床推荐。但PD每日超滤量有限,对于临床需大量补液及营养支持的危重症患者应选择CRRT治疗。本研究为单中心小样本回顾性对照研究,病例选择非双盲随机,可能存在偏倚,其确切疗效尚需多中心大样本随机双盲对照研究做进一步明确。

