闭塞性细支气管炎患儿血清相关因子与肺功能关系探讨
封金花,许利萍,吴琳琳
(郑州大学附属儿童医院/河南省儿童医院/郑州儿童医院呼吸内科,河南 郑州 450000)
闭塞性细支气管炎(bronchiolitis obliterans,BO)包含缩窄性细支气管炎和增殖性细支气管炎,患儿表现为小呼吸道阻塞及气流受限、呼吸困难[1]。本病发病机制复杂,但研究表明[2-3],由细胞因子介导的免疫-炎症反应在支气管炎中有一定作用,其中不乏血清血管内皮生长因子(vascular endothelial growth factor,VEGF)、干扰素γ(interferon-γ-inducing factor,IFN-γ)、白介素-17(Interleukin,IL-17)等因子表达,影响患儿肺功能。患儿肺功能检测中主要依靠潮气呼吸指标,因此可通过观察达峰时间比(the time to tidal peak expiratory flow in tidal breathing over the total expiratory time,TPTEF/TE)和达峰容积比(the volume necessary to reach the peak expiratory flow in tidal breathing over the total expiratory volume,VPEF/VE)评估肺功能,继而予以针对性治疗。有关于患儿肺功能与血清VEGF、IFN-γ、IL-17表达水平的研究较少,但对BO患儿的诊断及治疗有积极意义,现以94例BO患儿资料进行回顾性分析,结果如下。
1 资料与方法
1.1 一般资料
回顾性收集2016年3月至2019年3月本院收治的BO患儿94例。按照病情严重程度分为轻度组和重度组,纳入94例患儿中,男54例,女40例,年龄1~5岁,平均(3.3±0.6)岁;肺部听诊均可闻及散在湿罗音及喘鸣音。重症患儿38例,轻症患儿56例。
1.2 诊断标准
急性感染后出现咳嗽、气促、喘息等呼吸困难症状,且持续时间至少6 w,符合BO诊断标准。出现下列任2条或最后1条的患儿列为重症组:(1)明显气促;(2)三凹征阳性及口周发绀;(3)心率增快;(4)血氧饱和度(oxygen saturation,SaO2)<92%;(5)动脉血气分析PaO2<50.25 mmHg。
1.3 纳入及排除标准
纳入标准:(1)均符合上述诊断标准;(2)入组患儿年龄1~5岁;(3)临床治疗完整,可进行统计分析。排除标准:(1)入组时已接受治疗、临床症状好转者;(2)排除肺结核、哮喘及先天性支气管发育异常引起BO者。
1.4 方法
采集所有研究对象的清晨空腹外周静脉血5 mL,经离心后取上层血清低温保存以备检测。采用放射免疫比浊法检测血清IFN-γ、IL-17水平,试剂盒购自武汉众生生物工程有限公司,酶联免疫吸附试验检测血清VEGF,试剂盒购自美国R&D公司。采用Jaeger公司生产的Master Screen Pediatric型肺功能仪,检测前口服30~40 mg/kg 10%水合氯醛,镇静后取平卧位,口鼻紧扣面罩避免漏气,共测试5遍,每次记录20次潮式呼吸,取其平均值,测量TPTEF/TE和达VPEF/VE。
1.5 观察指标
记录两组患儿治疗的血清VEGF、IFN-γ、IL-17水平,以及肺功能指标TPTEF/TE及VPEF/VE。
1.6 统计学分析
本研究数据均采用SPSS 22.0软件处理,两组血清VEGF、IFN-γ、IL-17资料及肺功能指标均为计量资料,采用两独立样本t检验;并对细胞因子与肺功能指标进行Pearson相关性分析。
2 结 果
2.1 两组血清VEGF、IFN-γ、IL-17水平比较
轻症组患儿的VEGF及IL-17表达水平均显著低于重症组,但IFN-γ表达水平显著高于重症组,差异均具有统计学意义(P<0.05)。

表1 两组血清VEGF、IFN-γ、IL-17水平比较
2.2 两组肺功能指标变化比较
轻症组患儿的TPTEF/TE及VPEF/VE均显著高于重症组,差异均具有统计学意义(P<0.05)。

表2 两组肺功能指标变化比较
2.3 细胞因子与肺功能指标Pearson分析
血清VEGF、IL-17水平均与肺功能指标TPTEF/TE、VPEF/VE呈负相关,IFN-γ呈正相关,且差异均具有统计学意义(P<0.05)。
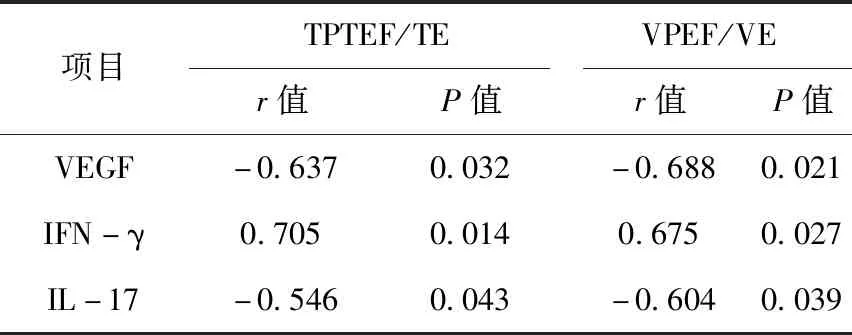
表3 细胞因子与肺功能指标Pearson分析
3 讨 论
BO在儿童中主要发生在3岁及以下的儿童,肺功能通常表现为严重的气流受阻、顺应性下降,同时对支气管扩张剂反应性下降[4-5],因患儿年幼且发病机制尚未完全清楚,治疗上存在较大障碍,且病毒同时可激活嗜酸性粒细胞,诱发特异性免疫反应及气道高反应性出现咳嗽、呼吸困难等症状,病情容易反复甚至进行性加重[6]。
目前有关儿童BO的发病机制各项学说中以促炎细胞增多学说为主,目前临床研究较多的因子包括CD4+T淋巴细胞分泌的趋化细胞因子,如IL-6、IL-17期INF-γ等,诱导B淋巴细胞、CD8+T淋巴细胞活化增殖等[7]。在上述促炎因子中,INF-γ参与气道上皮细胞上调表达过程,在该因子作用下,巨噬细胞能大量聚集、激活等,导致气道组织损伤。此外,为评估气道血管病变情况,研究者选取VEGF进行观察,VEGF水平是唯一对血管形成具有特异性的重要生长因子,其表达水平的增高表示机体正发生血管重建过程,而IL-17同样参与机体哮喘、炎症性肠病等多种免疫性炎症损伤疾病,与VEGF协同促使血管重建造成气道重塑引发呼吸困难[8-9]。3种不同因子是否在BO病情发展中发挥协同或者拮抗的作用还需进行深入探讨。
本研究中共纳入94例观察对象,其中轻症患儿占38.30%,重症患儿61.70%,比较两组患儿的血清VEGF、IFN-γ、IL-17表达水平,并与患儿的肺功能联系,评估它们之间的联系。在该项研究中,轻症患儿的肺功能指标TPTEF/TE及VPEF/VE均显著高于重症组,TPTEF/TE是反映小气道阻塞的一个重要指标[10],重症患儿的肺功能状况不容乐观,该类患儿的主要病理特征之一便是小气道管腔内肉芽增生而存在阻塞性气流受限,因而病情越严重,其小气道阻塞越厉害,TPTEF/TE、VPEF/VE 呈下降趋势。此外,考虑患儿年龄小、肺的通气储备较大,在评估小气道疾病中重复性良好,临床可采用潮气呼吸参数评估患儿气道阻塞情况[11]。在促炎相关因子分析中,轻度组VEGF及IL-17表达水平均显著低于重症组,但IFN-γ表达水平显著高于重症组,这对这一结果,符合前文猜想:促炎细胞增多在BO的发病机制中扮演重要角色。在病症严重时,VEGF的表达急剧增高,结合潮气呼吸参数TPTEF/TE、VPEF/VE下降,说明VEGF参与气道重塑,影响患儿小气道通气功能,因此在治疗时需降低VEGF水平,并使用支气管扩张剂有助于抑制血管重建,尽可能促使疾病恢复。因IL-17,IFN-γ对于维持机体Th1/Th2平衡的重要细胞因子,在发生BO后可促使Th17细胞分泌IL-17,参与BO的气道炎症、气道修复病理过程中,并诱导成纤维细胞分泌IL-6、IL-8等介质趋化激活中性粒细胞[12-13],加重中性粒细胞产生弹性蛋白酶降解弹性蛋白,促进气道组织纤维化等,因而重症患儿的血清IL-17水平高于轻度患儿。鉴于上述血清相关因子参与BO患儿气道组织纤维化及炎性反应的病理机制中,本研究就上述不同因子与表示小气道通气指标的TPTEF/TE、VPEF/VE进行相关性的探讨,就Pearson相关性分析显示,血清VEGF、IL-17水平均与肺功能指标TPTEF/TE、VPEF/VE呈负相关,而IFN-γ则呈正相关。这一结果充分证实IL-17、VEGF参与BO的发病机制。另有研究认为,BO是一种器质性的呼吸道损伤,与支气管哮喘引起的呼吸道高反应性不同,其呼吸道不具有可逆性,缺乏特效治疗,对重症患儿可予以糖皮质激素治疗,并通过观察炎性相关细胞因子,如血清VEGF、IL-17、IFN-γ等指标,评估炎症改善情况,同时提示临床,BO的发生、发展过程中,血清炎性因子促使血管重建加重病情,损害机体的肺功能,临床在治疗中可通过研究血管重建、支气管扩张、抑制炎症反应等方面综合改善肺功能。
综上所述,BO的发生、发展机制复杂多样,为积极控制病情,观察病情进展情况,临床可通过监测血清VEGF、IFN-γ及IL-17水平动态评估患儿肺功能,但本研究样本量有效,且未进行随访观察患儿预后,为研究的不足之处。后期的研究中应扩大样本量并进行随访跟踪,探讨上述指标与患儿预后的联系。

