腹腔镜下结直肠癌根治术对免疫功能及术后恢复的影响①
张 欢
(常州市第七人民医院普通外科,江苏 常州 213000)
随着生活水平的提高、饮食结构的改善以及体检的普及,结直肠癌的的发病率有逐年上升的趋势,结直肠癌也是消化道恶心肿瘤的常见病。结直肠癌发病早期无明显症状,当患者出现症状就诊时通常已属中晚期,疾病死亡率高[1]。临床根治结直肠癌主要以手术治疗为主,主要有传统开腹根治术和腹腔镜微创手术治疗,开腹结直肠癌根治术虽然技术成熟,但手术创伤大、出血量多、术后恢复时间长;近些年,随着微创技术的发展和成熟,因其治疗创伤小、术后恢复快等优点被用于代替传统手术,在临床结直肠癌的手术治疗中,腹腔镜下结直肠癌根治术得到越来越多重视和应用[2,3]。本文通过对我院外科60例直肠癌根治术患者的相关资料进行研究,讨论腹腔镜下结直肠癌根治术对患者免疫功能及术后恢复的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2018-01~2020-06我院收治的60例结直肠癌患者,按手术方式不同随机分为研究组和对照组,每组各30例,其中研究组行腹腔镜下结直肠癌根治术,对照组行传统开腹结直肠癌根治术。研究组30例患者中,男14例,女16例,年龄31~73岁,平均(57.37±13.84)岁,按TNM分期:Ⅰ期7例,Ⅱ期12例,Ⅲ期11例;按部位:直肠癌11 例,右半结肠癌8例,横结肠癌3例,乙状结肠癌8例。对照组30例患者中,男17例,女13例,年龄28~68岁,平均(56.84±14.93)岁,按TNM分期:Ⅰ期6例,Ⅱ期11例,Ⅲ期13例;按部位:直肠癌12例,右半结肠癌7例,横结肠癌2例,乙状结肠癌9例。两组患者一般资料比较无显著差异(P>0.05),可以进行比较。
纳入标准:(1)患者诊断为结直肠癌,且经过病理检查确诊;(2)患者未进行过放、化疗等辅助治疗;(3)未出现远端转移,符合手术指征;(4)患者资料完整,本次研究取得患者同意且签署知情同意书。排除标准:(1)伴有严重肝肾功能不全、免疫系统疾病、凝血功能障碍、其他部位恶性肿瘤;(2)患者有腹腔手术史。
1.2 治疗方法
研究组行腹腔镜下结直肠癌根治术,在脐两侧10cm处开孔,建立气腹后,腹腔镜下观察病变位置、大小和形态并决定切除方案。离断供应肿瘤的血管并夹闭,离断肠系膜根部动静脉并结扎,切除肠系膜,游离病变组织并提出体外切除,清扫手术区域淋巴结,结肠癌患者需建立体外消化道,直肠癌患者进行吻合器吻合。
对照组行传统开腹结直肠癌根治术,根据肿瘤部位,全麻下于患者中上腹或中下腹正中切口进入,暴露手术区,探查病情组织周围情况并行肿瘤切除根治术,清扫周围淋巴结,使用吻合器吻合结肠断端,逐层关闭腹腔并放置引流管。
观察组全麻后采用四孔法放置套管针,分离胆囊及胆总管后暴露胆囊三角,夹闭胆囊动脉及胆囊管并游离胆囊,内境下切开胆总管前壁取石,确认胆总管内无结石后移除胆道镜,用4-0可吸收缝合线缝合胆管切口,于胆囊近端距胆总管0.5cm处结扎闭锁,切除胆囊,取出胆囊后于文氏孔放置引流管。对照组同观察组进腹、取石、切除并取出胆囊,放置T管,并确认T管四周无漏胆,用4-0可吸收缝合线缝合胆管切口,于文氏孔放置引流管。
1.3 观察指标
手术时间、术中出血量、住院时间、患者免疫功能指标:术前24h和术后72h的CD3+T 、CD4+T、CD8+T淋巴细胞,计算 CD4+/CD8+比值;术后并发症:切口感染、吻合口瘘、肠根阻。
1.4 统计学方法

2 结果
2.1 观察组手术时间长于对照组,但差异不显著(P>0.05);观察组术中出血量少于对照组,且差异显著(P<0.05),观察组术后排气时间及住院时间均低于对照组,且差异显著(P<0.05),见表1。
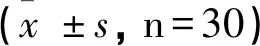
表1 两组患者手术情况对比
2.2 观察组和对照组的术前CD3+、CD4+、CD8+及CD4+/CD8+差异均不显著(P>0.05),观察组术后CD3+、CD4+高于对照组,差异显著(P<0.05);观察组术后CD8+低于对照组,差异显著(P<0.05);观察组术后CD4+/CD8+低于对照组,差异显著(P<0.05),见表2。
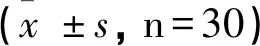
表2 两组患者术前术后免疫功能(T淋巴细胞亚群)对比
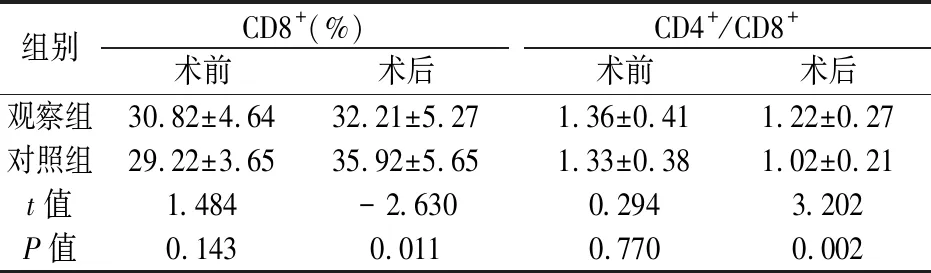
组别CD8+ (%)术前术后CD4+/CD8+术前术后观察组30.82±4.64 32.21±5.27 1.36±0.41 1.22±0.27对照组 29.22±3.65 35.92±5.65 1.33±0.38 1.02±0.21 t值1.484-2.6300.2943.202P值 0.1430.0110.7700.002
2.3 观察组术后并发症2例,低于对照组6例,但差异不显著(P>0.05),见表3。

表3 两组患者术后并发症发生率对比[n=30,n(%)]
3 讨论
结直肠癌作为常见的消化道恶性肿瘤,严重威胁人们的健康和生命,手术治疗是根治结直肠癌的常见手段,在手术术式的选择上,除了要求完全切除病变组织和清扫周围淋巴外,如何保证患者免疫功能及促进术后恢复也是重要考虑因素[4]。T淋巴细胞是人体免疫系统的重要组成部分,是反应机体免疫调节能力的重要指标,临床通过检测CD3+、CD4+、CD8+这几种T淋巴细胞亚型的含量来判断机体免疫应答水平,一般认为CD3+、CD4+指标降低,CD8+指标升高以及CD4+/CD8+下降都不利于肿瘤患者的预后[5,6]。
本研究显示,传统开腹结直肠癌根治术和腹腔镜下结直肠癌根治术患者术前CD3+、CD4+、CD8+及CD4+/CD8+均无明显差异(P>0.05)。而术后3d复查显示,两组患者CD3+、CD4+、较术前均有不同程度下降,CD8+均有上升,说明两种术式都对患者产生一定的手术创伤,患者的免疫功能受到部分抑制。行腹腔镜下结直肠癌根治的观察组的CD3+、CD4+下降幅度及CD8+的上升幅度均小于行开腹结直肠癌根治术的对照组,且差异显著(P<0.05),说明相对于开腹结直肠癌根治术,腹腔镜下结直肠癌根治术对患者细胞免疫程度抑制较轻,患者免疫功能下降较少,对患者机体损伤较小。在手术时间比较上,观察组所需时间稍长于对照组,但差异不显著,既有研究[7,8]显示手术时间比较上结论不统一,部分原因是由于术者手术流程和熟练度导致;在术中出血量和术后排气时间及住院时间的比较中,观察组显著低于对照组,说明观察组的手术切口小,创伤小、易恢复;在术后并发症比较中,观察组出现2例,发生率6.67%,低于对照组6例,发生率20%,其中观察组未出现切口感染和尿潴留。
通过对比可见,腹腔镜结直肠癌根治术有如下优势[9,10]:(1)手术切口小,手中出血量少,术后恢复快,住院时间短;(2)对患者机体免疫功能影响较小,应激反应不强烈;(3)通过腹腔镜下操作,对机体创伤小,减少术后并发症发生率。本研究也存在一些局限,如缺少部分免疫功能指标及营养指标,缺乏长期跟踪随访数据,研究样本量不足导致并发症对比虽有差异,但还不具有统计学意义,以上缺陷需要进一步研究,使结论更严谨全面。
综上所述,腹腔镜结直肠癌根治术手术切口小,手中出血量少,手术对患者机体创伤较小,且术后并发症较少,对患者术后免疫功能抑制较轻,更利于患者术后康复,值得在符合手术治疗的结直肠癌患者中推广。

