腹腔镜胆囊切除术对胆囊结石患者术后恢复、生活质量的影响
刘 剑
秦皇岛市第一医院普外一科,河北秦皇岛 066000
胆囊结石的罹患率在近年来有逐年攀升的趋势,在我国占比达到8%~10%[1]。其是一种较常见、多发的胆管系统疾病,可导致上腹隐痛或胆绞痛、腹胀以及黄疸等问题,对患者的健康生活造成影响。小切口胆囊切除术是既往临床处理胆囊结石的重要手段,其作用已获得大量实践的佐证,然而不足之处也较多,如并发症较多、术后恢复较缓慢等。因此,在现代微创外科学迅猛发展的当前,越来越多的学者倾向于采取腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)处理各类胆管系统疾病[2-3]。为深入了解LC 对胆囊结石患者术后恢复及生活质量的影响,本研究选取收治的72 例胆囊结石患者作为研究对象,现报道如下。
1 资料与方法
1.1 一般资料
选取2018年3月~2020年3月秦皇岛市第一医院收治的72 例胆囊结石患者,按照随机数字表法分为对照组(36 例)及试验组(36 例)。试验组中,男13例,女23 例;年龄24~73 岁,平均(41.98±4.88)岁;病程0.5~9年,平均(4.62±1.03)年。对照组中,男15 例,女21 例;年龄25~75 岁,平均(42.81±5.93)岁;病程0.5~10年,平均(4.58±1.08)年。两组患者的性别、年龄、病程等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:①自诉有上腹部痛、黄疸等症状表现,后经腹部CT、超声等影像学检查确诊为胆囊结石;②有手术指征;③精神状况正常、意识清楚;④患者及家属对本研究内容知情且同意;医院医学伦理委员会已对本研究执行审核并批准。
排除标准:①合并严重心脏、肾脏等内科疾病;②有恶性肿瘤疾病;③既往有腹部手术史;④一般病历资料缺失。
1.2 方法
对照组患者予以小切口胆囊切除术治疗,术前常规消毒和铺巾,麻醉方式选择全麻,切口长度约4.0 cm,入路部位定于腹直肌或右侧肋下缘,逐层剥离组织,充分暴露病变胆囊及Calot 三角区,再剥离、结扎处理胆囊颈及邻近动脉,完成后自胆囊床将胆囊游离并予以剥除(顺时针方向操作),按常规手法将胆囊床缝合,取引流管予以留置引流。
试验组患者采用LC 治疗,手术在气管插管全麻下进行,体位选择头高脚低位,同时将患者右侧身体稍微抬高,纵行切口定位于脐下缘,长度约10 mm,经切口置入气腹针并将腹壁往上提,判断穿刺是否成功,具体以有突破感为准;为患者建立人工气腹,腹内压在11~12 mmHg(1 mmHg≈0.133 kPa)范围,完成后缓慢置镜,镜下做三个切口,使用有齿抓钳对胆囊底端进行固定,使用电凝钩分离胆囊管以及血管,以完全显露Calot 三角;游离胆囊管及周围动脉,通过塑料夹对二者进行夹闭,并使用电凝剪刀切断,将胆囊彻底切除,完成后对肝胆床区进行清理。术毕释放二氧化碳气腹,将穿刺套管妥善撤除,同时对切口进行常规缝合处理。
1.3 观察指标及评价标准
比较两组患者术后排气时间、肠鸣音恢复时间、首次下床时间、住院时间、生活质量以及并发症(切口感染、腹胀、胆瘘、黄疸)发生情况。其中生活质量以生活质量核心量表(quality of life core scale,QOL-C30)[4]为依据,于术后3 个月进行测评,主要包括心理功能、社会功能、物质生活、躯体功能4 个维度,条目合计30 条,各选项计分1~4 分或1~7 分,最终量化为100分进行记录,其测评分值越高,说明患者术后生活质量的改善越显著。
1.4 统计学方法
采用SPSS 20.0 统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,两组间比较采用t检验;计数资料采用率表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者术后相关恢复指标的比较
两组患者均顺利完成手术治疗,无中转开腹患者。试验组患者术后各项恢复指标(术后排气时间、肠鸣音恢复时间、首次下床时间、住院时间)均短于对照组,差异有统计学意义(P<0.05)(表1)。
表1 两组患者术后相关恢复指标的比较(±s)

表1 两组患者术后相关恢复指标的比较(±s)
组别 术后排气时间(h)肠鸣音恢复时间(h)首次下床时间(d)住院时间(d)试验组(n=36)对照组(n=36)t 值P 值28.34±5.79 31.88±8.51 2.06 0.04 23.42±3.99 26.04±5.83 2.23 0.03 15.92±3.86 18.17±4.85 2.18 0.03 5.82±1.41 7.92±2.08 5.01<0.01
2.2 两组患者术后生活质量各维度评分的比较
试验组患者术后心理功能、社会功能、物质生活、躯体功能评分均高于对照组,差异有统计学意义(P<0.05)(表2)。
表2 两组患者术后生活质量各维度评分的比较(分,±s)
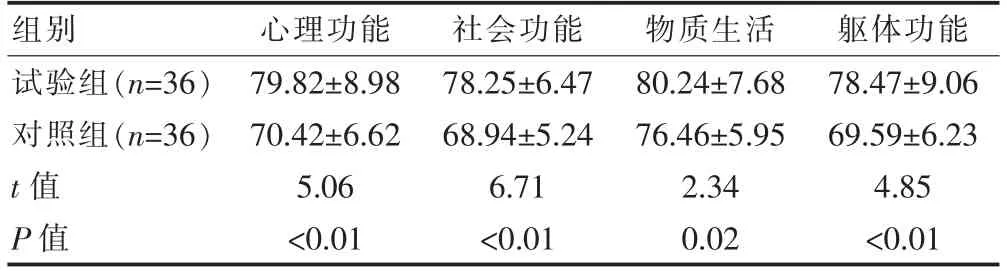
表2 两组患者术后生活质量各维度评分的比较(分,±s)
组别 心理功能 社会功能 物质生活 躯体功能试验组(n=36)对照组(n=36)t 值P 值79.82±8.98 70.42±6.62 5.06<0.01 78.25±6.47 68.94±5.24 6.71<0.01 80.24±7.68 76.46±5.95 2.34 0.02 78.47±9.06 69.59±6.23 4.85<0.01
2.3 两组患者术后并发症总发生率的比较
试验组患者术后并发症总发生率为5.56%(2/36),对照组为25.00%(9/36)。试验组患者术后并发症总发生率低于对照组,差异有统计学意义(P<0.05)(表3)。
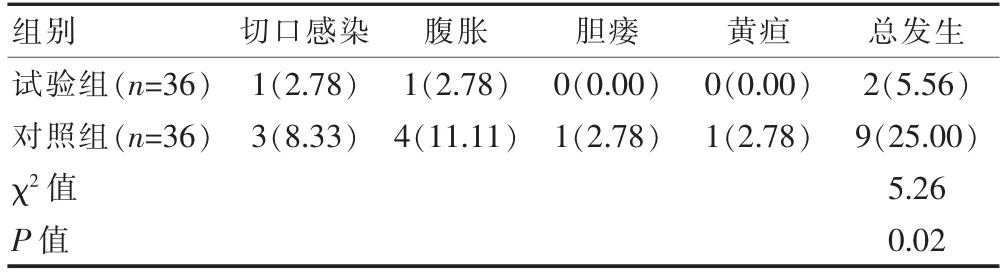
表3 两组患者术后并发症总发生率的比较[n(%)]
3 讨论
胆囊结石在普外科临床上较为多见,其发病机制复杂,涉及肥胖、雌激素分泌紊乱、肝硬化以及高脂饮食等多种因素,此外某些腹部手术的刺激也可导致结石形成,如胃切除手术、十二指肠吻合手术、回肠切除术等[5-6]。胆囊结石多见于50~60 岁群体,女性患病率高于男性,并且在我国普遍为胆囊胆固醇结石[7]。传统开腹手术对胆囊结石的处理虽有一定效果,但经右肋缘或右上腹腹直肌入路的切口较大,易损伤周围肌肉和血管,导致创伤较大、出血较多等弊端,故而目前已基本被其他手术方式所取代[8]。
小切口胆囊切除术是基于传统开腹手术发展而来,但相对于开腹手术,更利于控制切口大小、术中出血及疼痛程度,在既往临床处理胆管系统疾病上发挥着关键作用。但随着临床研究与实践的不断深入,李进等[9-10]研究认为该手术对胆囊结石的处理仍有明显不足,若术中粘连过度严重,Colat 三角区显露不全,极易出现胆囊切除不彻底的情况。对胆囊结石的治疗,小切口胆囊切除术仍然不适合作为首选方案。
近年来,受益于现代微创医疗理念在国内临床的普及以及相关微创技术的迅猛发展和使用,胆囊结石等胆管系统疾病的临床诊疗工作也取得明显进步。LC 是微创外科手术的典型,不仅具有微创、疼痛轻、出血少、利于加速术后恢复等特点,在腹腔镜监视下操作,还可获得更清晰的操作视野,很大程度上可防止小切口手术处理后严重粘连而引发的胆囊切除不净问题[11]。LC 在腹腔镜的监视下操作,术野较为清晰,能够有效避开胆囊邻近血管组织,减少术中出血;并且对腹腔内重要器官组织的干扰较小,也可为患者术后胃肠功能的恢复创造有利的条件。除此之外,腹腔镜的可调节性也能够为术者观察腹腔内病变情况提供更广的角度,能够为手术的顺利进行提供进一步的保障。段建春[12]研究指出,LC 在治疗胆囊结石、息肉等多种胆囊良性病变方面的适用性均较高,患者术后恢复效果明显优于小切口胆囊切除手术。本研究结果显示,试验组经LC 处理后的术后排气时间、肠鸣音恢复时间以及住院时间等多项术后恢复指标较对照组均占优(P<0.05),与其研究结果有一致性;同时通过比较两组的手术安全性及术后生活质量,发现试验组术后发生切口感染、胆瘘等并发症总发生率更低,物质生活、心理功能及社会功能等各维度的测评结果高于对照组(P<0.05),提示LC 操作安全、并发症少,能够促进患者术后快速康复,在胆囊结石患者中的应用较小切口胆囊切除术更可行,更利于患者术后生活质量的改善。需要注意的是,LC 手术的学习曲线较长,对技术要求较高,同时对于伴腹腔粘连、胆囊坏疽或穿孔等胆囊结石患者也不适用,临床开展该微创术式时,需格外重视把握患者的手术指征,以减少中转开腹。
王兴军[13]研究对78 例胆囊结石患者进行随机对照试验,发现LC 在控制出血、促进患者术后恢等方面效果均优于小切口胆囊切除术。梁新宇等[14]研究表明,与小切口胆囊切除术相比,LC 术后恢复效果更好,患者术后普遍能够获得更高的生活质量。另有资料报道称,LC 对机体造成的应激反应相对也较轻,能够明显降低术后并发症的发生率,保障手术的安全性[15-17]。该几项研究同样佐证了本研究的观点。
综上所述,对胆囊结石患者采用LC 治疗,能够明显减少并发症发生,缩短患者术后排气、肠鸣音恢复以及首次下床的时间,加快患者术后恢复,对患者术后生活质量的提升非常有利,在条件允许下,可将该微创术式作为处理胆囊结石的首选手段。

