幽门螺杆菌根除疗法对患儿肠道的影响
洪佳莉,王忠敏,金雪峰,犹登霞,李 泽,胡淑凡,汤卫红
(杭州市儿童医院儿内科,浙江 杭州 310000)
幽门螺杆菌(helicobacter pylori,Hp)是消化性溃疡、慢性活动性胃炎、胃黏膜相关淋巴组织淋巴瘤以及胃癌等多种胃肠道疾病的致病因子,临床发现Hp也会影响肝脏等部分胃肠道外疾病的发病[1-2]。不同人群发生Hp感染的结果不尽相同,研究认为感染结果可能与个体胃肠道菌群结构、菌群组成以及Hp与菌群的相互作用有关,但儿童发生Hp感染后造成不良结果的可能性远高于成年个体。流行病学显示我国儿童Hp感染的发病率呈现逐年上升趋势,是儿童消化吸收不良、胃炎、消化道溃疡的主要致病因素[3]。目前Hp根除疗法是改善患儿胃肠道不适症状、降低溃疡发病率和复发率的有效方法,但Hp根除疗法对于个体胃肠道微生态系统的影响尚没有统一定论,在治疗的过程中是否会对微生态平衡产生不良影响目前尚未可知[4-5]。胃肠道微生态系统是宿主与正常的胃肠道微生物之间建立的共生关系,微生态的平衡与否对于个体健康水平有重要关系。因此为了解幽门螺杆菌根除疗法对菌群微生态的影响,避免在治疗过程中对个体产生不良危害,现开展本研究。
1资料与方法
1.1一般资料
选取2018年2月至2020年6月于杭州市儿童医院接受治疗的96例幽门螺杆菌感染患儿为研究对象。纳入标准:①符合临床Hp感染的诊断标准[6];②年龄≤14岁;③均存在胃肠道不适症状;④无Hp根除疗法治疗史;⑤治疗前未服用抗生素、激素、质子泵抑制剂、益生菌。最终本研究96例患儿年龄4~14岁,平均年龄(8.98±1.44)岁,其中男性患儿54例,女性患儿42例,平均病程(1.33±0.24)月。治疗后根据13C-尿素呼气试验结果将所有患儿分为两组,56例结果为阴性的患儿为治疗有效组,40例结果为阳性的患儿为治疗无效组。治疗有效组患儿年龄4~14岁,平均年龄(8.77±1.08)岁,其中男性患儿30例,女性患儿26例,平均病程(1.26±0.34)月。治疗无效组患儿年龄5~14岁,平均年龄(8.90±1.23)岁,其中男性患儿24例,女性患儿16例,平均病程(1.30±0.22)月。两组患儿年龄、性别、病程比较差异无统计学意义(均P>0.05)。所有研究对象的监护人均知情同意自愿参与研究。
1.2研究方法
所有患儿均接受幽门螺杆菌四联根除疗法,餐前半小时口服胶体果胶铋胶囊(国药准字:H20059949,规格:50mg/粒)3mg/kg,每日2次,泮托拉唑钠肠溶片(国药准字:H20143100,规格:40mg/粒)0.7mg/kg,每日1次。餐后半小时口服克拉霉素干混悬剂(国药准字:H20160416,规格60mL/瓶)0.3mL/kg,每日2次,阿莫西林胶囊(国药准字:HC20130014,规格0.25g/粒)25mg/kg,每日2次。上述用药最大量不超过成人用药剂量。治疗时长为一个周。
1.3评价指标
比较所有患儿治疗前后胃黏膜及粪便中双歧杆菌、肠杆菌、乳杆菌、类杆菌、肠球菌分布情况以及产气荚膜梭菌和酵母菌检出率;比较治疗有效组和无效组胃黏膜、粪便中菌群分布情况;比较治疗有效组和无效组胃泌素、胃动素、血管活性肠肽等胃肠激素水平。
1.4统计学方法

2结果
2.1患儿总体菌群分布情况比较
治疗后患儿胃黏膜、粪便中双歧杆菌和肠杆菌菌落数量均增加(t值分别为2.256、2.330、3.113、2.667,均P<0.05),类杆菌和乳杆菌菌落数量均减少(t值分别为2.778、3.012、4.232、3.977,均P<0.05),产气荚膜梭菌检出率降低,酵母菌检出率增高,差异均有统计学意义(χ2值分别为4.235、5.517、5.277、6.288,均P<0.05),治疗前后肠球菌菌落数量差异无统计学意义(均P>0.05),见表1。

表1 患儿总体菌群分布情况比较
2.2不同治疗效果患儿菌群分布比较
治疗有效组胃黏膜、粪便中双歧杆菌、肠杆菌菌落数量以及酵母菌检查率均高于治疗无效组(t/χ2值分别为7.143、6.772、9.776、7.112、6.554、11.442,均P<0.05),但类杆菌、乳杆菌菌群数量以及产气荚膜梭菌检出率均低于治疗无效组(t/χ2值分别为5.887、5.632、6.235、6.882、7.442、12.982,均P<0.05),两组肠球菌菌落数量差异无统计学意义(均P>0.05),见表2。
2.3两组患儿胃肠激素水平比较
胃肠激素水平比较显示,治疗有效组胃泌素、胃动素以及血管活性肠肽水平均高于治疗无效组,差异有统计学意义(t值分别为4.223、5.122、5.332,均P<0.05),见表3。

表2 不同治疗效果患儿菌群分布比较
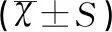
表3 两组患儿胃肠激素水平比较
3讨论
3.1幽门螺杆菌感染是导致胃肠道微生态失衡的重要影响因素
胃肠道微生物以及代谢产物能够参与宿主代谢、内分泌以及炎症反应从而对个体健康产生影响,微生态平衡对于宿主和菌群有双促进效果。幽门螺杆菌感染被认为是导致胃肠道微生态失衡的重要影响因素,尤其是对于儿童感染患儿而言,在机体微生态稳态尚未建立、机体菌群尚不稳定的情况,一旦发生幽门螺杆菌感染其健康水平可能受到较大影响[7-8]。因此近年来幽门螺杆菌根除疗法的应用越来越广泛,但根除疗法是否会对机体微生物稳态产生不良影响尚没有统一定论。
3.2幽门螺杆菌根除疗法可改善患儿肠道功能
本研究结果显示,治疗后患儿总体菌落水平较治疗前有明显变化,其中肠杆菌、双歧杆菌菌落数均有所上升,而类杆菌、乳杆菌菌落数均有所下降,酵母菌检出率和产气荚膜梭菌检出率变化趋势则相反。对不同治疗效果的患儿进行比较发现,结果与上述结果相一致,根除越彻底的患儿,菌群表现越明显。幽门螺杆菌四联根除疗法的关键包括两方面:一方面是抑制胃酸;另一方面则是抗生素本身的抗菌抑菌作用[9-10]。具体来说,四联疗法中的质子泵抑制剂会导致胃黏液浓度降低,延长了胃排空时间,容易导致肠道部分菌群过度生长;另一方面抗生素的抗菌作用会在根除幽门螺杆菌的同时杀死机体正常细菌。
另外,本研究结果显示幽门螺杆菌根除疗法能够提高胃肠激素水平,对于胃肠道不适症状有较好的改善。分析原因为质子泵抑制剂导致肠杆菌和双歧杆菌菌落数量上升,而双歧杆菌是一种肠道有益菌,具有促进排便、抑制外来菌群、增强抵抗力等作用,肠杆菌也是肠道的正常栖居菌种[11]。以上两种菌种水平的提高对于提高胃肠道消化功能均有促进作用,可一定程度上解释患儿使用幽门螺杆菌根除疗法后治疗有效组胃泌素、胃动素以及血管活性肠肽水平均高于治疗无效组这一现象。
综上所述,幽门螺杆菌根除疗法对于Hp感染患儿肠道微生态有显著影响,容易造成肠道微生态不平衡,但对于患儿肠道功能的改善具有较好的临床效果,临床需斟酌使用。

