改良腓骨沟加深支持带重建治疗腓骨肌腱滑脱症
邓明明,杜 瑞,付炳金,赵永杰,孙广超
(滨州医学院附属医院足踝外科,山东滨州 256603)
腓骨肌腱从外踝后方的腓骨沟滑脱并使腓骨肌腱失去支撑轴点称为腓骨肌腱滑脱,常产生外踝部不稳、疼痛等一系列症状[1]。腓骨肌上支持带 (supe⁃rior peroneal retinaculum,SPR)对防止腓骨肌腱滑脱起着重要作用。足外翻位、背伸时,引起腓骨长、短肌腱收缩导致SPR松弛、断裂,是引起腓骨肌腱滑脱常见原因[2]。此外,腓骨沟的发育异常导致腓骨沟过浅,也是造成腓骨肌腱脱位的重要因素之一[3,4]。众多学者认为保守治疗对于腓骨肌腱滑脱症无明显疗效[5,6]。腓骨肌腱滑脱的治疗以手术为主,手术方式主要包括SPR重建修复、腓骨沟加深术、骨阻挡术、组织移植术、肌腱改道术[7-9],由于缺少大样本的循证医学资料及对比研究,目前尚不能证实某一具体手术方法的优越性。Title等[10]通过在腓骨槽内放置压力传感垫测试骨槽加深前后压力变化,发现腓骨沟加深手术可以减轻肌腱内的压力,有助于减轻腓骨部分肌腱的疼痛或慢性肌腱炎。Ogawa等[11]认为单纯SPR修复术后扁平或凸起的腓骨肌沟仍可出现腓骨肌腱滑脱,倾向于SPR修复同时额外加深腓骨沟。本研究采用改良腓骨沟加深支持带重建治疗腓骨肌腱滑脱症,取得良好疗效,并与传统腓骨沟加深支持带重建治疗腓骨肌腱滑脱症临床疗效进行研究分析,报道如下。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)有外踝后软组织疼痛、活动后不适症状,腓骨肌腱滑脱激发试验阳性者;(2)MRI及超声明确诊断者;(3)随访时间超过6个月,资料完整者。
排除标准:(1)有距骨软骨损伤、慢性踝关节不稳、踝关节周围韧带损伤患者;(2)踝关节骨折、距骨骨折、跟骨骨折病史者;(3)腓骨肌腱纵形断裂者;(4)未能完成随访,资料不完整者。
1.2 一般资料
回顾性分析2013年7月~2019年6月本院行手术治疗的51例腓骨肌腱滑脱症患者,其中43例符合上述标准,纳入本研究。采用随机数字表法将患者分为两组,其中改良组22例,对照组21例。两组患者术前一般资料比较见表1,两组在性别构成、年龄、病程、侧别和分型[12]的差异均无统计学意义(P>0.05)。本研究经滨州医学院附属医院医学伦理委员会批准,所有患者及其家属均知情同意并签署知情同意书。
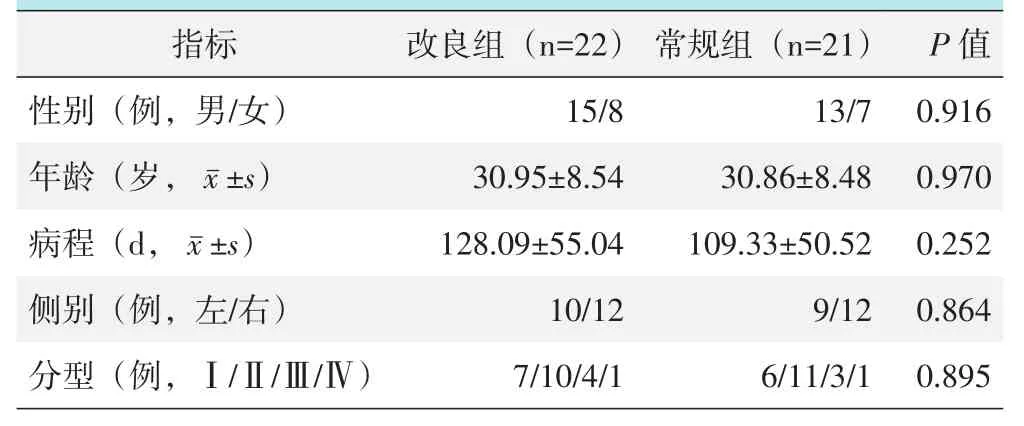
表1 两组患者一般资料与比较
1.3 手术方法
改良组:硬腰联合麻醉后,取外踝后方纵切口约6 cm依次切开显露,腓骨外后缘骨膜下锐性剥离腓骨肌腱鞘和SPR,显露腓骨长短肌腱及腓骨沟(图1d),电钻在腓骨尖前方2 mm处将2.0 mm克氏针向后倾斜10°、向内倾斜15°钻入,术中透视证实克氏针位于腓骨沟皮质骨下方(图1e),取4.5 mm空心钻头延2.0 mm克氏针自进针点钻入,进入长度约3~4 cm,反复退出钻入钻头,使腓骨沟皮质骨下方形成松质骨的空腔隧道(图1f)。腓骨沟边缘每间隔5 mm标记一坐标点,电钻克氏针垂直标记点钻孔,打骨器打压腓骨沟处骨皮质(图1g),使皮质骨塌陷进入下部隧道并均匀打实,形成长约2~3 cm、宽约6~8 mm的加深的腓骨沟(图1h)。复位腓骨长短肌腱,并使腓骨肌腱能够顺利滑动,而无阻挡。将剥离的SPR腓骨侧重新重建缝合于外踝后缘,并将SPR残端与腓骨剥离处的骨膜加强缝合,反复跖屈、外翻踝关节,证实腓骨肌腱不再滑脱,冲洗缝合刀口,术后踝关节支具制动。
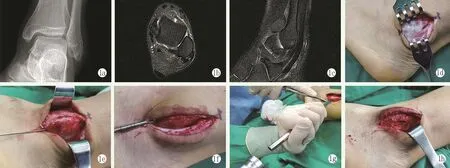
图1 患者,男,26岁,左腓骨肌腱滑脱症,行改良腓骨沟加深支持带重建术治疗 1a:术前踝关节正位X线片未见明显异常 1b,1c:术前MRI横断位和矢状位均显示腓骨肌间沟呈凸起型 1d:术中见腓骨肌间沟骨赘增生 1e,1f:克氏针自进针点钻入,空心钻钻入使腓骨沟皮质骨下方形成松质骨的空腔隧道 1g:打压使腓骨沟均匀塌陷 1h:形成改良加深腓骨沟
常规组:硬腰联合麻醉后,取外踝后方纵切口约6 cm依次切开,腓骨外后缘骨膜下锐性剥离腓骨肌腱鞘和SPR,显露腓骨长短肌腱及腓骨沟,设计长约2~3 cm、宽约6~8 mm骨窗,使用微型摆锯沿腓骨肌间沟外侧缘纵形锯开骨皮质,并截断腓骨近远端骨皮质,以内侧骨皮质为轴,“翻书样”掀开骨窗,刮匙刮除骨槽内约5~6 mm深的松质骨后,“闭书样”复位骨窗,还纳腓骨长短肌腱,并使腓骨肌腱能够顺利滑动,而无阻挡。将剥离的SPR腓骨侧重新重建缝合于外踝后缘,并将SPR残端与腓骨剥离处的骨膜加强缝合,反复跖屈、外翻踝关节,证实腓骨肌腱不再滑脱,冲洗缝合刀口,术后踝关节支具制动。
术后1周开始间断取下护具,行非负重下屈伸踝关节活动锻炼,术后2周支具保护下负重活动,术后6周去除支具完全负重活动。
1.4 评价指标
记录两组手术时间、切口长度、术中出血量、住院天数及围手术期并发症。采用疼痛视觉模拟评分(visual analogue scale,VAS)、美国足踝外科协会(American Orthopaedic Foot and Ankle Society,AO⁃FAS)后足与踝评分,以及踝关节跖屈-背伸活动度(range of motion,ROM)评价临床效果。
1.5 统计学方法
2 结果
2.1 围手术期情况
两组患者均顺利完成手术,术中无严重并发症发生。围手术期资料见表2,两组在手术时间、切口长度、术中失血量和住院时间的差异均无统计学意义(P>0.05)。改良组2例皮下血肿,1例切口边缘处部分坏死,予以引流、换药、烤灯烤照等处理后,均恢复良好。常规组1例皮下血肿,2例切口出现渗液,予以引流、换药、烤灯烤照等处理后,均恢复良好。改良组围手术期并发症为13.64% (3/22),而常规组为14.29%(3/21),两组之间差异无统计学意义(P=0.951)。
表2 两组围手术期资料(±s)与比较
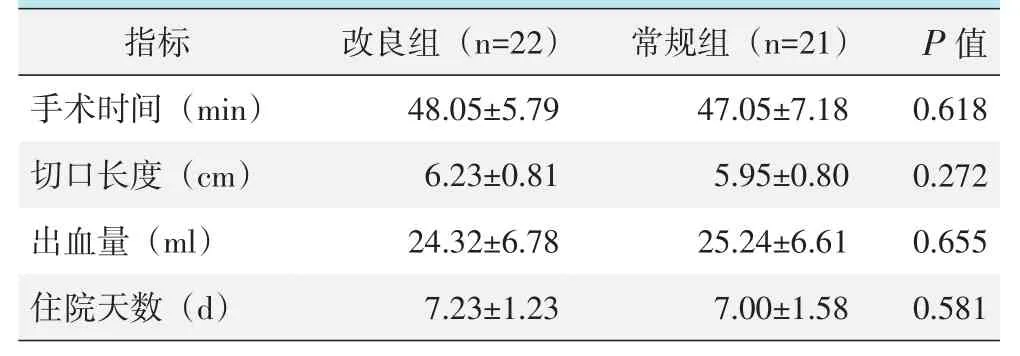
表2 两组围手术期资料(±s)与比较
images/BZ_33_1294_1541_1573_1607.pngimages/BZ_33_1573_1541_1847_1607.pngimages/BZ_33_1847_1541_2137_1607.pngimages/BZ_33_2137_1541_2276_1607.pngimages/BZ_33_1294_1673_1573_1740.pngimages/BZ_33_1573_1673_1847_1740.pngimages/BZ_33_1847_1673_2137_1740.pngimages/BZ_33_2137_1673_2276_1740.pngimages/BZ_33_1294_1806_1573_1873.png手术时间(min)出血量(ml)images/BZ_33_1573_1806_1847_1873.png48.05±5.79 24.32±6.78images/BZ_33_1847_1806_2137_1873.png47.05±7.18 25.24±6.61images/BZ_33_2137_1806_2276_1873.png0.618 0.655
2.2 随访结果
两组患者均获得随访,随访时间12~24个月,平均随访(13.21±3.89)个月。随时间推移,两组患者术后疼痛均逐渐减轻,活动功能逐渐恢复。随访过程中,改良组1例患者康复锻炼时发生患足Ⅰ级踝关节扭伤,再次支具制动2周后行康复锻炼,最终恢复良好。常规组1例患者出现足跟外侧感觉部分减退,考虑系腓肠神经损伤所致。至末次随访时,改良组无滑脱复发者,常规组1例有腓骨肌腱滑脱复发。
两组患者VAS评分、AOFAS评分和ROM结果见表3。随时间推移,两组VAS评分显著减少(P<0.05),而 AOFAS评分和 ROM均显著增加(P<0.05)。术前两组间VAS和AOFAS评分,以及ROM的差异均无统计学意义(P>0.05);术后3个月时改良组的VAS和AOFAS评分,以及ROM均显著优于常规组(P<0.05);末次随访时,两组在VAS评分和ROM的差异无统计学意义(P>0.05),但是改良组AOFAS评分仍显著优于常规组(P<0.05)。
表3 两组患者随访结果(±s)与比较

表3 两组患者随访结果(±s)与比较
指标VAS评分(分)AOFAS评分(分)ROM(°)时间点术前术后3个月末次随访P值术前术后3个月末次随访P值术前术后3个月末次随访P值P值0.769<0.001 0.086 0.881<0.001<0.001改良组(n=22)4.23±1.19 0.91±0.68 0.82±0.59<0.001 63.05±7.79 93.41±3.31 94.36±2.34<0.001 53.18±3.00 62.73±3.03 63.41±2.28<0.001常规组(n=21)4.33±1.15 2.57±1.12 1.24±0.94<0.001 63.38±6.76 84.81±3.87 89.90±2.12<0.001 53.33±2.69 53.71±2.39 63.24±2.30<0.001 0.863<0.001 0.808
3 讨论
腓骨肌腱滑脱症的手术方式多样,在这些方式中,腓骨沟加深术逐步获得较为满意的临床效果[10,13],其通过切除部分骨质,加深切迹,增加了腓骨肌腱的容纳空间,并使腓骨切迹中部和远端压力减轻,增强了稳定性。
然而,加深腓骨沟时造成骨质破坏,腓骨沟出现骨毛糙面导致肌腱摩擦,易引起顽固性疼痛、踝关节活动度降低等并发症[14]。针对存在的问题,本研究改良了腓骨沟加深的方式,主要体现在:(1)骨破坏明显减少。改良腓骨沟加深是通过腓骨沟下形成松质骨隧道后打压形成,与摆锯开窗挖出松质骨后形成肌间沟相比,骨质破坏明显减少,尤其腓骨沟处骨皮质。(2)避免了骨粗糙面的出现,从而降低了肌腱在沟内摩擦与损伤的风险。常规组肌间沟加深需将骨皮质锯断且造成台阶,增大了骨粗糙面,增加了肌腱摩擦。而改良组保留了肌间沟处皮质骨的完整性,有效避免了肌腱摩擦损伤,降低并发症,避免顽固性疼痛的产生,本研究中改良组术后3个月VAS评分明显优于常规组。(3)改良腓骨沟更接近解剖。常规组腓骨远端后外侧摆锯开窗,掀开骨窗并刮除后外侧骨瓣下的松质骨,复位骨窗后形成内侧高外侧浅的腓骨沟,沟槽最后仅靠外踝外侧壁的薄形骨皮质形成骨性阻挡,容易出现骨折或再次的滑脱复发。胡牧等[15]通过行外踝后内侧摆锯开窗后刮出后内侧松质骨打压形成内深外浅腓骨沟。本研究改良组形成中间低两侧高,且沟内弧度均匀的腓骨沟,肌腱不易从一侧划向另一侧,更符合解剖及生物力学原理。(4)改良腓骨沟牢靠且不需固定。常规组中,虽然“翻开”的骨窗内侧骨皮质仍连续,但术后肌腱滑动仍可能会导致骨窗的异常活动甚至移位,进而引起肌腱摩擦,进一步产生踝关节疼痛。改良腓骨沟在沟下形成松质骨隧道,打压后腓骨沟处皮质镶嵌进入下部,牢靠坚固,不需固定。(5)常规组使用微型摆锯沿腓骨沟外侧缘纵形锯开骨皮质,以内侧骨皮质为轴,“翻书样”掀开骨窗,“闭书样”复位骨窗,操作复杂,而改良腓骨沟只需要钻孔打压,操作简单易行。(6)更早进行康复锻炼及下地负重。打压后形成的改良腓骨沟牢靠,不用担心骨窗的异常活动甚至移位,制动时间短,可早期康复锻炼及下地负重活动,从而降低了术后长期制动引起的关节僵硬、活动度受损等并发症。改良组术后3个月的ROM显著优于常规组,表明改良组关节活动度恢复更快,早期活动功能更优。
总之,改良腓骨沟加深支持带重建治疗腓骨肌腱滑脱症效果优良,患者活动早,康复快,远期结果尚待进一步随访观察。

