浮针配合再灌注治疗原发性三叉神经痛临床研究
吴民民,刘小华,陈小雨,李崖雪
(1.黑龙江中医药大学,黑龙江 哈尔滨150040;2.黑龙江中医药大学附属第一医院,黑龙江 哈尔滨150040)
三叉神经痛(Trigeminal neuralgia,TN)是一种罕见的慢性综合征,以三叉神经皮肤处反复发作的松弛性面部疼痛为特征[1]。TN是局限于三叉神经的一个或多个分支的口面部疼痛,疼痛都会影响到一侧脸部,发病突然[2-3]。女性年发病率(5.7/10万)高于男性(2.5/10万)[4],发病率在50岁以上开始攀升。由TN引起疼痛的病理生理学来源于神经调节剂和神经递质的复杂相互作用,导致伤害性信息传递汇聚到三叉神经细胞[5]。目前,西医治疗该病的方法较多,包括微血管减压、A型肉毒素、神经阻滞[6],但临床疗效并不十分显著,且部分患者容易复发。因此,寻求一种有效的治疗方案成为临床研究重点。浮针源于传统针灸的新型针刺方法,受到了《灵枢·官针》浅刺的启示,只作用于皮下层,通过刺激皮部,振奋皮部之精气,促进脏腑气血运行,调整相应经络,使气血运行通畅,达到缓解疼痛的治疗目的[7]。笔者采用浮针配合再灌注治疗本病,报告如下。
1 资料与方法
1.1 一般资料 所有患者均来源于2019年9月至2020年11月黑龙江中医药大学附属第一医院针灸科门诊及病房就诊的原发性三叉神经痛患者。按照1∶1的比例,两组患者各纳入30例,所有患者按随机数字表法,将随机数字封装进不透光的信封,待符合纳入标准的患者签署知情同意书后,随机抽取信封,按照随机数字进入浮针组、西药组,每组30例,共60例。浮针组男8例,女22例;年龄31~74岁,平均(47.64±14.32)岁;平均病程(10.99±5.48)d。西药组男10例,女20例;年龄28~75岁,平均(46.11±13.41)岁;平均病程(11.95±4.91)d。两组患者一般资料组间差异均无统计学意义(P>0.05),组间比较具有可比性。
西医诊断标准:三叉神经痛的诊断标准根据第三版国际头痛疾病分类(ICHD3-beta)的测试版和国际疼痛研究协会(IASP)[8],将TN定义为:①满足以下2和3标准的单侧面部疼痛的三次发作。②发生在一个或多个三叉神经分布的疼痛,而不存在这些分布以外的疼痛。③满足以下4个标准中的3个:持续时间为1~120 s的阵发性发作;严重强度的疼痛;疼痛是电击样的、刺痛的或剧烈的;由面部对侧无害刺激引起。④无临床神经功能缺陷。中医诊断标准:参照《中药新药临床研究指导原则》中面痛的诊断标准,面部疼痛性质多为烧灼样、阵发性或刀割样剧烈疼痛,骤然发作,间歇期无异常症状,在口角或鼻旁等处有触发点。病例纳入标准:①符合上述诊断标准;②年龄18~75岁,男女不限;③近期内未服用镇痛药;④未合并严重内科疾病患者;⑤自愿签署知情同意书,能够定期复查,随访患者。排除标准:①不符合纳入标准;②妊娠或哺乳期妇女;③患者合并严重心、脑血管疾病患者;④有精神病史或其他疾患不能配合治疗者。
1.2 治疗方法
1.2.1 治疗组(浮针组):患者取仰卧位,选取头部患侧,触摸局部有疼痛处为靶点,以距靶点3~5 cm处为进针点,常规消毒,皮肤上的浅表血管及瘢痕处需注意避开。采用一次性浮针(南京派福医学科技有限公司,型号M),医者用进针器辅助浮针,针尖朝向靶点,针体与皮肤呈15°~25°刺入皮下,持针柄沿皮下疏松结缔组织,推进针身,待针身完全推进皮肤后,将针芯退至套管内,并将套管座上的突起固定于针柄的卡槽内,右手持针柄对靶点进行扇形扫散,保持针身局部皮肤呈线状隆起,扫散约15 s,频率为100次/min。嘱患者做咬牙、咧嘴、鼓腮等动作,每个动作3~5次,每次持续10 s,同时医者进行扫散,之后隔10 s嘱患者放松面部。治疗结束后,取出针芯及套管,行局部消毒。隔日1次。两周为1个疗程,连续治疗两个疗程。
1.2.2 对照组(西药组):口服卡马西平(国药准字H1022279),初次剂量0.1 g,3次/d,第3日后增加剂量至疼痛症状减轻(最大剂量≤0.6 g/d)。2周为1个疗程,连续治疗两个疗程。
1.3 观察指标
1.3.1 简式Mc-Gill疼痛检测量表评分:采用简式Mc-Gill疼痛问卷评估患者的疼痛情况[9],包括视觉模拟效果(VAS)、疼痛分级指数(PRI)、现有疼痛强度(PPI),分值与疼痛呈正相关。
1.3.2 综合症状评分:采用综合症状评分[10]标准,从疼痛部位、可触发度、疼痛持续时间、面部伴发感觉障碍、发作频率及间歇期不适感等方面进行评定,最低0分,最高20分,分值与疼痛呈正相关。
1.3.3 生活满意度指数(LSI-B):LSI-B[11]包括12项清单式、开放式条目组成,得分范围0~23分,分数越高代表满意程度越高,治疗前后各评价1次。
1.3.4 实验室检查:清晨采集患者空腹静脉血5 ml,使用3000 r/min离心处理10 min后,分离上层血清,置于-70 ℃环境保存待检,采用酶联免疫吸附法(ELISA)检测患者治疗前后血清中的白细胞介素-1β(IL-1β)、白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)血液浓度水平和超氧化物歧化酶(SOD)、谷胱甘肽过氧化酶(GSH-Px)水平。所有操作严格按照ELISA试剂盒说明书严格进行。
1.4 疗效标准 参照《中药新药临床研究指导原则》制定标准。痊愈:疼痛完全消失,无伴随症状,不需要服镇痛药物,随访3个月以上未见复发;显效:疼痛以及相关症状明显缓解,3个月内复发,但发作频率较前减少;有效:疼痛较前治疗部分缓解,持续时间缩短;无效:疼痛症状无明显改善。总有效率=(治愈+显效+有效)例数/总例数×100%。
1.5 统计学方法 采用SPSS 22.0统计学软件进行分析,符合正态分布的计量资料采用均数±标准差表示,组间比较用独立样本t检验分析,组内比较用配对样本t检验分析。等级资料采用秩和检验,计数资料以[例(%)]表示,采用卡方检验。P<0.05表示差异有统计学意义。
2 结 果
2.1 两组患者简式Mc-Gill疼痛量表评分比较 见表1。两组患者治疗前VAS、PRI、PPI评分比较差异无统计学意义(P>0.05),具有可比性;治疗后,两组患者VAS、PPI、PRI评分均明显降低,且治疗组患者明显低于对照组,差异具有统计学意义(P<0.05),与治疗前比较,治疗后两组患者VAS、PRI、PPI评分明显下降(P<0.01)。
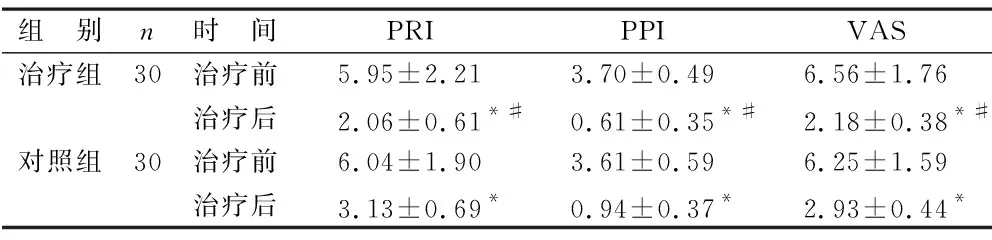
表1 两组患者简式Mc-Gill疼痛量表评分比较(分)
2.2 两组患者LSI-B、综合症状评分比较 见表2。两组患者治疗前LSI-B、综合症状评分比较,差异无统计学意义(P>0.05),具有可比性;治疗后,两组患者LSI-B、综合症状评分均明显降低,且治疗组患者评分明显低于对照组,差异具有统计学意义(P<0.05),与治疗前比较,治疗后两组患者LSI-B、综合症状评分均明显下降(P<0.01)。
2.3 两组患者血清炎症因子水平比较 见表3。两组患者血清IL-1β、IL-6、TNF-α浓度水平比较,差异无统计学意义(P>0.05),具有可比性;治疗后,两组患者血清IL-β、IL-6、TNF-α水平均明显降低,且治疗组患者明显低于对照组,差异具有统计学意义(P<0.05),与治疗前比较,治疗后两组患者血清IL-β、IL-6、TNF-α水平明显下降(P<0.01)。
2.4 两组患者血清氧化应激水平比较 见表4。两组患者SOD、GSH-Px浓度水平比较,差异无统计学意义(P>0.05),具有可比性;治疗后,两组患者SOD、GSH-Px浓度水平均明显降低,且治疗组患者评分明显低于对照组,差异具有统计学意义(P<0.05),与治疗前比较,治疗后两组患者SOD、GSH-Px浓度水平明显下降(P<0.01)。
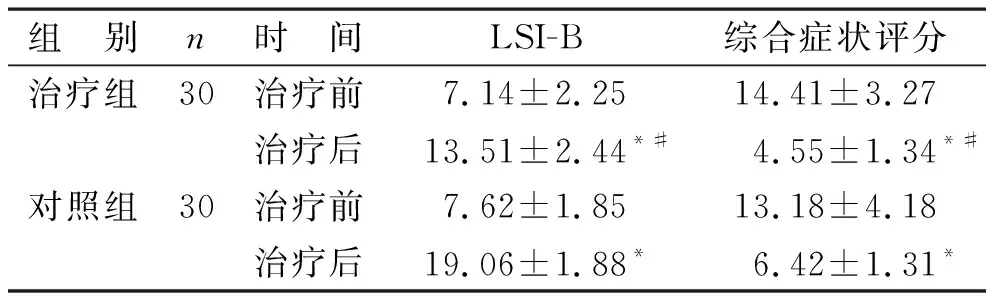
表2 两组患者LSI-B、综合症状评分比较(分)
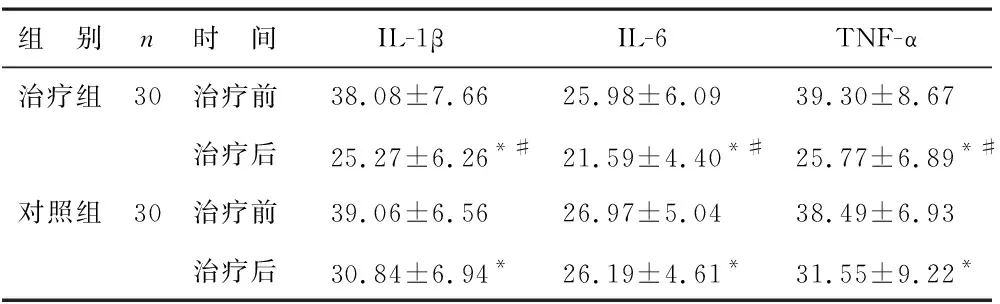
表3 两组患者血清炎症因子水平比较(pg/ml)

表4 两组患者血清氧化应激水平比较
2.5 两组患者临床疗效比较 见表5。治疗组患者总有效率为90.00%明显高于对照组83.33%,差异具有统计学意义(Z=-2.32,P=0.02)。

表5 两组患者临床疗效比较[例(%)]
2.6 两组患者不良事件发生率比较 治疗组不良事件发生率为13.33%,对照组不良事件发生率为20.00%,两组比较,差异无统计学意义(P>0.05)。
3 讨 论
TN本质上是一种神经性病变,与神经损伤或损害有关[12]。TN可引起患者三叉神经不同分布的不同程度的口面部疼痛,局限于一个或多个分支,疼痛都会影响到一侧脸部,发病突然患者可能会报告他们的疼痛是自发产生的,但这些疼痛发作是由无害的机械刺激[13]。一般来说,患者通常会在至少一个三叉神经皮肤处出现间歇性刺痛,很少有患者患有双侧三叉神经痛[14]。
本病在中医通常归纳为“面痛”“眉棱骨痛”等病证范畴,在《灵枢·经脉篇》曰:“三焦手少阳之脉……是主气所生病者,汗出,目锐眦痛,颊痛”。TN有外感和内伤两方面的病因,风、火、痰、瘀上袭头面三阳经络而致,故治疗原则为祛邪止痛、益气养血和疏通经络[15]。
现代医学对本病的治疗通常通过药物或手术治疗,但这些治疗可能失败或有禁忌证。抗癫痫药物是TN药理治疗的主要药物,卡马西平或奥卡西平它们具有相同的作用机制,即以频率依赖的方式阻断电压增强型钠通道[16-18]。而浮针通过针具对皮下疏松结缔组织反复牵拉,通过刺激血液循环可以有效减轻肌肉的炎性反应[19],具有疗效确切、适应证广泛、操作简便、安全等特点,目前在临床上得到了广泛的应用。
浮针渊源最早可追溯到《内经》中关于毛刺、浅刺的记载,《内经》载:“浅刺之,使精气无得出,以养其脉,独出其邪气”。浮针扫散手法和再灌注活动是较毛刺有了极大的飞跃,也更加有赖于现代解剖生理学的基础理论指导。浮针扫散治疗时,机械力可引起液晶状态的疏松结缔组织的空间构型发生改变,由于产生压电效应,释放出生物电,通过疏松结缔组织良好的半导体导电性能,生物电能够高效率地被传导,当生物电传达到病变组织时,产生反压电效应,改变了细胞的离子通道,人体内在的抗病机制被调动,改善局部血液循环,从而缓解病痛[20]。浮针配合患者的局部动作,使患者收缩的肌肉增加负荷,患者血流动力学发生变化,改善局部组织的缺血、缺氧,建立良好的循环,帮助身体缺血的组织恢复到正常状态[21]。
TN痛觉感受纤维的激活可能是疼痛产生的生理基础,当三叉神经节及其纤维受刺激后可诱导血管的炎症介质释放,导致神经发生变态炎症反应,出现疼痛症状[22]。IL-1β是炎性痛觉过敏因子,是一种重要的促炎细胞因子,激活神经胶质细胞,介导痛觉传递和敏感,能够引发炎性疼痛[23]。IL-6为一种多效应的细胞趋化因子,可刺激炎性细胞聚集、激活和炎性递质的释放[24]。TNF-α是机体免疫防护的重要介质,可诱发神经性疼痛和促炎细胞活化。氧化应激反应的发生也是影响TN患者恢复的一个重要原因。SOD是一种金属活性酶,作用是可以防止细胞凋亡、清除患者体内的氧自由基[25]。GSH-Px是一种重要的抗氧化作用酶,具有消除新陈代谢过程中出现的有害物质,从而保护机体细胞结构及功能的完整性[26]。
本次研究数据显示,治疗组临床疗效明显高于对照组,提示浮针配合再灌注可显著改善TN临床疗效;两组治疗后治疗组LSI-B、综合症状评分、血清炎症因子、VAS、PPI、PRI评分均明显低于治疗前,且治疗组患者明显低于对照组,提示说明浮针配合再灌注治疗能显著地缓解患者疼痛;治疗组治疗后血清IL-6、TNF-α水平明显低于对照组治疗后;两组治疗后氧化应激浓度水平均明显高于治疗前,且治疗组患者明显低于对照组,提示说浮针配合再灌注治疗对患者症状消除更有效。
本研究结果表明浮针配合再灌注治疗TN不仅能够镇痛,且效果优于卡马西平。与常规药物卡马西平相比,可以达到更好的疗效,而几乎无不良反应。浮针配合再灌注治疗减少或抑制了炎性因子的释放,抑制了炎性反应,使TN的症状减轻和消除。
综上所述,浮针疗法进针点少,见效迅速,操作简便,几乎无痛感,治疗过程注重与患者互动,患者身心体验更佳。本研究处于初级阶段,样本量不够,在后期研究中,应使结果更客观和具有可重复性。

