无症状颈动脉T1-高强度斑块对后续脑血管缺血事件的诊断意义
胡斌彬,罗成宏,陆伟恒

摘要:目的:分析并总结无症状颈动脉T1-高强度斑块对后续脑血管缺血事件的诊断价值,为临床研究提供参考。方法:回顾性总结神经内科2017年6月1日~2020年10月31日收治的188例住院急性缺血性脑卒中(AIS) 患者为分析对象(研究组) ,以是否存在动脉粥样硬化斑块(ASP) 为依据将其分为ASP组(n = 136) 与非ASP组(n = 52) ,ASP组再依据斑块稳定性细分为稳定组(n = 98) 和非稳定组(n = 38) ;另选取150例同期非缺血性脑卒中住院患者为对照组。对所有患者的颈动脉B超及头部MRI诊断数据进行统计分析。结果:研究组检出斑块457个,包括202个无症状斑块与255个症状性斑块;对照组检出364个斑块,包括314个症状斑块与50个无症状斑块,两组比较差异有统计意义(P < 0.05) 。APS组检出斑块288个,其中179个无症状斑块、109个症状性斑块;非APS组检出斑块169,其中146个症状性斑块、23个无症状斑块,差异有统计意义(P < 0.05) 。稳定组共检出斑块149个,其中无症状斑块51个、症状性斑块98个;非稳定组共检出斑块139个,其中无症状斑块128个、症状性斑块11个,差异有统计意义(P < 0.05) 。结论:无症状颈动脉T1-高强度斑块可增加急性缺血性脑卒中患者后续脑血管缺血事件的发生风险,临床通过高分辨MRI筛查无症状颈动脉T1-高强度斑块,对降低患者后续脑血管缺血事件发生率有积极意義。
关键词:颈动脉;无症状斑块;症状性斑块;T1-高强度;脑血管缺血事件
脑血管病致死率较高,已经严重威胁人们的健康。研究认为,动脉粥样硬化是其主要致病因子[1]。在未显现典型症状前,早期主要表现为血管内膜脂质沉积增加,渐发展为血管内膜增厚、血管瘤,直至大量局部病灶产生[2]。因此,明确不稳定型颈动脉斑块与缺血性脑血管病患者后续脑血管事件的关系,对增进患者获益有积极作用。为进一步探讨无症状颈动脉T1-高强度斑块对后续脑血管缺血事件的诊断价值,笔者对同期住院的188例缺血性脑卒中患者和150例非缺血性脑卒中患者的颈动脉B超及头颈部MRI诊断数据予以分析,以其为提高颈动脉不稳定斑块的识别率、提早预判或发现脑梗死,以降低患者死亡率提供诊断依据。现报道如下:
1 对象与方法
1.1 研究对象
回顾性总结神经内科2017年6月1日~2020年10月31日收治的188例住院急性缺血性脑卒中(AIS) 患者为分析对象(研究组) ,以是否存在动脉粥样硬化斑块(ASP) 为依据将其分为ASP组(n = 136) 与非ASP组(n = 52) ,ASP组再依据斑块稳定性细分为稳定组(n = 98) 和非稳定组(n = 38) ;另选取150例同期非缺血性脑卒中住院患者为对照组。本次研究符合伦理学审核要求并获批准;患者或家属对研究知情,签署同意书。两组年龄、性别以及其他临床资料对比,差异无统计学意义(P > 0.05) ,具有可比性(见表 1) 。
纳入标准:(1) 符合AIS的诊断标准[4];(2) 首次发病;(3) 脑梗死动脉至少存在一处狭窄。排除标准:(1) 心源性脑卒中(%);(2) 动脉炎等引发病灶。
1.2 方法
(1) 颈动脉B超诊断:采用多普勒超声仪(飞利浦,IU22型) 检测,设定频率为5~12 MHz,对颅外段分支血管以及双侧颈部总动脉血管进行探查并测定颅外血管的内中膜厚度(intima-media thickness,IMT) ,同时测定斑块位置、斑块的性质以及狭窄情况等。其中当IMT > 1.2 mm时确定为ASP,依据超声病理学进行分型,ASP又可以分为低回声、内膜增厚扁平型、混合回声以及强回声斑块,不稳定斑块则包含混合回声与低回声斑块,其余两种为稳定斑块。颈动脉狭窄计算 = (狭窄远端正常直径-最窄直径) ÷狭窄远端正常直径×100 %。轻度狭窄:颈动脉管腔狭窄率 < 30 %(包括内膜增厚扁平斑块) ;中度狭窄:30 %≤颈动脉管腔狭窄率 < 70 %;重度狭窄:颈动脉管腔狭窄率≥70 %。
(2) 头部MRI检测:采用超导核磁共振机(西门子Verio Dot 1.5 T) ,予以弥散加权以及常规横轴位MRI扫描,设定MRI扫描参数,包括横断面自旋回波序列T1(TR = 190 ms,TE = 2.3 ms) 与T2加权图像(TR = 3100 ms,TE = 90 ms) ,同时还包括液体抑制反转恢复序列FLAIR图像(TI = 2125.9 ms,TR = 6500 ms,TE = 85 ms) 。其中弥散加权像扫描需要应用单次激发式自旋回波—平面回波序列(TR = 4700 ms,TE = 94 ms,b值 = 0和1000 s/mm2) 。以上检测均由影像科两名经验丰富的医师予以评估,若二人结果不一致,则共同商议决定。弥散加权成像显示高信号,符合血管分布及定位体征的病灶定义为责任梗死灶。FLAIR序列上双侧颈内动脉通常表现为流空效应,观察横截位片上双侧颈内动脉C4~C1段血管壁及腔内上有无新月形、环形、长条形高信号。
1.3 后续脑血管缺血事件分级标准[7]
采用AW Workstation 4.3工作站,将斑块内置于圆形兴趣区(region of interest,ROI) ,同时将临近脑组织灰质区置于ROI,计算平均信号强化,以校正增强前后斑块信号。校正信号强度 = ROI斑块信号强度÷ROI灰质信号强度。斑块强化率 = (增强前校正信号强度-增强后校正信号强度) ÷增强前校正信号强度×100 %。斑块强化率 > 20 %为斑块有强化。0级:斑块强化率≤20 %;1级:信号强度高于正常管壁信号但低于垂体信号;2级:信号强度接近或类似垂体信号。
1.4 统计学处理
采用SPSS 22.0版本统计学软件对文中资料进行分析,其中计数资料以n(%) 表示,采用χ2检验;计量资料以(x±s)表示,采用t检验;非正态资料使用MD(IQR) 表示,采用秩和检验。以P < 0.05为差异有统计学意义。
2 结果
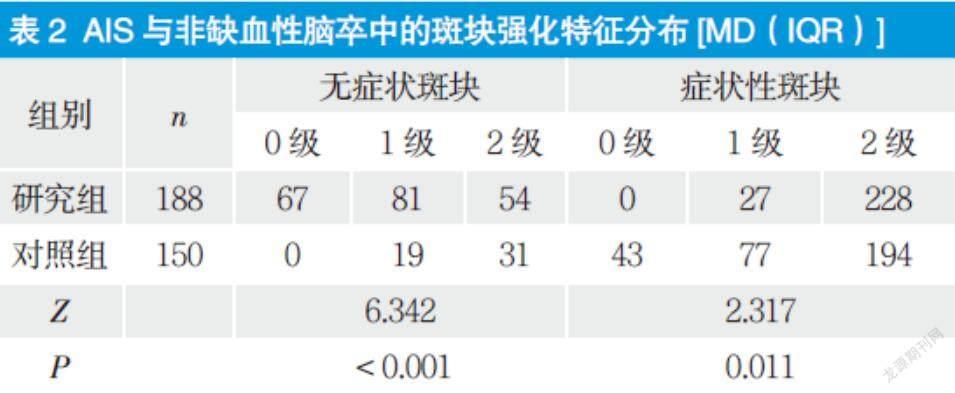
2.1 AIS与非缺血性脑卒中的斑块强化特征分布差异
相比差异有统计意义(P < 0.05) ,具体见表2。
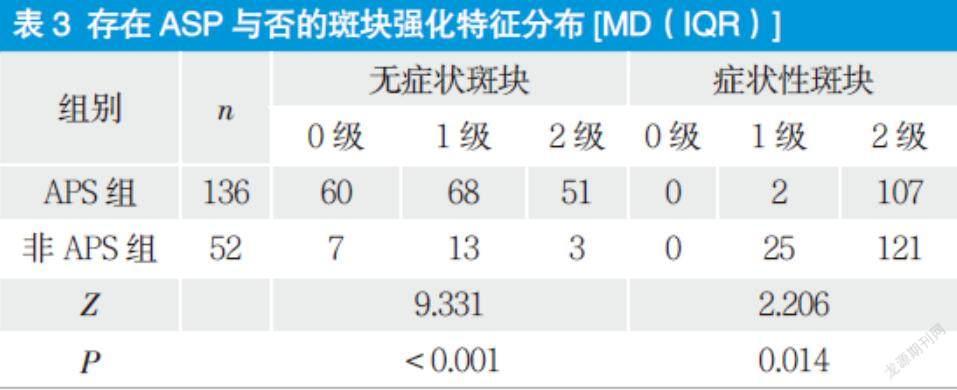
2.2 存在ASP与否的斑块强化特征分布差异
相比差异有统计意义(P < 0.05) ,具体见表3。
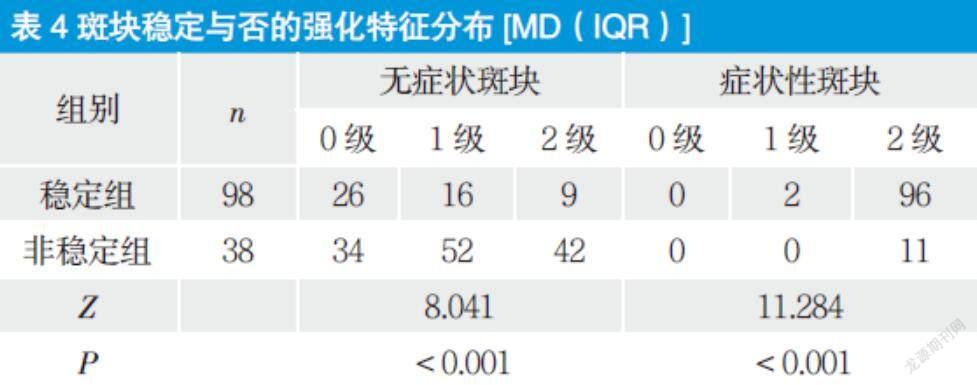
2.3 斑块稳定与否的强化特征分布差异
相比差异有统计意义(P < 0.05) ,具体见表4.
3 讨论
动脉粥样硬化(atherosclerosis,AS) 是一种全身性疾病,是导致心脑血管疾病的主要原因。頸动脉粥样硬化是脑血管缺血事件的重要高危因素[5]。AS的发病过程是一个受诸多因素共同影响的复杂过程。研究表明,动脉中钙化结节与斑块的稳定性有关,ASP的钙化模式实际上影响了斑块的稳定性,不稳定型斑块因其存在细小的钙化结节而与局部动脉血管的缺血性事件密切相关。
对隐源性脑卒中的研究发现,其颈动脉分叉处检出较多不稳定的非狭窄斑块。而陈蓓蕾等[12]指出,ASP的特征可以用于此类患者的危险分层,具有一定临床诊断意义。本研究通过高分辨MRI,可以较为明确地判定无症状颈动脉T1-高强度斑块的性质特征,并证明其与急性缺血性脑卒中患者后续脑血管缺血事件存在较强相关性。本研究采用高分辨MRI的T1加权成像,血管壁因受到抑制而导致血流信号呈现黑色底信号,从而增加了图像的对比度,因而更利于血管壁厚度及斑块特征信息的测量。介于目前常规颈动脉B超对颈动脉不稳定斑块诊断存在的不足,通过高分辨MRI扫描可以在较大程度上明确颈动脉T1-高强度斑块性质与后续脑血管缺血事件发生风险之间的关系,从而提高了颈动脉不稳定斑块的识别率,对提早预判或发现患者发生脑梗死以降低急性缺血性脑卒中患者的死亡率具有重要诊断意义。
综上,无症状颈动脉T1-高强度斑块可增加急性缺血性脑卒中患者后续脑血管缺血事件的发生风险,临床通过高分辨MRI筛查无症状颈动脉T1-高强度斑块,对降低患者后续脑血管缺血事件发生率有积极意义。
参考文献
[1]Amato M,Veglia F,de Faire U,et al.Carotid plaque-thickness and common carotid IMT show additive value in cardiovascular risk prediction and reclassification[J].Atherosclerosis,2017,263:412-419.
[2]崔雪花.颈动脉版块MR高清成像与颈动脉超声的对比研究[D].石家庄:河北医科大学学报,2017.
[3]赵越,刘玉梅,华扬,等.颈动脉重度粥样硬化性狭窄血管结构及血流动力学特征对临床缺血症状的预测分析[J].中国脑血管病杂志,2020,17(6):285-290.
[4]丁希艳,李威,于学鹏,等.颈动脉狭窄斑块性质与缺血性脑血管事件关系的研究[J].中风与神经疾病杂志,2017,34(5):432-435.
[5]陈蓓蕾,徐俊,叶靖,等.有症状颈动脉狭窄患 者颈动脉斑块的稳定性:高分辨率磁共振成像研究[J].国际脑血管病杂志,2017,25(2):127-133.
[6]曹云太,鲍海华,张红迁,等.高场磁共振和超声检查对于急性脑梗塞患者颈动脉斑块的临床诊断价值[J].世界复合医学,2019,5(6):163-165.

