急性肾病与肝硬化
宦红娣
2012年,国际肾脏病基金会(NKF)改善全球肾脏病预后组织(KDIGO)发布了急性肾损伤(AKI)的临床实践指南[1],该指南统一了成人和儿童AKI的诊断标准,AKI定义为以下任何一项:48 h内血清肌酐(SCr)升高 ≥0.3 mg/dL(≥26.5 μmol/ L);或已知或推测在过去7 d内SCr升高超过基础值1.5倍;或每小时尿量<0.5 mL/kg持续6 h。2015年,国际腹水俱乐部(ICA)接受肝硬化患者采用KDIGO指南中AKI的肌酐诊断标准[2];而对于重症监护病房(ICU)外的患者(因为尿液留取不准确)或晚期肝病患者(通常存在少尿),常不采用尿量标准;但重症患者中,对于肝病患者和无肝病患者,尿量标准似乎同样适用[3]。慢性肾脏病(CKD)则定义为持续超过3个月,具有“影响健康”的肾脏损伤(指肾脏结构或功能的异常,而非估算肾小球滤过率(estimated glomerular filtration rate,eGFR)降低)或GFR<60 mL/(min·1.73 m2)。基于血肌酐和尿量的AKI分期系统导致AKI在病因和预后方面有很大的异质性;而基于eGFR的CKD分期系统过高估计了CKD的患病率,尤其是老年患者;两者均存在一定的局限性。AKI和CKD在某些时候相互联系,是同一疾病的连续进程,而从AKI到CKD的过渡阶段,现在有了新的名称:急性肾脏病(AKD)。急性透析质量倡议组(ADQI)提出AKD的定义及分期标准,AKD是指包括任何导致肾功能损害的疾病,包含AKI,或GFR<60 mL/(min·1.73 m2)或GFR下降>35%或血肌酐>50%,且时间不超过90 d。ADQI提出将AKI持续超过1周定义为AKD[4],主要是因为KDIGO指南中有关AKI管理的大多数建议都针对疾病的早期阶段(第1周),并且在病程后期(但仍在CKD之前)需要采取不同的策略。AKD可能在没有任何AKI证据的情况下发生,因为变化幅度太小或演变太慢而无法满足AKI标准;在AKI发作结束后,AKD也可能持续存在。与不伴AKI的AKD相似,AKI后AKD患者比肾功能恢复的AKI预后更差[5]。
为什么需要引入AKD的概念?有研究发现,肾脏结构和(或)功能有异常,但未达到AKI的诊断标准,仍对患者健康产生重大影响。James等[6]发现在加拿大艾伯塔省的110万居民中,无AKI的AKD很常见(每100人中有4.4例),与无肾脏疾病者相比,罹患新的CKD和终末期肾脏疾病(ESKD)的风险大约高5倍,死亡风险高3.5倍。此外,肾活检证据显示,AKI、AKD不伴AKI和无AKD及AKI的患者病理损伤分布存在不同[7]。AKI患者急性肾小管坏死常见,几乎是AKD不伴AKI患者的2倍(30.8% vs 16.0%);而AKD不伴AKI者急性小管间质性肾炎更为常见(52.0% vs 30.8%)。实际上,在303例活检有急性组织学异常的患者中,有90%符合AKD标准,只有65%符合KDIGO的AKI诊断标准。尽管AKI患者的病理学异常更为严重,但不伴AKI的AKD患者仍有病理学异常。和迅速恢复的患者相比,败血症导致的AKI患者,持续存在48 h以上肾功能不全者有持续的炎症和促凝反应,血管完整性丧失更为严重[8]。这些数据表明,和大多数AKI迅速恢复的患者相比,AKI与持续性肾功能不全(即AKI后AKD)的患者具有独特的生物学表型。

表1 AKD的分期
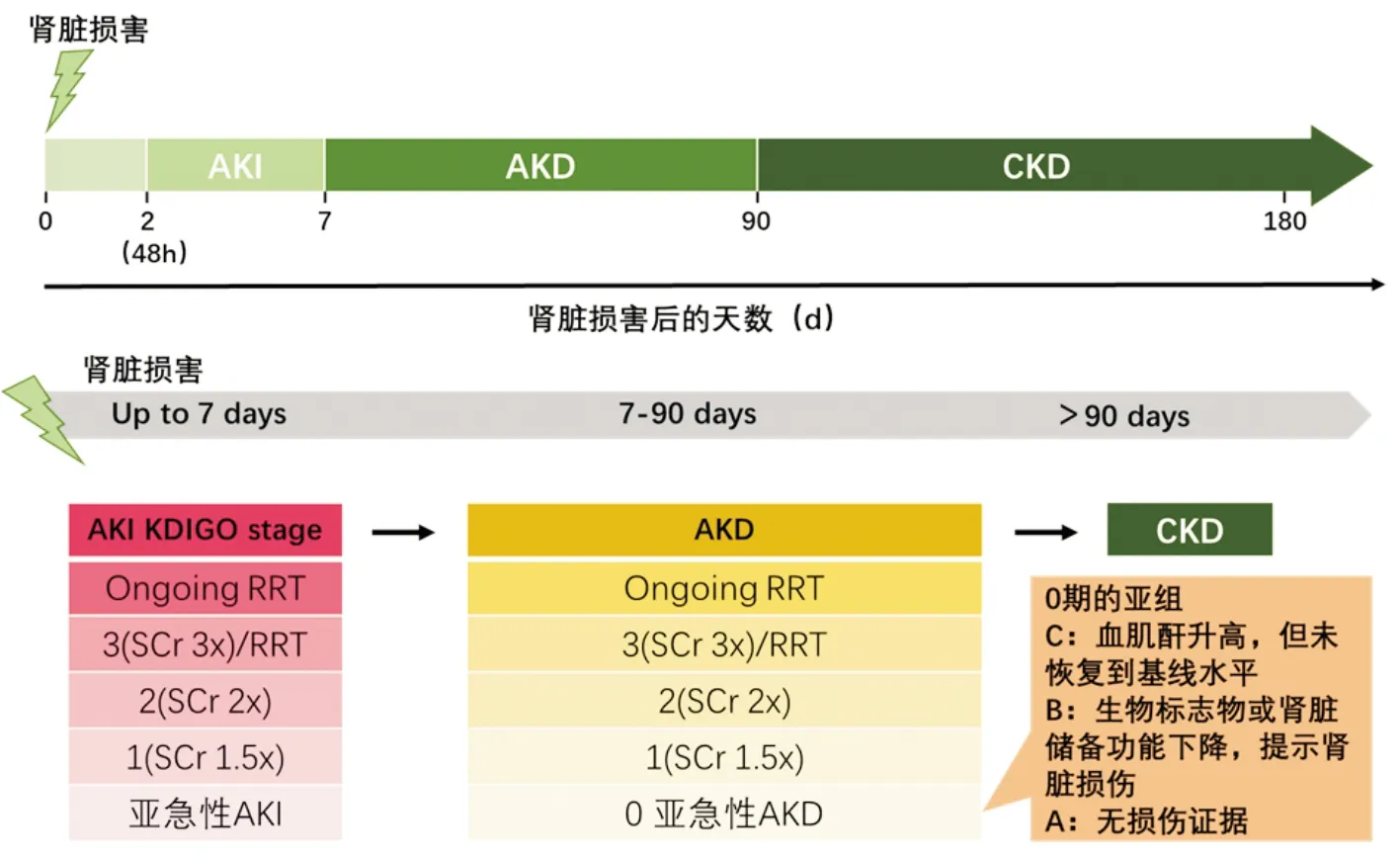
图1 AKI、AKD和CKD的关系
诊断AKD的标准包括用于CKD诊断的eGFR标准、AKI的诊断标准及肾脏损害的标志物,如尿白蛋白/肌酐比值(ACR),或新型标志物,如中性粒细胞明胶酶相关的脂蛋白(NGAL)等[9-11]。重要的是,AKD可能是“伴” AKI、AKI“后”或“不伴” AKI。48 h内恢复的 AKI 预示快速逆转的 AKI;对于已存在 CKD 的患者,AKI 将加重 CKD 患者的病情,在 CKD 基础上引起 AKD 并很可能导致肾脏病进展。AKI 分期直接引申至 AKD 分期,AKD 患者可能进展至 CKD。
最近,有专家提出,在肝硬化患者中对于不符合AKI或CKD诊断的肾功能异常,可引入AKD的诊断,无论之前有无AKI发作[12]。Tonon及其同事[13]对门诊肝硬化患者的研究发现,AKD总体上很常见,272例不伴AKI的患者中有80例(29%)AKD,约4倍于伴AKI或AKI后的AKD。其中52.5%的AKD患者康复,35%死亡,其余的发展为CKD。感染导致了20%以上的病例,而近一半的病例无任何诱因。鉴于该人群中的死亡率或发展至CKD的比例较高,必须进行仔细的评估和随访。患有晚期肝病的患者(如患有晚期心脏病的患者)极易患AKD;不伴AKI的AKD患者大多在门诊出现,因此,肝病医生和全科医生应意识到并识别出这些患者,并可从随访中获益(如AKI的病因和严重程度等)[14]。
AKD的结局包括恢复、反复的AKI、AKD的进展和(或)死亡;AKD持续超过90 d可认为进展为CKD。AKD 的恢复可认为是 KDIGO 指南中 AKI 最高分期后状态,可根据血肌酐水平、GFR、肾脏损伤或修复的生物标志物和(或)肾脏储备功能恢复等进行细分。AKD患者的远期预后,可能受所接受的治疗不同而有所不同。目前关于AKD的基础和临床研究甚少,其流行病学研究相对滞后,Chu等[7]根据可获得的血肌酐测量值,并根据AKD标准将患者分为AKI、AKD(伴和不伴AKI)、非AKD组,结果显示与无AKD或AKI的患者相比,那些达到AKD诊断标准的患者肾活检时血肌酐水平较高,住院期间血肌酐峰值也较高,需要肾脏替代治疗的可能性最大,住院时间最长、花费最多。那些符合AKI标准的患者出院时肾功能水平最低,其次是有AKD但无AKI的患者。
在今后的临床工作中应重视AKD的相关研究[15-17],如正确识别不同情况下(如社区、急诊、医院)AKD的发病率特点;AKD进展至CKD的相关临床特征;制定合理的诊疗方案(包括那些符合AKD但不伴有AKI或CKD的患者);评估和监测AKD的预后等,为各种急慢性肾脏疾病提供合理的治疗方案,促进良好的短期和长期预后改善。
总之,AKD的概念和分期的提出有利于加强AKI和CKD相互关系的研究,同时有利于流行病学研究的开展,未来的研究应致力于发现与AKD患者(伴或不伴AKI)预后相关的新生物标志物。

