鼻塞式持续气道正压通气联合甲泼尼龙治疗儿童重症肺炎
谢双霞,廖蓉蓉,薛园园*
(许昌市人民医院1 儿科;2 儿童重症监护室,河南461000)
小儿肺炎为临床常见的呼吸系统疾病,由于儿童体质较弱,呼吸、循环及免疫等系统功能尚未发育成熟,导致病情反复,易发展为重症肺炎,引起呼吸衰竭或心力衰竭等严重并发症,威胁患儿生命安全[1-3]。重症肺炎患儿肺泡气体交换有效面积骤减,加之受病原微生物影响,表现为缺氧及呼吸障碍等,需及时予以呼吸机循环支持防止病情进一步恶化[4-5]。鼻塞式持续气道正压通气(nasal continuous positive airrvay pressure,NCPAP)为重症呼吸系统疾病可靠通气方式,但单纯NCPAP 治疗重症肺炎效果有限[6]。全身炎症应激反应是重症肺炎病情进展的内在因素,糖皮质激素用于治疗重症肺炎可抑制机体异常免疫反应,缓解肺损伤,改善患儿临床症状[7-8]。本研究选取2018年5月—2020年2月我院收治的129例重症肺炎患儿,观察NCPAP 联合甲泼尼龙治疗重症肺炎患儿的临床效果及其对细胞免疫及心肌损害的影响。
1 资料与方法
1.1 一般资料 重症肺炎患儿129 例,随机分为甲泼尼龙组、NCPAP 组和联合组各43 例。甲泼尼龙组中男性22 例,女性21 例;年龄0.9~5 岁,平均2.94±1.12 岁;病程2~5 d,平均3.94±0.98 d;呼吸衰竭Ⅰ型27 例(62.79%),Ⅱ型16 例(37.21%)。NCPAP 组中男性24 例,女性19 例;年龄0.7~5 岁,平均2.69±1.07 岁;病程2~7 d,平均4.35±1.19 d;呼吸衰竭Ⅰ型24 例(55.81%),Ⅱ型19 例(44.19%)。联合组中男性23 例,女性20 例;年龄1~5 岁,平均3.02±1.01岁;病程2~6 d,平均4.02±1.07 d;呼吸衰竭Ⅰ型25例(58.14%),Ⅱ型18 例(41.86%)。3 组性别、年龄、病程、呼吸衰竭类型比较,差异均无统计学意义(P>0.05),均衡可比。纳入标准:符合小儿重症肺炎诊断标准[9],全身中毒症状明显。排除标准:(1)合并严重心血管疾病等需采用机械通气治疗者;(2)出现呼吸窘迫者;(3)先天性畸形或严重感染者;(4)合并自身免疫性疾病者。患儿法定监护人知晓本研究,并自愿签署相关文件。本研究经我院医学伦理委员会审核批准。
1.2 治疗方法 3 组均予以常规治疗,如氧疗、β2受体激动剂吸入、抗感染、祛痰、纠正水电解质等。在常规治疗基础上甲泼尼龙组予以注射用甲泼尼龙琥珀酸钠(国药集团容生制药有限公司),参考文献[10]用法用量,1~4 mg/kg,静脉滴注,1~2 次/d,连续使用3~5 d。NCPAP 组予以NCPAP 治疗,采用Stephan CPAP 呼吸机,连接无创机械通气双鼻塞。初调呼吸机参数:呼吸频率30~45 次/min,吸气峰压10~20 cmH2O,呼气末正压通气4~6 cmH2O,氧流量4~8 L/min。根据患儿耐受性调整参数,当降至平均气道压<8 cmH2O,吸入氧浓度<40%,呼气末正压通气≤3 cmH2O 时撤机,予以鼻导管吸氧。联合组予以NCPAP 联合注射用甲泼尼龙琥珀酸钠治疗,方法与甲泼尼龙组、NCPAP 组相同。
1.3 观察指标 (1)临床疗效[11]:基本治愈:症状、体征消失,实验室检查及病原学检查正常;显效:症状、体征明显好转,实验室检查指标接近正常;有效:症状、体征部分减轻,实验室检查结果较治疗前有所改善;无效:症状、体征无改善甚至加重,实验室检查无变化。总有效率=(基本治愈例数+显效例数+有效例数)/总例数×100%。(2)临床症状消失时间及住院时间。(3)血气分析指标:治疗前后采用TZ20120524型血气分析仪(上海奥利安东科技)测定氧分压(PaO2)、二氧化碳分压(PaCO2)。(4)外周血Th17、Treg、Th17/Treg:治疗前后以流式细胞仪(美国贝克曼公司)测定外周血辅助性T 细胞17(Th17)、调节性T 细胞(Treg),计算Th17/Treg。严格遵循仪器及试剂盒说明书进行操作。(5)血清白介素-8(IL-8)、肿瘤坏死因子-α(TNFα)、可溶性细胞间粘附分子-l(sICAM-1)水平:治疗前后采用酶联免疫吸附法测定,严格按试剂盒(美国R&D 公司)说明书操作。(6)血清心肌肌钙蛋白(cTnI)、磷酸肌酸激酶同工酶(CK-MB)、肌红蛋白Mb 水平:治疗前后采用化学发光法测定cTnI(德国SIEMENS 公司试剂盒),免疫抑制法测定CKMB(浙江伊利康生物技术有限公司试剂盒),酶动力学法测定Mb(北京中生生物工程高技术公司试剂盒)。
1.4 统计学处理 应用SPSS 21.0 统计学软件分析数据。计量资料以±s表示,多组间比较用单因素方差分析,两两比较用LSD-t 检验;计数资料以n(%)表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 临床治疗效果 总有效率联合组为95.35%,甲泼尼龙组为79.07%,NCPAP 组为74.42%,联合组总有效率高于甲泼尼龙组和NCPAP 组,差异均有统计学意义(P<0.05);甲泼尼龙组与NCPAP 组比较,差异无统计学意义(P>0.05)。见表1。
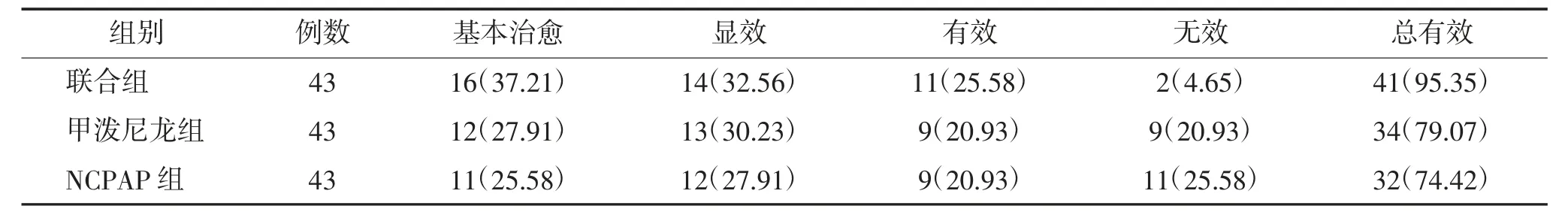
表1 3 组临床治疗效果比较 n(%)
2.2 临床症状消失时间及住院时间 联合组发热、气促、咳嗽消失时间及住院时间短于甲泼尼龙和NCPAP 组,差异均有统计学意义(P<0.05);甲泼尼龙组与NCPAP 组比较,差异均无统计学意义(P>0.05)。见表2。
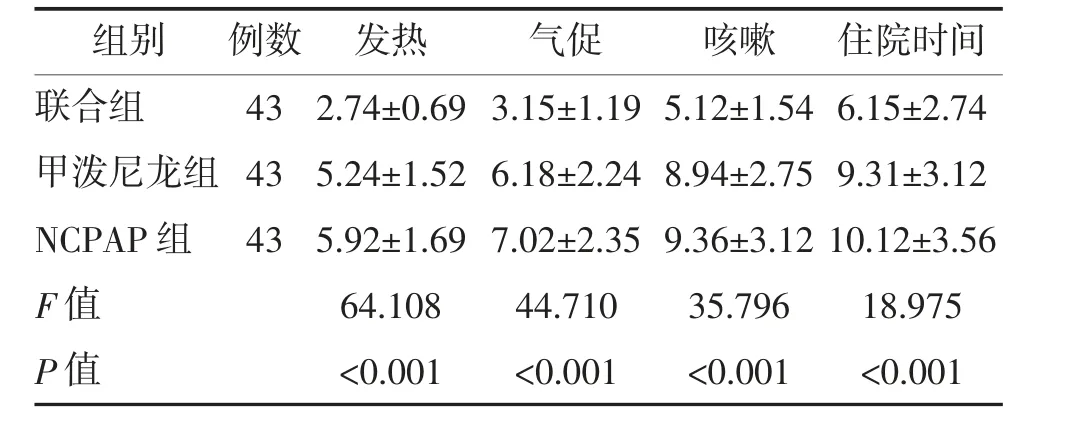
表2 3 组临床症状消失时间及住院时间比较 d
2.3 血气分析指标 治疗后联合组PaO2高于甲泼尼龙和NCPAP 组,PaCO2低于甲泼尼龙和NCPAP组,差异均有统计学意义(P<0.05);甲泼尼龙与NCPAP 组比较,差异均无统计学意义(P>0.05)。见表3。

表3 3 组血气分析指标比较 mmHg
2.4 外周血Th17、Treg 和Th17/Treg 治疗后联合组Th17 细胞、Th17/Treg 低于甲泼尼龙和NCPAP组,Treg 细胞高于甲泼尼龙和NCPAP 组,差异均有统计学意义(P<0.05);甲泼尼龙与NCPAP 组比较,差异均无统计学意义(P>0.05)。见表4。
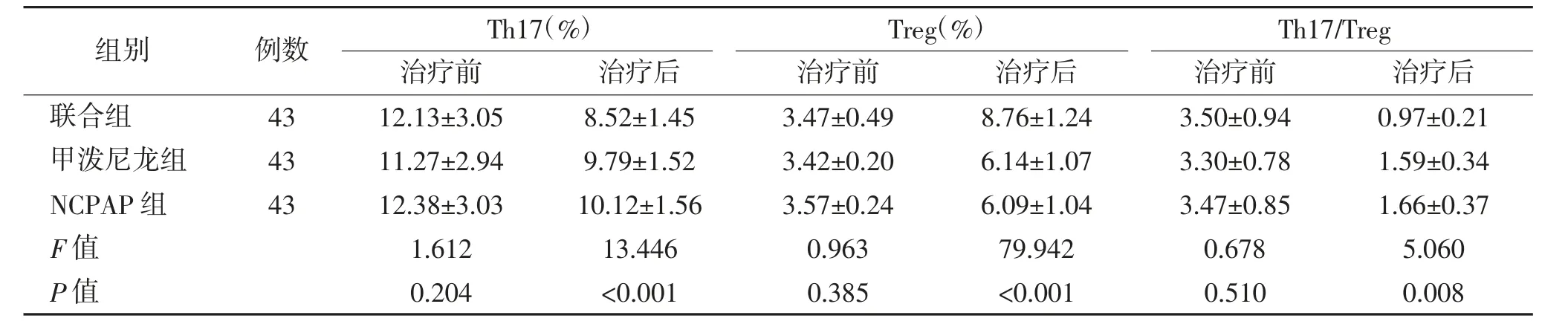
表4 3 组Th17、Treg 和Th17/Treg 比较
2.5 血清IL-8、TNF-α、sICAM-1 水平比较 治疗后联合组血清IL-8、TNF-α、sICAM-1 水平低于甲泼尼龙和NCPAP 组,差异均有统计学意义(P <0.05);甲泼尼龙与NCPAP 组比较,差异均无统计学意义(P>0.05)。见表5。
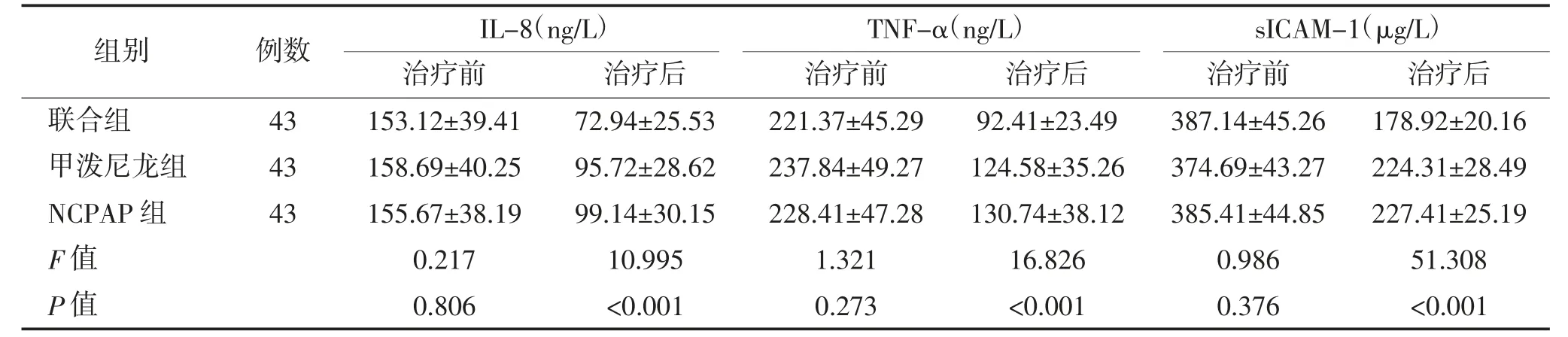
表5 3 组血清IL-8、TNF-α、sICAM-1 水平比较
2.6 心肌损害指标比较 治疗后联合组血清cTnI、CK-MB、Mb 水平低于甲泼尼龙和NCPAP 组,差异均有统计学意义(P<0.05);甲泼尼龙与NCPAP 组比较,差异均无统计学意义(P>0.05)。见表6。
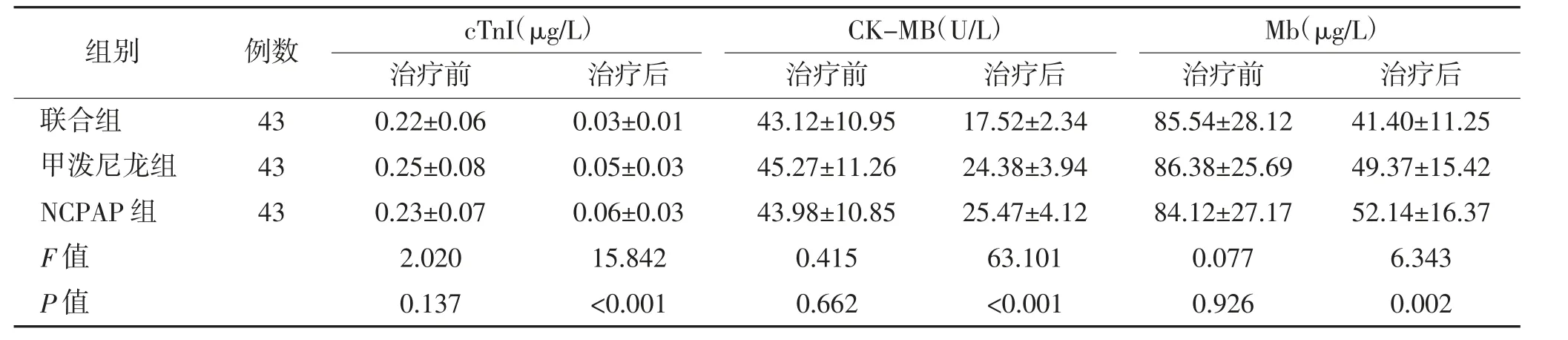
表6 3 组心肌损害指标比较
3 讨论
小儿重症肺炎主要表现为通气和换气功能障碍,常见持续性高碳酸血症或低氧血症,甚至出现更为严重并发症,严重威胁患儿生命安全[12-13],及时予以疗效确切、安全性高的治疗方案尤为关键。传统经鼻导管或面罩式给氧对肺顺应性降低、肺功能残气量减少的治疗效果并不理想,随着临床研究的不断深入,NCPAP 通气方式逐渐应用于小儿重症肺炎治疗中,并取得一定效果[14]。甲泼尼龙为临床常用糖皮质激素,具有强效抗炎作用,可改善肺毛细血管通透性,缓解炎性充血,是小儿重症肺炎的辅助用药[15]。本研究结果显示,联合组发热、气促、咳嗽消失时间及住院时间短于甲泼尼龙和NCPAP 组,PaO2高于甲泼尼龙和NCPAP 组,PaCO2低于甲泼尼龙和NCPAP 组,治疗效果优于甲泼尼龙和NCPAP 组,差异均有统计学意义(P<0.05),说明NCPAP 联合甲泼尼龙琥珀酸钠可有效促进重症肺炎患儿症状、体征恢复,改善血气状态,明显提高临床疗效。甲泼尼龙通过与靶细胞胞质内特异性受体结合进入核内,抑制炎性反应因子转录,减轻及阻断炎性反应,具有明确的抗炎作用;同时甲泼尼龙可稳定溶酶体膜,减少应激时各种细胞因子及溶酶体酶对细胞的损伤,具有非特异性抗炎作用[16]。NCPAP 可使肺泡在呼气末继续保持正压状态,使得萎缩肺泡及小气道膨胀扩张,改善肺泡功能残气量,控制肺内液体渗出量,从而减轻因肺间质水肿而造成的剪切力损伤,明显减少肺内分流现象,增强肺泡气体交换功能,改善氧合作用[17]。NCPAP 与甲泼尼龙琥珀酸钠作用机制不同,联合应用可发挥协同作用,效果更为显著。
研究表明,机体发生重症肺炎时产生大量促炎介质及细胞因子,炎症反应过度激活,甚至失控,最终造成以细胞自身性破坏为特征的全身炎症反应综合征[18]。重症肺炎发病后血清IL-8、TNF-α 水平明显上调,提示二者参与重症肺炎的发生及发展[19]。sICAM-1 为细胞表面ICAM-1 水解产物,可调节白细胞与血管内皮细胞之间粘附,促进白细胞迁移,其水平可作为肺炎病情监测指标[20]。炎症反应失控主要是因机体免疫机制失衡所致,以往认为辅助性Th1 与Th 2 免疫功能失调在炎症反应中起主导作用。近年来,随着研究不断深入,Th17、Treg 细胞以及二者关系在炎症反应中的作用日益受到重视。Th17细胞属于CD4+T 细胞亚群,可分泌产生IL-17,而IL-17 作为前炎症因子可导致趋化性因子升高,大量募集单核细胞与中性粒细胞,促进多种细胞释放炎症因子,介导组织炎症反应,被认为是获得性免疫反应与天然免疫反应的重要桥梁。Treg 细胞主要通过分泌抑制性细胞因子,在过度炎症反应及自身免疫性反应中发挥重要的免疫抑制作用。Th17/Treg 平衡代表机体免疫状态,有研究发现重症肺炎患儿Th17/Treg 较正常患儿明显升高[21],说明两者平衡已被破坏,机体炎症反应呈激活状态。本研究结果显示,治疗后联合组外周血IL-8、TNF-α、sICAM-1、Th17、Th17/Treg 水平低于甲泼尼龙和NCPAP 组,Treg 高于甲泼尼龙和NCPAP 组,差异均有统计学意义(P<0.05),提示NCPAP 联合注射用甲泼尼龙琥珀酸钠治疗重症肺炎,可显著降低患儿炎症反应,纠正免疫失衡状态。
儿童重症肺炎不同于普通肺炎,极易造成多系统功能损害,尤其是并发心肌损害进一步发展引起的心力衰竭是患儿死亡的主要原因。重症肺炎引起心肌损害原因较复杂,目前多认为与肺通气、换气功能障碍造成的低氧血症及酸中毒有关。cTnI、CKMB、Mb 为临床监测心肌损伤常用指标,研究表明,重症肺炎患儿心肌损害严重程度与cTnI、CK-MB、Mb 升高程度有关[22-23]。cTnI、CK-MB、Mb 变化可早期反映重症肺炎的病情,早期心肌损伤多为可逆性损伤,去除缺氧缺血因素后心肌细胞修复、再生能力较强。本研究结果显示,治疗后联合组血清cTnI、CK-MB、Mb 低于甲泼尼龙和NCPAP 组,提示NCPAP 联合注射用甲泼尼龙琥珀酸钠治疗重症肺炎,可明显减轻患儿心肌损害。原因在于NCPAP 具有膨胀萎缩肺泡及小气道、减少通气阻力作用,甲泼尼龙在强效抗炎的同时还可减少肺内分泌物,二者联合应用有助于提高患儿肺通气、换气功能,缓解顽固性低氧血症对心肌损害。
综上所述,NCPAP 联合注射用甲泼尼龙琥珀酸钠治疗重症肺炎患儿,可明显抑制炎症反应,调节免疫功能,减轻心肌损害,促进症状、体征恢复,明显提高治疗效果。

