不同手术方式治疗单侧原发性精索静脉曲张的疗效
盛一帆,李子祥,夏 斌,刘子颉,陈 婷,王军起
(1.徐州医科大学附属医院泌尿外科,江苏 徐州 221000;2.徐州医科大学研究生院,江苏 徐州 221000)
精索静脉曲张是男性不育症的常见病因,约15%的成年男性在检查时被诊断为精索静脉曲张[1]。精索静脉曲张占男性原发性不育35%以上,占继发性不育75%~81%[2]。精索静脉曲张以左侧发病最常见,发病率约为90%,双侧精索静脉曲张的发生率约为10%[3]。精索静脉曲张易引起静脉血流动力学障碍,从而导致阴囊增大、坠胀、隐痛等,长期明显反流还可致睾丸功能进行性减退,影响生育功能。肾静脉压力高、精索静脉管壁薄弱及静脉瓣功能不良和提睾肌发育不全等因素所致的精索静脉曲张称为原发性精索静脉曲张[4],其在男性不育症中占比较高。精索静脉曲张治疗的主要目的是改善精液质量,减轻患者痛苦并减少并发症,手术是其主要的治疗方法。随着微创技术的发展,显微镜手术和腹腔镜手术逐渐替代精索静脉高位结扎术成为临床常用术式,但不同手术方式的治疗效果仍存在争议。为进一步评价显微镜下精索静脉结扎术、腹腔镜下精索静脉高位结扎术和精索静脉高位结扎术的治疗效果,本研究回顾性分析212例单侧原发性精索静脉曲张患者的临床资料,以期为该病临床术式的选择提供参考。
1 资料与方法
1.1 临床资料
回顾性分析2018年9月至2020年3月212例在徐州医科大学附属医院接受手术治疗的原发性精索静脉曲张患者的临床资料。纳入标准:①术前完善精液常规检查;②经彩色多普勒超声检查确诊为单侧精索静脉曲张,且至少为Ⅱ度;③临床症状明显,且保守治疗效果欠佳;④精液质量异常导致不育。排除标准:①肿瘤、积水等因素导致精索静脉血流动力不稳定的继发性精索静脉曲张;②患侧阴囊或腹部有手术史;③并发其他泌尿生殖系统疾病;④合并内分泌系统、免疫系统疾病;⑤存在明显手术禁忌证。根据手术方式不同将患者分为显微镜组、腹腔镜组和开放组。显微镜组48例,彩超分度:Ⅱ度31例,Ⅲ度17例;腹腔镜组74例,彩超分度:Ⅱ度50例,Ⅲ度24例;开放组患者90例,彩超分度:Ⅱ度61例,Ⅲ度29例。3组患者术前一般资料比较差异无统计学意义(P>0.05),见表1。本研究符合伦理学原则且经徐州医科大学附属医院伦理委员会审批通过。
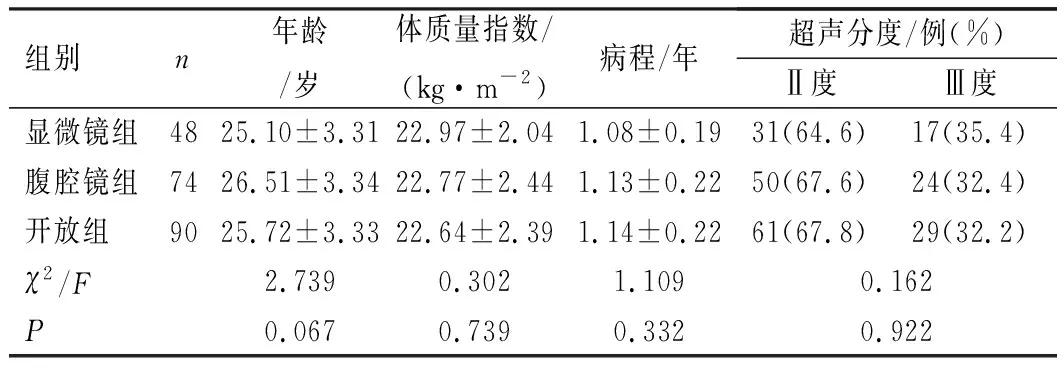
表1 患者术前一般资料比较
1.2 方法
显微镜组:采用显微镜下精索静脉结扎术治疗。患者全身麻醉后取仰卧位,于患侧腹股沟外环下处作横行切口,长1.5~3 cm,切开皮肤等,分离至精索。组织钳将精索提出切口,改用小拉钩牵引,用显微镜放大10倍,镜下打开精索外、内筋膜,1%利多卡因溶液浸润血管表面以辨认睾丸动脉、输精管及其动脉,并游离保护。切断所有精索内静脉属支,断端以4-0丝线双重结扎,注意保护淋巴管。查无活动性出血后,逐层关闭切口。
腹腔镜组:采用腹腔镜下精索静脉高位结扎术治疗。患者全身麻醉后取头低足高位,于脐下1 cm处作切口,长约1.2 cm,切开皮肤至腹直肌前鞘,10 mm Trocar穿刺腹腔,成功后注气扩张腹腔,直视下分别于脐外下4 cm处穿刺腹腔置入10 mm、5 mm Trocar,置入腹腔镜找到患侧内环口上方管径增粗的精索静脉,游离后以钛夹三重夹闭结扎。查无活动性出血后,退出腹腔镜及器械,逐层关闭切口。
开放组:采用精索静脉高位结扎术治疗。患者全身麻醉后取仰卧位,于患侧髂前上棘与耻骨结节连线中点上方约2 cm处作横行切口,长3~4 cm,切开皮肤,分离至腹膜外间隙;向内推开腹膜,暴露下方精索,打开精索外鞘;辨认并充分游离精索静脉,游离后两端夹闭,中间部分切断2~3 cm,两断端均以2-0丝线双重结扎,并将远端、近端牵引连接。查无活动性出血后,逐层关闭切口。
1.3 观察指标
观察记录相关临床指标:①术前精液质量常规参数(精液浓度、前向运动精子率、正常形态精子率)、手术时间、术中出血量、胃肠功能恢复时间、术后住院时间;②术后并发症,包括附睾炎、鞘膜积液、阴囊水肿、睾丸萎缩;③术后随访6个月,记录复发及并发症发生情况,复查精液常规,记录手术前后精液浓度差、前向运动精子率差和正常形态精子率差。
1.4 统计学方法

2 结果
2.1 患者围术期相关指标及术后复发率比较
与显微镜组比较,开放组及腹腔镜组手术时间较短,术后住院时间较长,差异均有统计学意义(P<0.05)。与显微镜组比较,开放组术中出血量明显较大,手术时间较短,差异均有统计学意义(P<0.05);腹腔镜组与显微镜组术中出血量比较差异无统计学意义(P>0.05)。3组胃肠功能恢复时间和复发率比较,差异均无统计学意义(P>0.05),见表2。
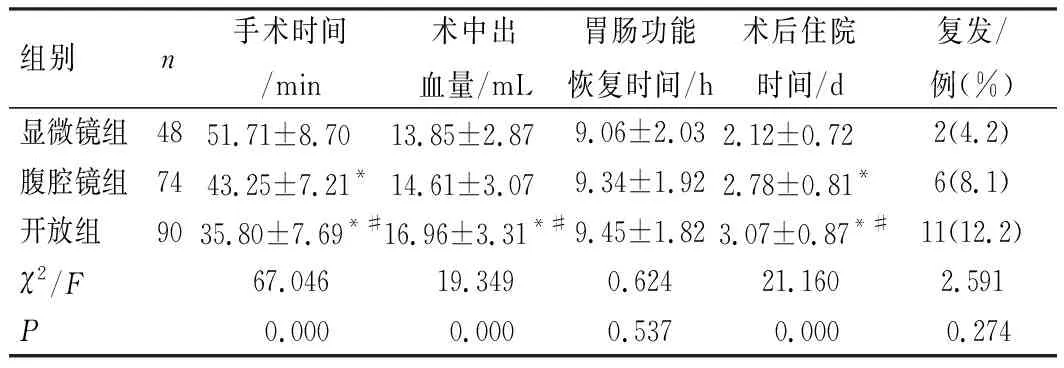
表2 患者围手术期相关指标及术后复发比较
2.2 患者术后相关并发症比较
3组患者术后6个月并发症总发生率比较,差异无统计学意义(P>0.05),见表3。所有患者术后均未出现睾丸萎缩。7例患者术后出现附睾炎,以抗生素口服治疗。9例患者术后出现鞘膜积液,均予以活血药物口服,4例患者积液消退,腹腔镜组2例和开放组3例患者积液加重行鞘膜切除术。12例患者术后出现阴囊水肿,予以睾丸托举及活血药物口服。术后出现并发症的患者,经对症处理后均痊愈。

表3 患者术后相关并发症比较[例(%)]
2.3 患者手术前后精液参数比较
与术前比较,3组患者术后6个月精液浓度、前向运动精子率、正常形态精子率均明显升高,差异均有统计学意义(P<0.05),见表4。
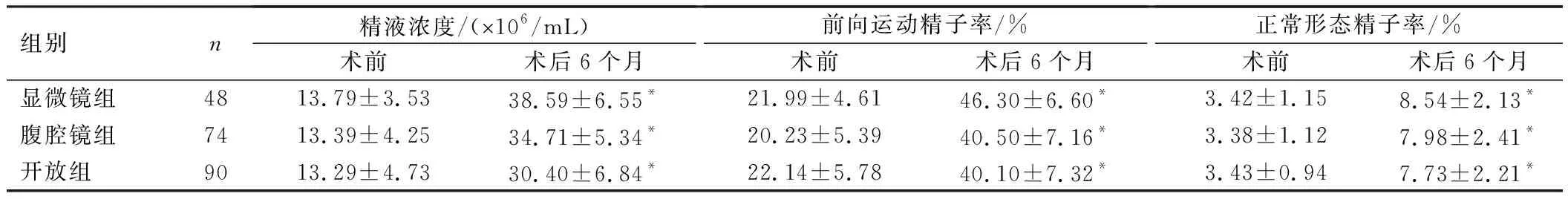
表4 患者手术前后精液参数比较
2.4 患者手术前后精液参数差值比较
术后6个月,显微镜组患者手术前后精液浓度差、前向运动精子率差均高于腹腔镜组和开放组(P<0.05);3组患者手术前后正常形态精子率差比较,差异无统计学意义(P>0.05),见表5。
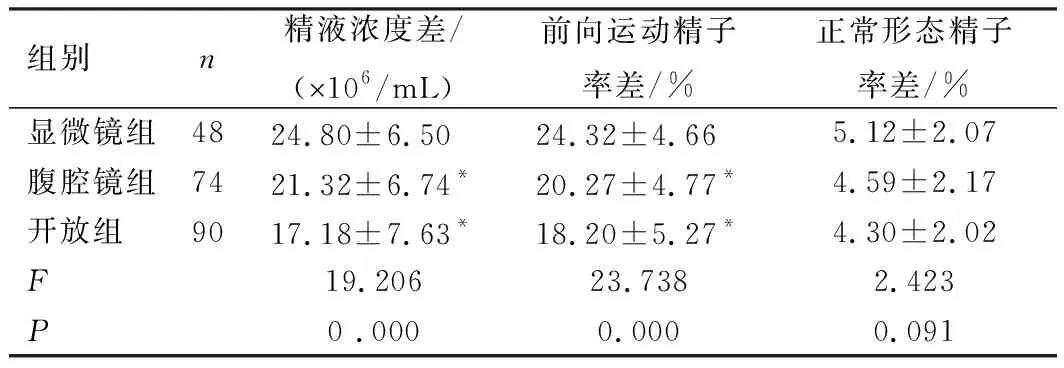
表5 患者手术前后精液参数差值比较
3 讨论
精索静脉曲张是精索内蔓状静脉丛迂曲扩张,在男性中发病率高达15%,其中约20%的患者有阴囊坠胀、酸痛等临床表现[5-6]。精索静脉曲张可导致精子质量和性腺激素水平降低,很大程度上与睾丸细胞损伤程度一致[7]。虽然精索静脉曲张导致精子发生障碍的具体病理生理机制尚不清楚,但许多研究表明通过精索静脉结扎术可改善精液质量,特别是改善精液的浓度和精子的活力,有效提高妊娠率[8-9]。目前临床上常见的手术方式主要包括开放手术、腹腔镜手术和显微镜手术等[10]。开放手术经腹股沟入路,结扎位置较低,容易损伤动脉且术后并发症发生率较高,逐渐被经腹膜后入路所取代,但经腹膜后入路手术在改善精液质量方面效果尚有不足[11]。相比开放手术,腹腔镜能提高术者视野清晰度,扩大操作空间,在辨别精索静脉方面更有优势[12]。随着微创技术的发展,显微镜辅助可获得10倍甚至更高倍数视野,有助于减少对淋巴管、动脉及神经的损伤,且便于结扎细小静脉,从而有效减少鞘膜积液等并发症的发生及术后复发[13]。
本研究中显微镜组手术时间长于腹腔镜组和开放组,这是因为显微镜组手术取腹股沟下切口,静脉和动脉分支多而细,一定程度上延长了手术时间[14-15]。显微镜组患者术中出血量更少,术后住院时间更短,主要因为显微镜组患者手术切口较开放组小,切口数量较腹腔镜组少。本研究中腹腔镜组术中出血量和术后住院时间均少于开放组,原因是在腹腔镜手术中可清晰辨别精索动、静脉及淋巴管的数目和走行,解剖清晰,可避免损伤动脉及淋巴管。但是腹腔镜术中气腹的建立会增加对痉挛动脉的识别难度和阴囊气肿的发生率。Cayan等[16]研究结果显示,显微镜手术的术后复发率低于其余2组。在显微镜辅助手术过程中,术者可以清晰观察到所有睾丸静脉回流途径,充分结扎,显著降低精索静脉曲张术后的复发率。本研究术后随访6个月,显微镜组、腹腔镜组和开放组患者术后复发率分别为4.2%、8.1%和12.2%,但整体复发率不高。
精索静脉结扎术后常见的并发症包括附睾炎、鞘膜积液等。在显微镜放大10倍的手术视野下,术者可以细致止血,识别和保护睾丸动脉和淋巴管,避免术中无意的医源性损伤[17],降低术后并发症的发生率。有文献报道,显微镜手术术后并发症发生率低于腹腔镜手术和开放手术[18],而本研究结果显示,3组术后总并发症发生率无明显差异。值得注意的是,显微镜组几种术后常见并发症的发生率均不高,与叶乐乐等[19]的研究结论一致。睾丸动脉结扎是否引起睾丸萎缩尚存在争议,本研究中,患者术中均分离保留动脉,3组均无术后睾丸萎缩发生。
精索静脉曲张引起精子损伤的机制较多,可能与阴囊温度升高、组织缺氧、氧化应激以及肾上腺代谢物回流到睾丸等有关[20]。多数研究证明,精索静脉曲张是导致男性不育最常见的病因[19,21]。本研究3组患者术后精液浓度、前向运动精子率和正常形态精子率等精液质量指标均较术前明显提升,比较3组患者手术前后参数差,显微镜组明显高于其余2组,与Pagani等[22]的研究结论相同。在显微镜辅助下经外环下取切口,精索暴露更为清晰,可避免损伤动脉及淋巴管,并且术中发现的精索血管支数明显多于腹腔镜和开放手术,可更为有效地改善睾丸内环境,提高精子质量。目前,在临床上应用显微技术治疗精索静脉曲张,主要有2种切口入路方式:经腹股沟和经外环下。朱祝生等[9]研究发现,经外环下显微镜手术在改善精液质量和降低术后复发率等方面均优于经腹股沟入路。本研究显微组采用的是经外环下入路,相对经腹股沟入路,经外环下入路虽然血管分支较多,会增加手术时间和难度,但是该入路未破坏腹外斜肌腱膜,有利于减轻患者术后疼痛,促进患者术后恢复。
综上所述,在治疗单侧原发性精索静脉曲张时,显微镜手术、腹腔镜手术和开放手术均可安全有效地改善患者术后精液质量,显微镜下手术在术后住院时间和改善精液质量等方面均优于腹腔镜手术及开放手术,是治疗单侧原发性精索静脉曲张较为理想的术式。

