脑外伤后早期癫痫发作的危险因素及对预后的影响
曹文荣 徐杰
脑外伤后早期癫痫发作是指继发于颅脑损伤后7 d内的癫痫发作,并非真正意义上的癫痫,不同于晚期癫痫,二者在发病机制方面存在本质差别,二者的治疗方案及预后也不尽相同。目前,脑外伤后早期癫痫发作的相关研究较少报道,其影响因素可能包括年龄、创伤性质及类型等,掌握早期癫痫发病因素可有效地规避危险因素,预防癫痫的发生。本次研究探讨脑外伤后早期癫痫发作的危险因素及对预后的影响。现报道如下。
1 资料与方法
1.1 一般资料 选择2018年1月至2020年2月武义县第一人民医院收治的颅脑损伤患者作为研究对象,纳入标准为:①既往无颅脑外伤史、癫痫病史;②明确的颅脑外伤史;③无精神疾病。排除标准为:①其他非脑外伤原因导致的癫痫;②原发性癫痫;③7 d内患者死亡或自动出院。共368例患者符合入组标准,其中男性204例、女性164例;年龄8~50岁,平均年龄(38.45±4.57)岁;外伤原因:交通事故233例、坠落伤80例、砸伤55例;外伤类型:开放性70例、闭合性298例;颅骨骨折:凹陷性100例、线性175例、无颅骨骨折93例;受伤部位:颞叶138例、额叶152例、顶叶38例、枕叶40例;出血类型:硬膜外血肿41例、硬膜下血肿163例、蛛网膜下腔出血164例、脑内血肿24例;颅脑损伤严重程度:轻型180例、中型98例、重型90例;合并高血压22例、糖尿病18例;手术治疗73例、保守治疗295例。
1.2 脑外伤后早期癫痫发作的诊断标准:①存在确切的颅脑外伤史;②首次癫痫发作,无癫痫病史且无家族癫痫史;③符合癫痫发作的诊断标准,存在癫痫发作的典型症状,并存在脑电图异常病理性癫痫波;④颅脑外伤后7 d内发作。
1.3 方法 观察患者早期癫痫发作情况,根据患者是否有癫痫发作分为癫痫发作组和无癫痫发作组,采用自制临床资料收集表收集患者临床资料,包括性别、年龄、外伤原因、外伤类型、颅骨骨折、受伤部位、出血类型、颅脑损伤严重程度、预防使用抗癫痫药物、入院时美国国立卫生院神经功能缺损评分(national institute of health stroke scale,NIHSS)、合并症、手术治疗、脑出血量。所有患者均随访6个月,采用格拉斯哥预后评分(glasgow outcome scale,GOS)评价患者临床预后,将患者分为预后良好(GOS 4~5分)和预后不良(GOS 1~3分),分析早期癫痫发作对患者临床预后的影响。
1.4 统计学方法 采用SPSS 20.0统计学软件进行数据分析。计量资料以均数±标准差()表示。计量资料比较采用t检验;计数资料比较采用χ2检验。采用单因素及多因素logistic回归分析脑外伤后早期癫痫发作的危险因素。设P<0.05为差异有统计学意义。
2 结果
2.1 脑外伤后早期癫痫发生情况 368例颅脑外伤患者发生早期癫痫58例,发生率为15.76%,均在颅脑外伤1周内发生。根据患者是否有癫痫发作分为癫痫发作组和无癫痫发作组,脑外伤后早期癫痫的影响因素的单因素分析见表1。
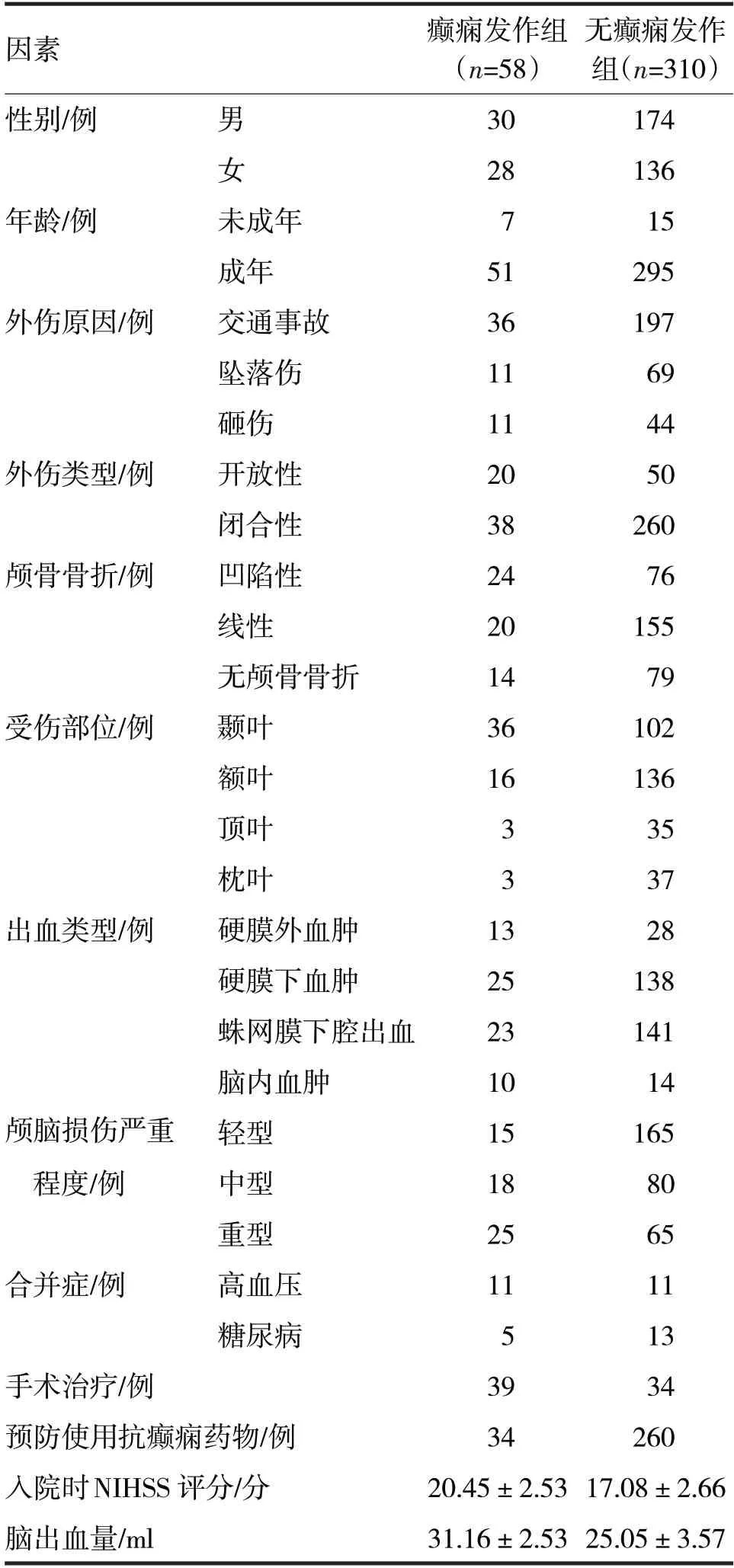
表1 脑外伤后早期癫痫的影响因素的单因素分析
由表1可见,癫痫发作和无癫痫发作患者在年龄、外伤类型、颅骨骨折、受伤部位、出血类型、颅脑损伤严重程度、高血压、手术治疗、预防使用抗癫痫药物、入院时NIHSS评分、脑出血量方面比较,差异均有统计学意义(χ2分别=4.54、10.69、7.62、18.05、8.84、17.77、20.66、92.30、19.39,t分别=7.96、9.26,P均<0.05)。
2.2 脑外伤后早期癫痫的影响因素的多因素logis⁃tic回归分析见表2

表2 脑外伤后早期癫痫的影响因素的多因素logistic回归分析
由表2可见,多因素logistic回归显示,年龄、外伤类型、颅骨骨折类型、受伤部位、硬膜外血肿、脑内血肿、入院时NIHSS评分、脑出血量、颅脑损伤严重程度、预防使用抗癫痫药物是导致脑外伤后早期癫痫的危险因素(P均<0.05)。
2.3 脑外伤后早期癫痫患者临床预后分析 所有患者均进行随访6个月,58例脑外伤后早期癫痫患者中排除11例失访和死亡的患者,310例脑外伤后无早期癫痫患者中排除18例失访患者,共计随访47例外伤后早期癫痫患者和292例脑外伤后无早期癫痫患者,早期癫痫患者预后不良的比例为42.55%(20/47),无早期癫痫患者预后不良的比例为12.67%(37/292),差异有统计学意义(χ2=25.85,P<0.05)。
3 讨论
颅脑外伤后癫痫发作是脑外伤后的一种严重的并发症,大脑皮层任何部位的损伤均可能导致癫痫发作,且在受到创伤后的任何时间均可能出现,不仅会加重脑组组的缺氧损伤,而且引起脑神经细胞的水肿、变性、坏死,大大增加患者死亡风险。颅脑外伤后早期癫痫发作是指受伤后7 d内发生,其发病因素和发病机制一直是神经外科医生研究的重点与难点,同时颅脑外伤性癫痫患者中至少有30%患者会出现耐药,因而,如何预防癫痫的发生成为颅脑损伤后癫痫治疗的关键,掌握早期癫痫发作的危险因素对预防癫痫的发作及改善临床预后具有重要意义。国内外对颅脑损伤后早发性癫痫发病率的报道不尽相同,王为文等[1]研究显示,397例颅脑外伤中有59例(14.86%)发生早发性癫痫。本次研究显示,368例颅脑外伤患者发生早期癫痫58例,发生率为15.76%,与文献[2,3]研究相近。
本次研究显示,年龄、外伤类型、颅骨骨折类型、受伤部位、硬膜外血肿、脑内血肿、入院时NIHSS评分、脑出血量、颅脑损伤严重程度、预防使用抗癫痫药物是导致脑外伤后早期癫痫的危险因素。未成年发生脑外伤后早期癫痫的风险高于成年患者,这是由于未成年患者大脑皮质发育尚未成熟,气道相对偏细,容易对外界的刺激产生应激,更易发生大脑组织缺氧损伤,出现大脑功能障碍概率越大,易导致癫痫发生,因而,对于未成年脑外伤患者应密切检测生命体征及颅内压,及时纠正缺氧和酸中毒,加强呼吸道护理,颅内压较高时可慎重地使用甘露醇,为脑功能恢复创造一个良好稳定的内环境,以减少早期癫痫发作的风险。开放性颅脑损伤发生早期癫痫的比例高于闭合性颅脑损伤,这是由于开放性颅脑损伤往往出血量较多,易形成颅内血肿,可压迫和刺激脑皮质,且常伴有脑挫裂伤、颅骨骨折,更易被污染,容易感染形成脑脓肿,从而增加早期癫痫发作风险,因而,对于开放性颅脑损伤患者应密切观察病情变化情况,预判是否为早期癫痫的易发病人,术后早期可予以抗癫痫药物,尤其对于年龄小且伴有脑挫裂伤的患者,密切关注癫痫先兆,当发现患者出现嘴角抽搐、肢体抽搐、肢体麻木、眼睛闪光等表现,应及时使用药物控制症状,避免转变为全身性癫痫发作[4,5]。不同颅骨骨折类型发生早期癫痫的风险不同,凹陷性颅骨骨折患者更易发生早期癫痫,这是由于凹陷性颅骨骨折破坏硬膜完整性直接压迫脑组织,机体代谢发生紊乱,兴奋性氨基酸大量释放,局部脑组织神经兴奋性增高,细胞膜电活动发生改变,从而易诱发早期癫痫发作,因而,对于符合手术指征的凹陷的骨折片应及时给予复位修复,以减少早期癫痫发作的风险[6,7]。脑皮层任何受伤部位均可能引起癫痫发生,以颞叶、额叶为主,较少发生在顶叶、枕叶,本次研究显示,58例早期癫痫发作患者中36例(62.07%)发生在颞叶,这是由于颞叶的神经元敏感性高于其他部位神经元,即使较小的损伤也会引起棘波及棘~慢波等异常的脑电图波,且越接近颞叶内侧海马区或皮质运动区域等越易发生癫痫,因而,对于颞叶部位或多部位的颅脑损伤患者应加强重视,应对早期癫痫发作的影响因素进行及时干预,以降低癫痫发生[8,9]。
硬膜外血肿、脑内血肿多为脑挫裂伤所致,颅内血肿压迫脑组织可导致癫痫发作,血肿体积越大,则对脑组组的刺激越严重,早期进行脑内血肿清除或穿刺引流能够减轻血肿对神经元的物理和化学刺激,能降低癫痫发生风险[10,11]。本次研究显示,癫痫患者硬膜外血肿、脑内血肿的比例高于无癫痫患者,因而,对于符合手术指征的硬膜外血肿、脑内血肿应及早进行手术清除或穿刺引流,从而降低早期癫痫发作的风险。
入院时NIHSS评分、颅脑损伤严重程度越高则表明患者中枢神经受损程度越严重,则早期癫痫的发病率越高,与张洪清等[12]研究相符。目前不同学者对早期预防性使用抗癫痫药物是否能减少癫痫发作持不同观点,张策等[13]研究认为,在外伤后癫痫和颅脑手术后癫痫患者中预防应用抗癫痫药物不能预防创伤后癫痫。本次研究结果显示,预防性使用抗癫痫药物能够降低早期癫痫发作风险,早期积极预防性使用抗癫痫药物具有积极意义[14]。本次研究显示,早期癫痫患者预后不良的比例为42.55%(20/47),明显高于无早期癫痫患者12.67%(37/292),表明脑外伤后早期癫痫发作会对预后产生不良影响,积极控制癫痫的发作,能有效改善患者的预后,与颜博[15]研究相符。
综上所述,脑外伤后早期癫痫发作的影响因素较为复杂,且会对预后产生不良影响,应对高危因素进行综合评估,并采取针对性的处理措施,做到早发现、早预防、准确预测,从而预防早期癫痫发作及改善患者预后。

