儿童重症腺病毒肺炎危险因素分析及乳酸脱氢酶在重症腺病毒肺炎中的诊断价值研究
刘秀平 王咏梅

【摘要】 目的:探討儿童重症腺病毒肺炎的危险因素及乳酸脱氢酶(lactate dehydrogenase,LDH)在重症腺病毒肺炎诊断中的价值。方法:回顾性分析腺病毒肺炎131例患儿的临床资料,分为重症组91例和非重症组40例,利用单因素分析、多因素logistic回归分析以及ROC曲线分析评估重症腺病毒肺炎影响因素。结果:131例患儿,年龄多在3岁以下(77例,58.78%),以夏秋季多发(100例,76.34%)。131例患儿分为重症组91例和非重症组40例。两组气促、鼻翼扇动,肺部啰音、喘鸣音,合并支原体感染、细菌感染及合并感染,WBC、PCT、LDH水平比较,差异均有统计学意义(P<0.05﹚。多因素logistic回归分析显示:LDH是重症腺病毒肺炎发生的独立预测因素(P<0.05﹚。ROC分析显示,曲线下面积为0.741,95%CI(0.651,0.831),截点为438 U/L,此截点处敏感度为55.1%,特异度为84.6%。结论:重症腺病毒肺炎患儿表现为气促、鼻翼扇动、肺部啰音,尤其喘鸣音,继发感染尤其支原体感染、细菌感染易转为重症,白细胞降低、降钙素原和LDH升高均是发生重症腺病毒肺炎的危险因素,LDH是重症腺病毒肺炎的独立预测因素。
【关键词】 儿童 重症腺病毒肺炎 乳酸脱氢酶 危险因素
[Abstract] Objective: To analyze the risk factors and diagnostic value of lactate dehydrogenase (LDH) in children with severe adenovirus pneumonia. Method: The clinical data of 131 children with adenovirus pneumonia were analyzed retrospectively, they were divided into severe group (91 cases) and non severe group (40 cases). Univariate analysis, multivariate logistic regression analysis and ROC curve analysis were used to evaluate the influencing factors of severe adenovirus pneumonia. Result: Most of 131 children were under 3 years old (77 cases, 58.78%), most cases occurred in summer and autumn (100 cases, 76.34%). 131 children were divided into severe group (n=90) and non-severe group (n=40). The shortness of breath, nostrils flap, lung rales, wheezing sound, secondary infection especially mycoplasma infection,bacterial infection and co-infection, WBC, PCT, LDH levels of two groups compared, the differences were statistically significant (P<0.05). Multivariate logistic regression analysis showed that LDH was an independent predictor of the occurrence of severe adenovirus pneumonia (P<0.05). ROC analysis showed that the off-line area was 0.741, 95%CI (0.651,0.831), and the cut-off point was 438 U/L, the sensitivity and specificity were 55.1% and 84.6% at this cut-off point. Conclusion: Children with severe adenovirus pneumonia are characterized by shortness of breath, nostrils flap, lung rales, especially the wheezing sound, secondary infection especially mycoplasma infection, bacterial infection easy to turn into severe disease, the decrease of WBC, the increase of PCT and LDH are the risk factors for severe adenovirus pneumonia. the increase of LDH is an independent predictor of severe adenovirus pneumonia.
[Key words] Children Severe adenovirus pneumonia LDH Risk factors
First-authors address: Xiamen Childrens Hospital, Xiamen 361000, China
doi:10.3969/j.issn.1674-4985.2021.06.016
腺病毒(ADV)是一种双链DNA病毒,是儿童急性呼吸道感染常见的病原体之一,最易感染儿童的年龄段为6个月~3岁[1]。ADV肺炎曾是我国儿童患病率和死亡率最高的病毒性肺炎,居20世纪70年代前病毒性肺炎的首位,死亡率最高曾达33%,发病率现在被RSV肺炎取代[2]。儿童腺病毒肺炎病情一般较重,可以并发消化系统、血液系统、神经系统等多系统损害,部分重症腺病毒肺炎可致长期的呼吸系统后遗症[3]。由于腺病毒毒力强,容易导致免疫系统尚不成熟的儿童或免疫低下人群发生严重威胁生命的感染[4]。但重症腺病毒肺炎早期表现无特异性,对2019年1-12本院儿内科收治的131例腺病毒肺炎患儿的临床资料进行分析,旨在研究重症腺病毒肺炎患儿的危险因素,为临床医生提供参考。现报道如下。
1 资料与方法
1.1 一般资料 选择2019年1-12月本院儿内科住院确诊腺病毒肺炎患儿131例作为研究对象,男89例,女42例,男女比例为2.1︰1。纳入标准:符合肺炎诊断标准;鼻咽部分泌物、痰液、血液、肺泡灌洗液等腺病毒抗原或抗体检测阳性。排除标准:合并肺部腫瘤、肺结核、非感染性肺疾病,不能配合完成疗程自动出院或退出研究。该研究经本院伦理委员会批准。
1.2 方法 回顾性分析131例腺病毒肺炎患儿的临床资料,将其分为重症组91例和非重症组40例。重症肺炎诊断标准参照《儿童社区获得性肺炎管理指南(2013年修订)》,呼吸频率明显增快(<3岁儿童RR>70次/min,≥3岁儿童RR>50次/min,排除发热、哭闹等因素影响﹚,发绀,呼吸困难﹙呻吟、鼻翼扇动、三凹征﹚;多肺叶受累或≥2/3的肺脏受累,伴胸腔积液;经皮血氧饱和度≤92%;出现肺外并发症;一般情况差,拒食或脱水征,意识障碍表现,存在以上任何一项,即可诊断为重症肺炎[5]。观察患儿住院期间的临床特征,包括年龄、发病季节、热峰、热程、咳嗽、气促、鼻翼扇动、肺部啰音、化验、影像检查等。分析导致患儿发展为重症腺病毒肺炎的危险因素及乳酸脱氢酶在重症腺病毒肺炎中诊断价值。
1.3 统计学处理 采用SPSS 24.0软件对所得数据进行统计分析,符合正态分布的计量资料用(x±s)表示,组间比较采用独立样本t检验;不符合正态分布的计量资料用中位数(四分位数间距)[M(IQR)]表示,组间比较用秩和检验;计数资料以率(%)表示,比较采用字2检验。多变量分析采用logistic回归分析确定独立预测因素,采用受试者工作体征曲线(ROC曲线)及曲线下面积(AUC)评估独立预测因素的价值及敏感度、特异度。以P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 本研究中131例患者,108例(82.44%)胸片或胸部CT提示肺炎,合并肺不张88例(67.18%),胸腔积液30例(22.90%)。两组性别、发病年龄、发病季节比较,差异均无统计学意义(P>0.05),见表1。
2.2 两组合并疾病情况比较 两组合并贫血、先心病、反复呼吸道感染、腹泻情况比较,差异均无统计学意义(P>0.05),见表2。
2.3 两组致病菌情况比较 两组病毒感染、真菌感染比较,差异均无统计学意义(P>0.05);两组支原体感染、细菌感染、合并感染比较,差异均有统计学意义(P<0.05)。见表3。
2.4 两组临床体征比较 肺不张、胸腔积液在重症肺炎诊断标准中,不做统计分析,两组气促、肺部啰音、喘鸣音、鼻翼扇动情况比较,差异均有统计学意义(P<0.05),见表4。
2.5 两组各检验项目比较 两组ESR、CRP水平比较,差异均无统计学意义(P>0.05);两组WBC、PCT、LDH水平比较,差异均有统计学意义(P<0.05)。见表5。
2.6 重症腺病毒肺炎的多因素logistic回归分析 单因素分析中差异有统计学意义指标进行多因素logistic回归分析显示:LDH值是重症腺病毒肺炎发生的独立预测因素(P<0.05﹚,见表6。
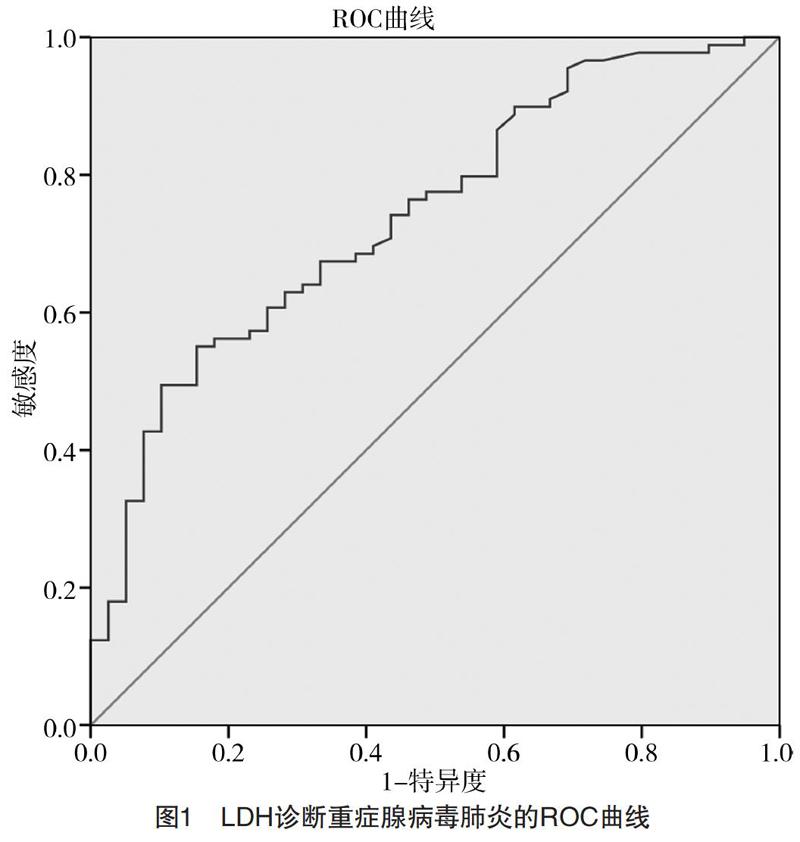
2.7 LDH判断重症腺病毒肺炎的ROC曲线 LDH诊断重症腺病毒肺炎的ROC曲线,AUC为0.741,95%CI(0.651,0.831),截点为438 U/L时曲线下面积最大,预测重症腺病毒肺炎的敏感度为55.1%,特异度为84.6%,见图1。
3 讨论
本研究中,腺病毒肺炎患儿≤3岁77例(58.78%),与既往研究报道一致[6],男性多于女性,男女比例为2.05︰1,发病季节以夏季、秋季为主,夏季发病80例(61.07%),秋季发病20例(15.27%),明显高于冬春季,与以往报道以冬春季节为主不同[6]。提示此病高发季节南方和北方有差异,同为南方的广州和深圳也存在差异,可能与气候、温度条件类似,而其他地区气候和温度存在明显差异[7]。但两组年龄、性别、发病季节比较,差异均无统计学意义(P>0.05)。本研究中,两组合并贫血、先心病、反复呼吸道感染、腹泻情况比较,差异均无统计学意义(P>0.05),这与以往研究有所不同[8],可能与样本量有关,也与厦门地区经济状况较好,产前诊断家长重视,先心病患儿出生率较低,出生后儿童保健开展好,营养性贫血早期预防,患此类基础疾病患儿少。本研究中,131例患儿先天性心脏病患儿仅3例,其中2例为卵圆孔未闭,1例为室间隔缺损,贫血22例,轻度贫血19例,中度贫血3例。腺病毒肺炎临床特征以持续发热,热峰高,持续时间长,平均热程12 d,均有咳嗽,伴有不同程度气促27例(20.61%),鼻翼扇动、三凹征阳性16例(12.21%),肺部啰音103例(78.63%),但啰音不多,以少许细湿啰音为主,部分伴喘鸣音46例(35.11%),有些早期甚至无啰音28例(21.37%),两组气促、肺部啰音、喘鸣音、鼻翼扇动情况比较,差异均有统计学意义(P<0.05),提示发现患儿气促、鼻翼扇动,肺部闻及啰音尤其喘鸣音音时需警惕发展为重症腺病毒肺炎。因重症肺炎诊断标准中有多肺叶受累伴胸腔积液,所以影像检查中一旦出现肺不张、胸腔积液多提示为重症。化验检查中白细胞降低提示发展为重症腺病毒肺炎可能性大,可能与腺病毒为病毒感染,会对白细胞造成抑制有关。本研究中,两组病毒感染、真菌感染比较,差异均无统计学意义(P>0.05);两组支原体感染、细菌感染、合并感染比较,差异均有统计学意义(P<0.05)。两组ESR、CRP水平比较,差异均无统计学意义(P>0.05);两组WBC、PCT、LDH水平比较,差异均有统计学意义(P<0.05)。降钙素原可能与继发感染、细菌感染有关。继发支原体感染也易发展为重症肺炎,因肺炎支原体除黏附于呼吸道上皮细胞外,还粘附于巨噬细胞、血液红细胞表面上,通过对宿主细胞营养进行吸取,快速生长繁殖,并释放有毒代谢产物,使宿主细胞表面抗原结构发生改变,易引起机体免疫功能紊乱[9]。
ADV肺炎易发展为重症肺炎,在腺病毒感染过程中,病毒的结构组件虽然激活了细胞和宿主的免疫防御机制,但腺病毒也存在免疫逃避机制来加重腺病毒感染[10]。本研究中重症腺病毒肺炎91例,占69.47%。重症腺病毒肺炎多持续高热,热程长,常伴气促、鼻翼扇动、三凹征,甚至发展为心力衰竭、呼吸衰竭。在多因素logistic回归分析显示,LDH是重症腺病毒肺炎发生的独立预测因素(P<0.05﹚。LDH是一种糖酵解酶,广泛存在于机体的各种组织中,其中以心肌、骨骼肌和肾脏含量最丰富,其次为肝脏、脾脏、胰腺、肺脏和肿瘤组织,对诊断具有较高的灵敏度[11]。LDH异常增高可作为危重病例严重度的检测指标。采用受试者工作体征曲线(ROC曲线)及曲线下面积(AUC)评估LDH值,当LDH值为438 U/L时曲线下面积最大,提示当LDH>438 U/L时,预测重症腺病毒肺炎的敏感度为55.1%,特异度为84.6%。肺炎是血清LDH活性增高与肺部炎性反应及缺氧有关,尤其是伴有肺间质弥漫性损害时变化较为明显[12]。另有研究指出LDH的变化与氧和指数负性相关,有助于早期识别患者是否可能进展为肺损伤甚至发生ARDS[13]。另有一項关于难治性支原体肺炎的研究指出,特别当LDH>384.5 U/L时,随着LDH的升高,RMPP发生的风险显著上升[14]。本研究显示,当LDH>438 U/L时发展为重症腺病毒肺炎可能性大,LDH是重症腺病毒肺炎的独立预测因素。
腺病毒肺炎易合并其他病原体感染,本研究131例患儿,89例(67.94%)合并其他病原体感染。其中65例(49.62%)合并支原体感染,27例(20.61%)合并细菌感染,21例(16.03%)合并病毒感染,3例(2.29%)合并真菌感染,有的同时合并两种、三种病原感染。两组病毒感染、真菌感染比较,差异均无统计学意义(P>0.05);两组支原体感染、细菌感染、合并感染比较,差异均有统计学意义(P<0.05)。阮继锋等[15]研究认为重症腺病毒肺炎混合感染可能是由于感染期的气道非特异性改变,以及病毒介导的细菌与宿主之间的特异性反应。合并其他病原感染时要及时应用对抗细菌、支原体、真菌的药物,以提高治疗效果。
重症腺病毒感染早期表现发热、咳嗽,无特异性,肺部啰音出现也滞后,所以影像学检查尤为重要。本研究中131例患者,108例(82.44%)胸片或胸部CT提示肺炎,合并肺不张88例(67.18%),胸腔积液30例(22.90%)。重症腺病毒肺炎患儿肺气肿、单侧实变分布、肺段及大叶实质浸润及胸膜增厚情况均较普通腺病毒肺炎患儿严重,提示重症腺病毒感染者实变分布范围更广,易出现肺段及肺叶浸润[16]。影像学检查方式能够灵敏评估肺部病变,可以早期预测重症病例,及早完善影像学检查可为综合评估病情提供依据。
腺病毒肺炎治疗目前无特异性,以对症治疗为主,但重症腺病毒肺炎常要用人免疫球蛋白、糖皮质激素,所以早期识别重症患者尤为重要。要注意重症腺病毒肺炎易合并感染特性,及时完善血液、痰液、咽拭子、肺泡灌洗液等检测,针对不同病原选用合理抗生素对抗细菌、支原体,继发真菌感染抗真菌。因重症腺病毒肺炎合并肺实变不张较多,本研究中合并肺不张88例(67.18%),为临床诊治提出严峻考验。
综上所述,腺病毒感染患儿临床症状及体征中出现气促、鼻翼扇动、肺部啰音,尤其喘鸣音提示易发展为重症肺炎,影像学表现多合并肺不张、胸腔积液,合并支原体感染,细菌感染,化验检查中白细胞减低、降钙素原和LDH升高均是发生重症肺炎的危险因素,尤其LDH为438 U/L时预测重症腺病毒肺炎的敏感度为55.1%,特异度为84.6%。临床儿科医师在工作中要注意仔细观察患儿的症状、体征、影像及化验检查,早期甄别重症腺病毒肺炎,采取规范治疗,减少危及生命情况及闭塞性细支气管炎等严重肺部并发症发生。
参考文献
[1]中华人民共和国国家卫生健康委员会,国家中医药管理局.儿童腺病毒肺炎诊疗规范(2019年版).中华临床感染病杂志,2019,12(3):161-166.
[2]王卫平.儿科学[M].8版.北京:人民卫生出版社,2016.
[3]徐卫华,田克印,李小双.儿童腺病毒肺炎58例临床分析[J].新医学,2020,51(5):383-386.
[4]孟冬梅,邹映雪.儿童腺病毒感染66例临床特点[J].中国处方药,2020,18(2):148-149.
[5]中华医学会儿科学分会呼吸学组,《中华儿科杂志》编辑委员会.儿童社区获得性肺炎管理指南(2013修订)[J].中华儿科杂志,2013,51(11):856-862
[6]刘爱良,黄英,杨洋,等.儿童重症腺病毒肺炎213例临床特征分析[J].临床儿科杂志,2013,31(8):726-729
[7]王和平,郑跃杰,赵海霞,等.25602例住院儿童呼吸道腺病毒感染检出分析[J].重庆医学,2018,47(12):1661-1663.
[8]靳丹丹,周卫芳,李嫣,等.儿童腺病毒肺炎的混合感染特点和重症病例的危险因素分析[J]临床肺科杂志,2019,24(10):1747-1750
[9]钱汉斌.支原体感染患儿免疫功能分析[J].世界新医学信息文摘,2017,17(93):142,152.
[10]张梦洁,缪红军.儿童重症腺病毒肺炎的发病机制进展[J].中国小儿急救医学,2020,27(3):225-229.
[11]万学文.诊断学[M].8版.北京:人民卫生出版社,2016.
[12]杜玉秀,马香萍.病毒性肺炎患儿血清糖蛋白、乳酸脱氢酶变化及意义[J].临床儿科杂志,2012,30(2):138-140
[13]周忠霞,王霆.乳酸脱氢酶在成人社区获得性肺炎严重程度诊断中的价值[J].临床肺科杂志,2017,22(6):1026-1029
[14]郑雪香,林继雷,代继红.基于决策曲线和剂量反应分析评估乳酸脱氢酶对儿童难治性肺炎支原体肺炎的预测价值[J].中国当代儿科杂志,2020,22(2):112-117
[15]阮继锋,温敏宜.小儿重症腺病毒肺炎混合感染特征及高危因素分析[J].深圳中西医结合杂志,2016,26(10):15-16.
[16]李晶,岳学静,郭喜霞,等.重症腺病毒肺炎患儿临床特征及CT诊断分析[J].中国CT和MRI杂志,2019,17(3):1-3,10.
(收稿日期:2020-05-27) (本文编辑:程旭然)

