低位小切口切除术治疗甲状腺瘤的疗效
钟勇辉 李德祥
甲状腺瘤是甲状腺疾病中常见的一种,其占比高达80%左右。甲状腺瘤诱发因素有很多,包括饮食、环境和遗传等,而且女性患病率比男性高。许多甲状腺癌患者经病理检查提示为良性,仅有少数是恶性肿瘤[1]。近年,在我国环境污染日益加重的背景下,人们生活习惯、饮食习惯开始改变,导致甲状腺疾病患病人数越来越多,并呈增加趋势。一般情况下,临床上建议通过手术方式治疗良性甲状腺瘤,但是针对最理想手术时间已经丧失者,应进行物理疗法和化学疗法。手术切除是治疗甲状腺瘤最全面和直接的方法。因为甲状腺在机体中具有重要作用,其属于内分泌器官,解剖部位相对特殊,进而对手术操作提出了更高的要求[2]。因而,文章针对医院接收的甲状腺瘤患者实施低位小切口切除术治疗效果进行综合分析,具体内容如下。
1 临床资料与方法
1.1 临床资料
本研究136例甲状腺瘤患者均为本院2019年1—12月接收,基于随机数字表法分组,对照组(68例)中,有38例男,30例女;年龄最小、最大分别是21岁和54岁,平均(37.31±3.54)岁;观察组(68例)中,有36例男,32例女;年龄最小、最大分别是20岁和55岁,平均(37.29±3.48)岁;在临床资料方面,观察组与对照组差异无统计学意义(P>0.05)。经医院伦理委员会批准。纳入标准[3]:(1)经过病理检查、超声检查及甲状腺激素检查提示为良性肿瘤;(2)签署书面文件;排除标准[4]:(1)合并心理障碍,且存在精神疾病史;(2)具有手术禁忌证。
1.2 方法
实施常规手术治疗者为对照组,具体如下:帮助患者选取平卧体位,全身麻醉后,铺放常规消毒湿巾后,在胸骨切迹上方两横指左右位置作切口,长度在2~4 cm,依次分离皮肤和皮下组织,将颈前肌群切断并分离[5]。切断结扎颈前静脉,经颈白线按照纵向切口,并钝性分离,直至甲状腺外侧,甲状腺被膜和固有膜有效分离。对于表浅甲状腺瘤,直至蒂部进行钝性分离,结扎蒂部,同时将甲状腺瘤切除。若甲状腺瘤所处位置较深,则需要向内侧有效牵拉甲状腺,同时离断甲状腺中心静脉,将甲状腺后背侧全面暴露出来,而后通过血管钳钳住甲状腺瘤体,并将其切除。依次缝合,并留置引流管[6]。
实施低位小切口切除术者为观察组,实施颈前神经阻滞联合局部麻醉浸润。于胸骨上10~15 mm位置经皮横纹作切口,长度大约是4~5 cm,依次分离筋膜和皮肤,将颈白线全部显示出来,向内侧牵拉甲状腺前外侧,喉返神经准确分辨后,结扎、切断甲状腺下极血管,在气管表面结扎甲状腺峡部,沿着喉返神经解剖分离到喉部,同时游离甲状腺叶背侧,同时切除峡部[7]。针对伴有囊性变的甲状腺瘤,囊液抽取后进行切除。切除瘤体后实施止血操作,甲状腺内膜甲状腺残端有效缝合,手术开展过程中,多与患者接触、交流,并对喉返神经状况进行观察,避免损伤的出现,术后放置橡胶条引流,引流条所处位置为颈前肌群至皮肤部位,术后24~48 h将其拔除。筋膜和皮肤关闭过程中,加强对死腔保留的关注,利用无损伤连续缝合皮肤,术后5~7日拆线[8]。
1.3 观察指标
准确记录临床指标,具体有手术时间、住院时间、切口长度及术中出血量,并对治疗效果、并发症发生状况进行统计,并发症具体有颈部不适、声音嘶哑、吞咽不灵活及切口粘连。疗效判定:(1)声音嘶哑、吞咽困难和呼吸困难等临床症状全部消失,术后经临床检查提示病灶全部取出,甲状腺功能正常,表示治愈[9];(2)以上临床病症减轻,术后经检查提示病灶去除超过50%,甲状腺功能改善明显,表示有效;(3)上述症状未减轻,术后检查提示病灶去除在50%以下,甲状腺功能异常,表示无效。治疗总有效率=(总例数—无效例数)/总例数×100%。
1.4 统计学方法
2 结果
2.1 临床指标
观察组比对照组切口长度、手术时间、术中出血量、住院时间少,差异有统计学意义(P<0.05),见表1。
2.2 并发症发生状况
观察组比对照组并发症发生率低,差异有统计学意义(P<0.05),见表2。
2.3 治疗效果
观察组治疗总有效率比对照组高,差异有统计学意义(P<0.05),见表3。
3 讨论
现阶段,头颈位置肿块较为常见的一个是甲状腺瘤,而且许多是良性,由于甲状腺位置引起的压迫。许多患者存在吞咽困哪、声音嘶哑及呼吸困难等临床表现,因为疾病处于颈部,所以很容易被早期发现。女性甲状腺瘤发病率较男性高,临床上,针对该病的治疗以手术为主,但是因为其处于颈部,手术除了获取有效治疗效果外,需要对安全性及美观等问题进行考虑[10]。
研究结果显示,在切口长度、住院时间和手术时间方面,观察组均比对照组少,差异有统计学意义(P<0.05);低位小切口切除术的优点包括以下几点:首先,手术切口小,不需要应用过多的仪器和设备,未显著影响术后美观。其次,低位小切口手术床上较小,操作简单、方便。术后能够大范围有利,更好的切除结节,同时能够对甲状腺瘤及其周围组织进行观察,对颈部重要血管和喉返神经进行保护[11]。最后,具有较高的安全性[12-16]。低位小切口切除术有低位入路,可以更好的观察下极,手术实施期间,首先,对甲状腺下极组织和血管进行处理,腺体上级血管处理期间,应在甲状腺松动时处理,操作期间,确保动作轻柔,加强对血管保护的关注。缝合期间,将颈白线下方1 cm左右位置视为残端引流,通过无损缝合线缝合皮肤,大约5~7日后拆线,以此防止风险导致术后形成瘢痕组织。对于术中经病理检查提示为恶性肿瘤者,需要将颈前肌群横断,防止术中无法全部暴露对手术操作造成影响。手术实施过程中,应严格按照分区暴露、分区显露原则进行,明确甲状腺具体部位,于直视下实施手术切除治疗。
表1 对比临床指标(±s)
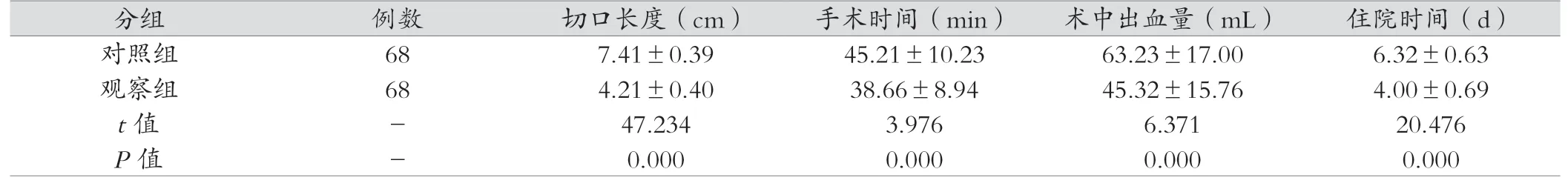
表1 对比临床指标(±s)
分组 例数 切口长度(cm) 手术时间(min) 术中出血量(mL) 住院时间(d)对照组 68 7.41±0.39 45.21±10.23 63.23±17.00 6.32±0.63观察组 68 4.21±0.40 38.66±8.94 45.32±15.76 4.00±0.69 t值 - 47.234 3.976 6.371 20.476 P值 - 0.000 0.000 0.000 0.000

表2 比较并发症发生率 [例(%)]

表3 对比临床治疗效果 [例(%)]
研究结果显示,并发症发生率方面,观察组比对照组低,差异有统计学意义(P<0.05),治疗总有效率方面,观察组比对照组高,差异有统计学意义(P<0.05)。
总而言之,为甲状腺肿瘤患者提供低位小切口切除术治疗,不仅可以降低并发症发生率,提高临床治疗效果,而且可以减少手术时间。

