循证护理在重症急性胰腺炎患者早期肠内营养不耐受预防及管理中的应用
梁少惠 黄惠仪 谢晓红 何静雯
重症急性胰腺炎是一种高分解代谢性危重症,属于内科常见急腹症,具有起病急骤、机体处于高代谢水平、病程长、并发症多及高死亡率等特征,死亡率可高达20%~45%,严重威胁患者生命安全[1]。肠内营养支持是急性期主要的早期营养供给方法,能够维持肠黏膜屏障功能,减少肠道细菌和内毒素的移位,但由于重症患者血流动力学不稳定,胃肠道功能障碍较为常见,会直接导致肠内营养喂养不耐受的发生[2], ICU 环境中30%~80%患者出现肠内营养不耐受,其中重症患者发生肠内营养不耐受风险可高达80.5%~90.2%[3]。基于此,笔者将循证护理应用于重症急性胰腺炎患者早期肠内营养不耐受预防和管理中,应用效果满意。
1 对象与方法
1.1 研究对象
选取2018 年1 月—2020 年1 月医院重症急性胰腺炎患者118 例为研究对象, 纳入条件:符合重症急性胰腺炎诊断标准[1];发病时间≤24 h,腹腔内压力≥12 mmHg(1 mmHg=0.133 kPa);符合急性胃肠功能障碍Ⅱ级;近期未使用免疫抑制剂。排除条件:轻症胰腺炎;急性肠梗阻、心肌梗死、消化性溃疡穿孔及单纯性胆石症;合并有严重的心、肝、肾功能障碍;既往有精神疾病或认知功能障碍;存在慢性感染或影响机体代谢的疾病。按照基线资料组间匹配的原则分为对照组和观察组。对照组59 例,男36 例,女23 例;年龄30~75 岁,平均52.16±5.27 岁;疾病类型:胆源性胰腺炎32 例,酒精性胰腺炎16 例,高脂血症性胰腺炎11 例。观察组59 例,男37 例,女22 例;年龄30~76 岁,平均53.02±4.97 岁;疾病类型:胆源性胰腺炎33 例,酒精性胰腺炎15 例,高脂血症性胰腺炎11 例。两组患者在性别、年龄及疾病类型等一般资料比较差异无统计学意义(P>0.05)。该研究经医院伦理会批准,患者均自愿参与。
1.2 护理方法
1.2.1 对照组 给予常规早期营养不耐受预防,采用常规鼻饲甘油果糖等物质进行营养支持,预防应激性溃疡发生,降低腹腔内压力。
1.2.2 观察组 在对照组基础上给予循证护理,具体实施如下:
1.2.2.1 循证问题 选取1 名护士长及5 名专科护士,以中文关键词“肠内营养不耐受、肠内营养耐受、早期肠内营养干预、重症胰腺炎患者肠内营养、重症监护护理”等检索相关数据库,综合考虑病情发展情况、身体耐受程度及家属具体需求,制定具体实施方案,对腹痛患者,启动应急预防处理。
1.2.2.2 循证支持 根据文献类型采取相对应的评价标准,如临床实际、指南的评价标准可采取AGREE Ⅱ量表[4];系统评价、专家共识及专家意见等可采取JBI 循证卫生保健中心对应的评价标准进行评价。以科学的研究理论成果为基础,对病情进行实际分析和对策干预。
1.2.2.3 循证护理措施
(1)病情评估:评估重症胰腺炎患者肠内营养的喂养耐受性,内容包括两便检查、放射性评估、血糖控制状况及患者主诉症状,避免不适当的停止肠内营养。采用营养不耐受性评估量表对重症胰腺炎患者进行喂养不耐受评估。
(2)营养管理:肠内营养制剂中富含谷氨酰氨基酸、链脂肪肉肉毒碱等,可提高危重症胰腺炎患者肠内营养喂养耐受性;重症胰腺炎患者肠内营养输注前可给予半固态剂,提高患者肠内营养支持的耐受性;重症患者肠内营养不耐受者,推荐使用短肽型肠内营养制剂;完全丧失功能者,可考虑静脉营养支持。
(3)喂养方案:肠胃营养不耐受、胃排出梗阻或误吸风险患者,可采取幽门后喂养途径,如鼻肠管等,将鼻饲喂养速率控制为15~50 ml/h,然后以10~50 ml/h 增加,持续6 d,逐渐增加至目标喂养速度。早期肠内营养支持不耐受的重症胰腺炎患者,可采取滋养型喂养方案(41.8~82.9 kJ/h),持续6 d。肠内营养支持时,将营养液温度维持在38~42℃为宜。采用手工间断推注或间歇营养泵输注,作为降低肠内营养不耐受的风险方法。常规留置鼻胃管经胃喂养,喂养期间床头抬高30°~45°。
(4)胃残余量监测:针对肠内营养不耐受或高误吸风险的重症胰腺炎患者,可采取每4 h 监测GRV,或行床边超声监测GRV。
(5)药物应用:使用静脉注射红霉素,剂量控制为100~250 mg,每天3 次,持续2~4 d。使用红霉素和甲氧氯普胺联合用药,以促进重症患者为排空,提高肠内营养支持耐受性。胆囊收缩素拮抗剂作为肠内营养不耐受的替代药物。
(6)腹腔内压力(IAP)监测与管理:连续2 次监测,确保胃残留量(GRV)>250 ml,促进胃肠道功能恢复。IAP 异常增高的重症胰腺炎患者,推荐使用间接测量法监测患者膀胱内压力,调整肠内营养支持方案。
(7)肠内营养中医疗法:采取中药内服、针灸、通便灌肠等的方式,提高重症胰腺炎患者早期肠内营养的耐受性;腹胀、恶心、呕吐重症患者可采取理气通腑方法,如大承气汤、厚朴排气合剂及生大黄等内服,也可采取针灸穴位或腹部按摩等手段;重症胰腺炎患者肠内营养不耐受患者,建议采用附子理中丸联合神阙穴艾灸。
1.3 观察指标
干预前两组免疫功能、营养状况指标具有可比性。干预后,比较两组免疫功能:IgA、IgM、IgG 及CD4+/CD8+;营养状况:总蛋白(TP)、白蛋白(ALB)、前白蛋白(PA)及血红蛋白(Hb);肠内营养不耐受发生率。
1.4 统计学处理
选用SPSS 22.0 统计学软件进行数据分析,计量资料以“均数 ± 标准差”表示,组间均数比较采用t检验;计数资料组间率的比较采用χ2检验。以P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组干预后的免疫指标比较
干预后,观察组IgA、IgM、IgG 及CD4+/CD8+等免疫指标优于对照组,组间比较差异有统计学意义(P<0.05),见表1。
2.2 两组干预前后的营养状况与营养不耐受发生率比较
干预后,观察组的TP、ALB、PA 及Hb 等营养指标优于对照组,观察组肠内营养不耐受发生率低于对照组,组间比较差异均有统计学意义(P<0.05),见表2。

表1 两组干预后的免疫指标比较
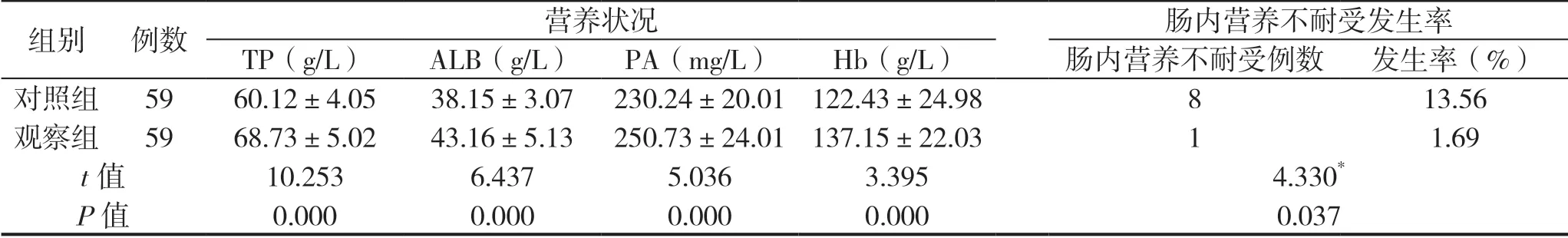
表2 两组干预后的营养状况与营养不耐受发生率比较
3 讨论
重症胰腺炎患者需长期禁食水,机体处于高代谢水平,腹腔压力升高会导致肠黏膜缺血,屏障功能受损,易引发肠源性感染、营养支持不足、免疫能力下降,为此,临床多采取肠内外营养支持,长期肠内营养支持易发生腹泻、腹胀、呕吐甚至误吸等症状,出现肠内营养不耐受[5]。肠内营养支持疗法多采取滋养型喂养和递增式喂养相结合,改善早期肠内营养不耐受症状,加强能够避免盲目性停止肠内营养,提高早期肠内营养物质和药物的吸收,有利于改善预后[6]。
循证护理首先评估重症胰腺炎患者早期肠内营养不耐受的重要性,一般每6 h 动态评估1 次,根据不同分级进行针对性干预,由被动处理转变为主动干预,可缩短患者肠内营养喂养时间,避免盲目性停止肠内营养支持[7]。早期识别肠内营养不耐受的危险因素,及时甄别和筛查早期肠内营养不耐受的高发人群,可降低并发症发生率,提高患者安全和护理质量。循证护理措施中强调营养制剂配方管理的重要性,肠内营养输注前可给予半固态剂,提高肠内营养支持的耐受性;对重症患者肠内营养不耐受的患者推荐使用短肽型肠内营养制剂;完全丧失功能的患者可考虑静脉营养支持。因为营养配方制剂能够维持肠道黏膜的保护屏障,降低胃肠道感染风险,降低腹腔压力,促进肠道蠕动。
循证支持中强调早期肠内喂养对重症胰腺炎患者的重要性。初始阶段可采取鼻胃管输注方式进行,对肠胃营养不耐受、胃排出梗阻或误吸风险患者,可采取幽门后喂养或空肠喂养。因为鼻空肠末端位于空肠内,对肠内营养不耐受所引起的潴留并不能产生影响,能够减少肠内喂养的中断次数,确保营养物质的供给能力。使用床旁超声监测GRV,可减少早期肠内营养中断次数,降低呼吸机相关性肺炎的风险,床旁超声具有准确、无创及快捷的优势,能够准确迅速反应早期肠内不耐受变化[8]。循证护理强调促胃动力药物对重症胰腺炎患者早期肠内营养不耐受的影响,推荐使用红霉素和甲氧氯普胺联合用药,以促进重症患者胃排空,提高肠内营养支持耐受性,也可采取连续2 次监测,确保GRV>250 ml,促进胃肠道功能恢复;肠内营养不耐受程度较高患者可使用静脉注射红霉素,剂量控制为100~250 mg,每天3 次,持续2~4 d。有研究表明[9],早期肠内营养联合谷氨酰胺(Gln)可促进重症胰腺炎患者肠道功能的恢复,抑制肠道菌群的移位,以改善营养状况和提高机体免疫能力,清除机体内炎性因子。
重症急性胰腺炎可累及多个组织器官功能,早期肠内营养支持能够降低胃肠道移位,保持上皮细胞间的密切联系,促进血液循环,修复胃肠道黏膜。在肠内营养不耐受管理的基础上实施叠加腹腔内压、血管活性药物等预防性措施,由被动处理转变为主动干预,可缩短肠内营养喂养时间[10]。本研究推荐采用间接测量法监测患者膀胱内压力,根据腹内压调整方案,腹内压12~15 mmHg 时,可继续常规肠内营养疗法;腹内压16~20 mmHg 时,采取滋养型喂养;腹内压>20 mmHg 时,则应暂停肠内营养支持[11]。中医疗法方面[12],腹胀、恶心、呕吐重症患者,可采取大承气汤、厚朴排气合剂及生大黄等内服理气通腑的方法,也可采取针灸或腹部按摩;重症胰腺炎患者肠内营养不耐受患者,建议采用附子理中丸联合神阙穴艾,也可采取中药内服、针灸、通便灌肠等中医辨证论治,提高重症胰腺炎患者早期肠内营养的耐受性。
4 小结
本研究将循证护理应用于重症胰腺炎患者早期肠内营养不耐受预防和管理中,通过结构化评估,制定符合患者个性化的预防和管理措施,应用于临床实践,以改善患者疾病愈合结局。结果显示,观察组IgA、IgM、IgG 及CD4+/CD8+等免疫指标,TP、ALB、PA 及Hb 等营养指标优于对照组,肠内营养不耐受发生率低于对照组。此结果表明循证护理可改善重症胰腺炎炎患者营养指标,提高机体免疫能力,降低早期肠内营养不耐受发生率(均P<0.05),应用时,在结合现有临床工作条件下,充分考虑患者意愿,实施针对性和个性化的早期肠内营养不耐受预防和管理措施,以改善患者机体营养状况和提高免疫能力,促进疾病的快速康复。

