MRI矢状位及轴位参数与退变性腰椎不稳的相关性
陆云华,李金矿,龚福林,王玉洁
(湖北省钟祥市人民医院放射影像科,湖北钟祥 431900)
退变性腰椎不稳的分期无明显界限,而本病的常规X线片主要表现为小关节、棘突的不对称排列,对腰椎的相对移位、退变椎体间后缘的相互位置变化等评估不足,易影响临床诊疗[1]。MRI可从多个位面显示分析腰椎结构,不仅可更详细、清晰地显示退变征象,对韧带厚度、小关节退变、小关节积液等评价也有较高价值,还可显示脊髓有无受损及相关病损的程度、范围[2]。彭兵等[3]通过对比腰椎稳定与腰椎不稳定患者的MRI参数,认为腰椎曲度、黄韧带肥厚均与腰椎不稳有关。本研究对MRI矢状位及轴位参数与退变性腰椎不稳的相关性进行分析,为本病防治提供依据。
1 资料与方法
1.1 一般资料
选择本院2018年11月~2020年10月收治的123例腰痛患者作为研究对象,根据是否存在腰椎不稳分为稳定组73例和不稳组50例。稳定组中,男40例,女33例;年龄28~65岁,平均(46.73±4.54)岁;病程4个月~11年,平均(6.86±0.94)年。不稳组中,男29例,女21例;年龄30~64岁,平均(47.43±4.85)岁;病程5个月~12年,平均(7.04±1.16)年。两组一般资料比较,差异均无统计学(P>0.05),有可比性。本研究经本院伦理委员会审核批准,患者均签署知情同意书。
纳入标准:①患者无腰椎手术史、骨折史,未服用过影响骨代谢的药物;②非哺乳期、妊娠期女性。排除标准:①先天性脊柱畸形、强直性脊柱炎或腰椎肿瘤、腰椎感染、侧凸、结核等;②影像学检查资料超过6个月或体内有金属固定物者;③精神疾病、活动性出血倾向等不宜或无法配合MRI检查者;④严重骨质疏松症;
腰椎不稳的诊断标准[4]:腰椎过伸、过屈X线片上,上下椎体位移>3 mm或腰椎间盘角>15°。
1.2 检查方法
所有患者均采取GE SIGNA Creator 1.5T MRI成像系统进行检查,取仰卧位,腰部自然放松,扫描范围T12上缘~S1下缘,采用CTL脊柱相控阵线圈。矢状位T1WI序列参数:TR 1050 ms,TE 12 ms,扫描层厚4.0 mm,层间距1.0 mm,视野23 cm×23 cm,矩阵256×256;矢状位T2WI序列参数:TR 2800 ms,TE 89 ms,扫描层厚4.0 mm,层间距1.0 mm,视野26 cm×26 cm,矩阵320×320;轴位T2WI序列参数:TR 2560 ms,TE 76 ms,扫描层厚4.0 mm,层间距1.0 mm,视野21 cm×21 cm,矩阵290×290。常规扫描后,通过高压注射器经肘静脉注射对比剂钆特酸葡胺及生理盐水,对比剂剂量0.2 mL/kg,流速3 mL/s;注射对比剂后,再以同样流速注射0.9%生理盐水30 mL,延迟20 s后进行增强扫描。
1.3 图像分析
所得图像传入GEAW 4.7工作站进行处理,由2位工作经验10年以上的影像科医师进行分析,包括:(1)腰骶角:腰椎纵轴和骶椎纵轴之间的夹角,增大则提示有滑脱进展的风险;(2)黄韧带厚度:在小关节层面,测量两侧黄韧带中部厚度,测量3次,取平均值;(3)小关节积液宽度:在T2上,垂直于椎小关节方向上的最大距离,测量3次,取平均值;(4)腰椎间盘退变分级[5]:通过MRI的T2加权像对腰椎间盘退变进行分级,I级:椎间盘呈均匀白色信号,椎间盘高度正常;II级:椎间盘呈不均匀白色高信号,纤维环和髓核间区别明显,有或没有水平灰色带;III级:椎间盘信号不均,纤维环和髓核区别不明显,椎间盘高度正常或略微下降;IV级:椎间盘信号不均且呈黑色低信号,髓核和纤维环间的区别消失,椎间盘高度下降;V级:椎间盘信号不均且呈黑色低信号,纤维环和髓核间的区别消失且有椎间隙塌陷。(5)小关节退变分级[6]:0级:小关节间隙正常,宽2~4 mm;I级:小关节间隙<2 mm,有轻微骨赘、关节突肥大;II级:小关节间隙狭窄,有明显骨赘、关节突肥大,或有关节面下骨侵蚀;III级:小关节间隙狭窄,有大骨赘、重度关节突肥大、关节面下骨侵蚀,甚至软骨下囊肿。
1.4 统计学分析
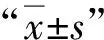
2 结果
稳定组的腰骶角、黄韧带厚度、小关节积液宽度显著低于不稳组,差异均有统计学意义(P<0.05),见表1。稳定组的腰椎间盘退变程度显著低于不稳组,差异有统计学意义(P<0.05),见表2。稳定组的小关节退变程度显著低于不稳组,差异有统计学意义(P<0.05),见表3。Pearson相关性分析显示,腰骶角、黄韧带厚度、小关节积液宽度、腰椎间盘退变分级、小关节退变分级均与退变性腰椎不稳呈正相关(P<0.05),见表4。

表1 两组腰骶角、黄韧带厚度、小关节积液宽度比较

表2 两组腰椎间盘退变分级比较[例(n%)]

表3 两组小关节退变分级比较[例(n%)]

表4 MRI矢状位及轴位参数与退变性腰椎不稳的相关性分析
3 讨论
退变性腰椎不稳的发生发展与腰椎形态、生物力学平衡密切相关,退变早期以动力性不稳为主,症状可在短时间内恢复正常,因而在进行检查时,椎体结构可呈正常表现,或表现为关节软骨纤维化改变、小关节囊轻微松弛[7]。但随着小关节囊松弛、椎间盘及小关节退变等的进展,不稳定节段的位移会逐渐增大,严重者还会出现腰椎滑脱,诱发腰骶部疼痛和间歇性跛行[8]。腰骶角在X线侧位片上一般不超过45°,其值越高,则脊柱的稳定性越差,可引起腰椎前凸加大,腰椎负重力线后移,进一步加重椎间盘、周围韧带、关节突及神经病变[9]。本研究结果显示,稳定组的腰骶角显著低于不稳组,说明通过MRI对腰椎纵轴和骶椎纵轴之间的夹角进行测量,可评估腰椎不稳风险。但需注意,腰骶角在不同个体及性别中有一定差异,在评估腰骶角是否正常时,还需结合患者临床症状体征进行分析。黄韧带参与了椎管后壁的构成,是连接相邻上下位椎弓板的重要组织,由大量的弹性纤维组成,对脊椎的动态及静态稳定均有作用,而长时间的磨损、压迫等可使黄韧带失去弹性,增生变厚,从而影响脊椎的稳定性[10]。因此,不稳组的黄韧带厚度显著高于稳定组。
关节突间关节面创伤性损伤、炎性渗出及滑膜反应等均可引起小关节积液,加重关节负担,影响腰椎屈伸时的稳定性,并造成无菌性炎症[11]。稳定组的小关节积液宽度显著低于不稳组,可见MRI对小关节积液有较好的显示;万青松等[12]研究也表明,有小关节积液患者的腰椎滑脱角显著高于无小关节积液者。同时,小关节积液也提示腰椎退变已较为严重。腰椎间盘退变是导致下腰痛和生物力学失衡的主要因素,常发生于L5-S1,可伴椎间隙变窄及缩小,使腰椎后伸受限,引起臀部放射性神经痛[13]。此外,腰椎间盘退变可直接引起腰椎曲度改变、纤维环破坏,加速炎症因子的释放,使髓核和椎间盘周围神经过敏,并激活磷脂酶A2,促进椎间盘老化及退变,形成恶性循环[14]。不稳组的腰椎间盘退变程度显著高于稳定组,还与腰椎间盘退变引起椎体细微功能障碍、局部血运障碍,致脊椎灵活性和稳定性进一步下降等因素有关。腰椎退变后,椎体后方小关节相互嵌压,促使负荷持续加重,进而出现小关节退变,椎间小关节的引导活动、稳定脊椎的作用减弱,也可引起腰椎不稳,造成小关节劳损和骨性关节炎[15]。
综上所述,腰骶角、黄韧带厚度、小关节积液宽度、腰椎间盘退变分级、小关节退变分级均与退变性腰椎不稳呈正相关。但本文主要研究MRI矢状位及轴位参数,分析方式相对单一,相较于MRI不同位面检查的参数是否更具优势,还有待研究。

