探讨前路ACDF与后路PDDL术对颈椎疾患非典型症状的缓解及可能机制
邱淳烈
(安阳市人民医院骨科,河南安阳 455000)
颈椎病患者常表现为颈肩痛、上肢麻木和精细运动能力减退等症状[1,2];眩晕、头痛、心悸、恶心、腹部不适、耳鸣、视力模糊和记忆力减退,也是颈椎病患者的常见症状[3-4],但并非其典型表现(如疼痛、麻木和精细运动功能减退等),临床常称之为“非典型症状”。前路颈椎间盘切除椎体间融合术(Anterior cervical discectomy and interbody fusion,ACDF)[5]和后路双开门椎板成形术(Posterior double-door laminoplasty,PDDL)[6]均是治疗颈椎病的经典术式,目前,关于ACDF和PDDL的疗效报道较多,相关指标评价也大多集中于典型症状和神经功能障碍的缓解方面,很少有研究探讨颈椎病患者行手术治疗后的非典型症状改善情况。本研究比较了ACDF和PDDL手术对颈椎病患者非典型症状的疗效差异,并分析了这些非典型症状产生的可能机制。
1 资料与方法
1.1 一般资料
纳入2016年8月~2018年8月收治的颈椎病患者93例,所有患者均存在颈肩痛和上肢放射痛、麻木、精细运动能力减退等颈椎病典型症状;同时,伴有至少以下任一项非典型症状:视力模糊、头痛、恶心、心悸、耳鸣、眩晕、记忆力减退和腹部不适等。所有患者的非典型症状均经神经科、眼科和心血管科、耳鼻喉科等专家会诊并排除其他潜在病因。
纳入标准:(1)患者近3个月内至少出现一种非典型症状;(2)接受保守治疗3个月以上未见改善甚至加重;(3)经X线、CT或MRI检查显示有1个或多个节段的颈髓受压;MRI和/或CT证实由退行性椎间盘疾病所致的脊髓型颈椎病或顽固性神经根型颈椎病;(4)经神经科、眼科和心血管科、耳鼻喉科专家会诊后,未发现有神经、心血管或其他器官缺陷;(5)无先天性椎管狭窄;无颈椎手术史。不符合上述纳入标准者,均列入排除范畴。
1.2 外科手术
93例中,颈髓受压1~2个节段的51例患者酌情选择ACDF手术治疗(ACDF组),其中C3-45例,C4-59例,C5-611例,C6-78例,C3-4和C4-54例,C4-5和C5-69例,C5-6和C6-75例;颈髓受压≥3个节段的42例患者则接受了PDDL手术(PDDL组,术前颈椎生理曲度均无明显丢失),其病变范围均为C3~C7之间。
ACDF手术:术前3~5 d均进行气管推移训练和吞咽训练,以提高术中和术后的耐受性。手术采用全身麻醉,患者取仰卧位,经C型臂透视确认拟手术节段后,依次切除突出的椎间盘组织和椎体后缘突出的骨刺与后纵韧带,沿椎体后缘作上下潜行减压。将上、下椎体终板打磨至渗血后,选择合适型号的Cage,撑开椎间隙并置入,以钛板螺钉对融合节段固定。再次经C型臂进行X线透视,确认内植物位置良好,彻底冲洗术野,置引流管,缝合切口,术毕。
PDDL组均予以PDDL手术,患者全麻,俯卧位,将C3-7椎板显露清晰,咬除C3-7棘突后,于两侧小关节内侧缘以超声骨刀磨槽直至椎板内层皮质作为门轴,将C3-7椎板正中全层以超声骨刀切开,向两侧打开椎板。依据其开门程度选择适合宽度的LA椎板夹进行固定(Spineart公司,瑞典):若椎板较厚,则应用开路锥在椎板横断面的松质骨作打孔处理,形成进入通道后,以LA椎板夹打入并夹紧;若椎板较薄,则以LA椎板夹直接夹住,并敲击固定至理想深度。探查确认C2水平的硬膜囊膨隆、无卡压,C型臂透视确认内固定理想后,冲洗术野,置引流管,缝合切口,术毕。
1.3 观察指标
所有患者在手术前、随访2年时,对其非典型症状的严重程度进行评分,评分范围为0~4分,0=无,1=轻度,2=中度,3=重度,4=无法忍受,改善程度=术前评分-术后评分。对两组患者的非典型症状构成比、改善程度进行组间比较。
1.4 统计学分析
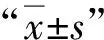
2 结果
所有患者均成功完成前路ACDF和后路PDDL手术,术后共出现并发症14例,包括ACDF组6例(吞咽困难4例,声音嘶哑2例)、PDDL组8例(C5神经根麻痹2例,脑脊液漏2例,轴性症状4例)。上述并发症均经对症处理后好转,或自行缓解。
2.1 两组基线资料和非典型症状构成比
两组患者的性别、年龄等基线资料,以及视力模糊、头痛、恶心、心悸、耳鸣、头晕、记忆力衰退和腹部不适等非典型症状的构成比等数据比较,差异均无统计学意义(P>0.05),见表1。
2.2 两组患者术后的非典型症状改善情况
两组患者术后随访2年,视力模糊、头痛和恶心、心悸等非典型症状均有所改善,其症状积分改善情况见表2,组间差异无统计学意义(P>0.05)。

表1 两组颈椎病患者的基线资料和非典型症状构成比分析
表2 两组颈椎病患者术后的非典型症状评分改善度比较分)
3 讨论
颈椎病既往是中老年人的常见病,近年来,年轻人群颈椎病患者的数量也在逐渐上升[7]。其早期临床表现主要为颈肩痛和上肢麻木、疼痛、手精细运动能力障碍、下肢快速行动困难和反射异常等;晚期还可出现行走不稳、腱反射活跃、相关肌肉萎缩等症状[8-9]。但目前,对于颈椎病患者非典型症状的病理和治疗预后较少有文献涉及。
部分观点认为,颈椎的骨赘和韧带增生等退行性结构可能会压迫周围的血管,从而部分阻断脑部供血,导致头痛和眩晕[10]。也有学者提出,颈椎的鞭击样损伤和不稳定与非典型症状的发生有关[11]。然而,这些研究提供的证据并不充实,尚不足以就颈椎病患者非典型症状的发生机制达成共识。
国内研究指出,接受手术治疗的非典型症状颈椎病患者后纵韧带中含有交感神经纤维,其神经纤维的结构和免疫组织化学特征与心血管和胃肠系统中的神经纤维相似,认为颈椎病患者的心血管和胃肠系统相关非典型症状,如心悸、恶心、腹部不适等,均为后纵韧带交感神经受刺激所致[12,13]。国内的2项研究也发现,颈椎病患者经ACDF手术后,其眩晕和头痛等非典型症状得以明显缓解[14,15]。由此学者们认为,ACDF手术基于破坏了后纵韧带中分布的交感神经纤维,这是改善其非典型症状的重要原因。因此,部分学者也将上述症状称之为“交感症状”,但目前对于交感型颈椎病的学术定义尚有较大争议性,其临床诊治仍不清晰。在本研究中,ACDF组51例患者的头晕、耳鸣、心悸、腹部不适等非典型症状于术后获得明显缓解,与上述2项研究结论一致[14,15]。然而,本研究的PDDL手术42例患者术中并未破坏后纵韧带的完整性,但其术后非典型症状也获得明显缓解,且症状积分改善程度与ACDF组患者相近(P>0.05,表2)。由此可见,PDDL组的非典型症状之所以改善,并非是破坏后纵韧带“交感神经纤维”所致。这两种手术的共同点在于硬脑膜和脊髓减压,笔者推测认为,硬脑膜、脊髓和脊膜受刺激可能是颈椎病患者出现非典型症状的原因所在,或许是黄韧带和颈椎后部结构存在一些触发点所致。
考虑到头痛、恶心、心悸、腹部不适等一些症状可能是由多种原因引起的,本研究所纳入的93例患者均在提请神经科、眼科和心血管科、耳鼻喉科的专家会诊及必要检查后,排除了神经、心血管或其他器官等病因,因此避免了上述混杂性因素所致的干扰。但本研究的数据采集均来源于患者入院时和门诊随访时的问诊,其症状轻重程度属于患者自身描述,存在一定的主观性质。此外,本研究纳入的分组数据偏少,仅51 vs 42例,尚不足以得出权威结论;而本文据此所提出的观点,即“颈椎病患者非典型症状并非源于后纵韧带交感神经纤维所致”,亦有待于解剖学、神经病理学方面的研究进一步论证。

