纤支镜检查联合气囊漏气实验对颈椎前路手术患者拔除气管导管后气道阻塞的风险评估
严洪运
(广东省佛山市中医院,广东 佛山 528000)
颈椎前路手术是一种针对颈椎病患者较为常见的手术治疗方案,其整体手术效果较好。由于患者颈椎周围血管复杂,手术后容易出现相关的并发症状,因此手术后进行气管导管拔除时需要采取有效的方法来降低患者的气道阻塞风险发生率,以提高患者的生存价值[1]。
1 资料和方法
1.1 一般资料
选取佛山市中医院2019年1-12月收治的行颈椎前路手术后需进行气管导管拔除的60例患者,采用等量数字随机方式分为常规组和实验组,每组各30例。常规组女12例,男18例,年龄40~68岁,平均年龄(52.1±6.3)岁。平均体重指数和气管插管直径分别为(22.4±2.4)kg/m2和(7.7±0.7)mm,实施经验性拔管。实验组女性14例,男性16例,年龄40~68岁,平均年龄(52.1±6.0)岁。平均体重指数和气管插管直径分别为(22.4±2.8)kg/m2和(7.1±0.9)mm,实施纤支镜检查联合气囊漏气实验。纳入标准:均符合相关手术指征且在本院接受手术治疗的患者。排除标准:处于哺乳期及妊娠期、或依从性较差的患者,患有认知障碍、精神疾病,存在严重肝肾心等器质性疾病的患者;两组研究对象的资料差异较小,无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 经验性拔管
常规组在气管导管拔除前需要医护人员对患者的呼吸循环功能、神志、吞咽反射、咳嗽反射以及氧合指数≥200等相关指征进行评估,均符合以上指标后方可拔除导管。
1.2.2 纤支镜检查联合气囊漏气实验
实验组在气管导管拔除前由医护人员观察置入纤支镜对患者的呼吸道黏膜、有无红肿以及气管瘘情况,然后将纤支镜经鼻腔及口腔入镜,观察患者鼻腔大小、鼻咽部、口咽部、喉咽部黏膜、舌体和会厌肿胀情况,清除相关部位的分泌物,随后将呼吸机模式调整为容量控制,将导管气囊内的气体抽出后进行短暂封闭,叮嘱患者保持平静呼吸,倾听咽喉部的气流声音,如果声音明显,且漏气量>110 ml,则确认气囊漏气试验阴性,可以给予拔除。如果不符合以上指标,需要在2~6 h后重新进行评估,符合指标后方可拔除导管[2]。
1.3 指标观察
观察记录两组患者采用不同方案后的气管导管拔除成功率、气管插管时间、ICU 住院时间、呼吸机相关性肺炎发生率以及病死率,并给予有效的对比分析。
1.4 统计学方法

2 结果
2.1 两组患者的相关指标对比
实验组患者的气管导管拔除成功率显著高于常规组,呼吸机相关性肺炎发生率以及病死率显著低于常规组,组间差异具有统计学意义(P>0.05),见表1。
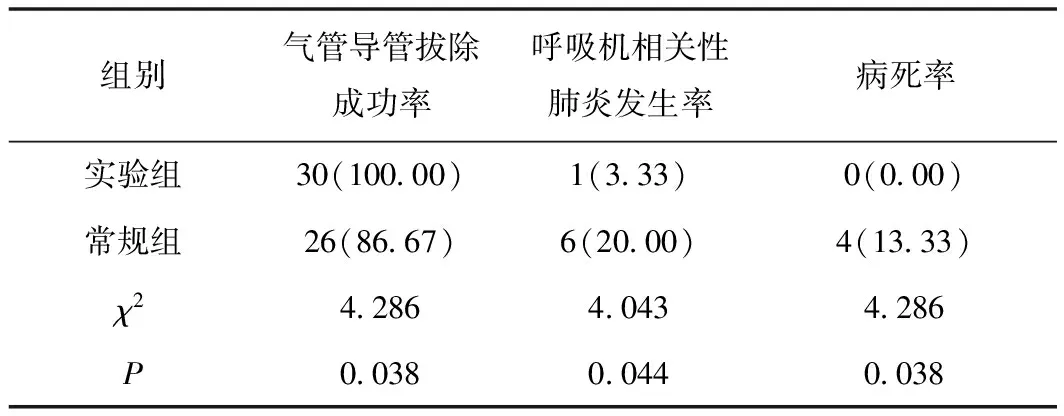
表1 两组患者的相关指标对比 例(%)
2.2 两组患者的相关指标对比
实验组患者的气管插管时间及ICU住院时间显著短于常规组,组间差异具有统计学意义(P>0.05),见表2。

表2 两组患者的相关指标对比
3 讨论
在对颈椎前路手术患者的治疗过程中经常会由于多种因素致使患者咽喉部及椎前软组织出现肿胀,且伴有较多的分泌物,导致患者在术后气管导管拔除过程中出现窒息的风险[3]。患者的术后水肿高峰期为12~72 h,因此医护人员要在患者术后2~3 d内通过保留气管插管来避免窒息风险的发生。如果长时间气管插管,也会给患者造成一定的机械性和化学性损伤,因此要选择恰当的导管拔除时间,从整体上保障气管拔除的安全性和有效性[4]。
传统的气管导管拔除方式为经验性拔管,单纯依靠气囊漏气实验进行经验评估,但是整体效果不明显,不能对患者口鼻咽腔黏膜的肿胀程度、喉咽部分泌物数量及患者自主咳痰能力进行明确评估,会造成一定的气管导管拔除失败,甚至使患者窒息死亡[5]。本次实验研究中,通过对行颈椎前路手术后需要进行气管导管拔除患者采用纤支镜检查联合气囊漏气实验进行气道阻塞风险评估,结果表明,实验组的气管导管拔除成功率显著高于常规组,呼吸机相关性肺炎发生率以及病死率显著低于常规组,患者的气管插管时间及ICU住院时间显著短于常规组,组间差异具有统计学意义(P>0.05)。通过纤支镜检查,有效了解和判断患者的咽喉水肿情况,可准确预测患者的导管拔除时间及时机,从整体上提高颈椎前路手术患者的临床气管导管拔除效果。
对行颈椎前路手术后进行气管导管拔除患者,纤支镜检查联合气囊漏气实验可以有效进行气道阻塞风险评估,提高患者的气管导管拔除成功率,降低患者的死亡率。

