三维超声成像技术在产后早期盆底结构评估中的应用研究
汪德琴,李卫东,赵林辉
(随州市妇幼保健院超声诊断科 湖北 随州 441300)
女性盆底功能障碍(PFD)指的是盆底支持组织损伤、缺陷与功能障碍引起的疾病。资料显示,成年女性PFD发生率为20%~40%[1]。妊娠与分娩为PFD重要危险因素,而肛提肌裂孔为女性盆底薄弱区域,好发PFD。肛提肌收缩能力在盆底结构正常功能的保持中发挥着重要作用,因此其损伤为PFD主要病因,而对肛提肌功能变化进行评估,已成为临床研究PFD致病机制的重点。目前临床主要采用MRI诊断产后早期盆底结构,尽管该诊断方法对比分辨能力较强,但无法实时动态观察患者盆底结构,并且耗时多;B超检查具有易操作、简便经济等优点,并且随着超声诊断技术的逐渐发展,实时三维超声成像在临床中应运而生,这种诊断技术能将盆底解剖结构真实、动态、实时地显示出,还可重建盆底三维图像,从而为医师诊断疾病提供直观可靠的信息[2]。现将本院2019年7月—2020年4月100例初产妇纳为研究样本,探讨三维超声成像技术的应用价值,现报告如下。
1 资料与方法
1.1 一般资料
选取2019年7月—2020年4月100例于本院分娩的初产妇进行研究。纳入标准:足月单胎初产妇;无严重妊娠并发症与合并症者;产妇、家属对研究知情;研究经医院伦理委员会批准。排除标准:伴有阴道急性炎症、内分泌异常者;有精神疾病史者;合并重要器官功能障碍、盆腔生殖器肿瘤者。根据分娩方式不同分成两组,Ⅰ组为阴道分娩初产妇,年龄23~33岁,平均(25.15±4.15)岁;孕周38~40周,平均(39.48±1.30)周。Ⅱ组为剖宫产初产妇,年龄24~32岁,平均(25.68±4.09)岁;孕周39~40周,平均(39.79±1.63)周。经对比两组一般资料比较,无典型差异性(P>0.05),可比较。
1.2 方法
所有初产妇均行三维超声成像技术检查,选择美国VOLUSONE8彩色多普勒超声诊断仪,并配置三维容积探头,频率设置为3~9 MHz,最大扫描角度为120°;二维探头频率设定为2~5 MHz,扫描角度为90°。于产后6~8周经会阴行三维超声成像技术:嘱患者检查前禁饮,排尿后约10 min接受检查,指导患者保持截石仰卧位,将耦合剂涂抹于探头表面,并套上消毒避孕套,将探头放置在阴道口和会阴尿道交接处。先行二维成像检查,对子宫部位形态进行探查,于矢状切面显示耻骨联合、尿道、膀胱颈和膀胱;其后将三维模式开启,于患者会阴部放置三维容积探头,清晰显示出盆底正中矢状切面后,及时将图像采集系统启动,对平静和压力状态下图像特征进行观察,将二维图像正中矢状面时,初产妇耻骨联合后下缘水平线视为观察参照基线,迅速采集图像,开展三维重建。对肛提肌裂孔面积、膀胱颈移动度进行测量。膀胱颈移动度:静息与Valsalva状态下膀胱颈和基线间距离差值。超声诊断盆底组织异常标准[3]:(1)阴道前壁脱垂:尿道或膀胱后壁突入阴道,最低点达耻骨联合下缘;(2)膀胱颈移动度增加:Valsalva动作时,膀胱颈低于或达到耻骨下缘水平;(3)直肠膨出:直肠前壁局部膨出,高度超过0.5 cm;(4)子宫脱垂:子宫颈距离耻骨下缘水平低于3.0 cm。
1.3 观察指标
(1)观察分析两组超声诊断表现;(2)比较两组肛提肌裂孔;(3)比较两组膀胱颈移动度;(4)比较两组耻骨直肠肌厚度。
1.4 统计学方法
2 结果
2.1 两组超声诊断表现分析
超声图像中,肛提肌裂孔呈菱形横断面,耻骨联合及耻骨直肠肌内侧缘组成该横断面;其中耻骨联合部位为盆膈裂孔中部,于最前方和两侧耻骨支构成“八”字形强回声;图像中耻骨直肠肌呈“V”或“U”字形,表现为束状,合并高回声,且存在连续性肌纤维回声,前方和耻骨两个侧内面紧密相连,后方包绕直肠;尿道、阴道及直肠为盆隔裂孔内从前到后的重要器官;阴道与尿道之间存在尿道阴道隔;阴道前后壁紧凑相连,表现为“H”形;另外,阴道后壁及直肠间存在阴道直肠隔。
2.2 两组肛提肌裂孔分析
两组静息及Valsalva状态下肛提肌裂孔对比,差异有统计学意义(P<0.05),见表1。
表1 两组肛提肌裂孔比较()

表1 两组肛提肌裂孔比较()
组别 例数 前后径/cm 左右径/cm静息 Valsalva 静息 ValsalvaⅠ组 50 4.40±1.13 5.53±1.24 4.44±1.254.79±1.11Ⅱ组 50 3.92±1.10 4.95±1.52 3.74±1.30 4.20±1.28 t 2.152 2.091 5.745 2.462 P 0.034 0.039 0.007 0.016组别 例数 面积/cm2静息 ValsalvaⅠ组 50 18.14±2.75 24.01±5.88Ⅱ组 50 14.25±2.27 20.22±4.77 t 7.714 3.540 P 0.000 0.001
2.3 两组膀胱颈移动度分析
Ⅰ组膀胱颈移动度为(0.44±0.17)cm,Ⅱ组为(0.30±0.14)cm。两组膀胱颈移动度比较,差异有统计学意义(t=4.495,P=0.000)。
2.4 两组耻骨直肠肌厚度分析
Ⅰ组耻骨直肠肌厚度低于Ⅱ组,差异有统计学意义(P<0.05),见表2。
表2 两组耻骨直肠肌厚度对比(,cm)
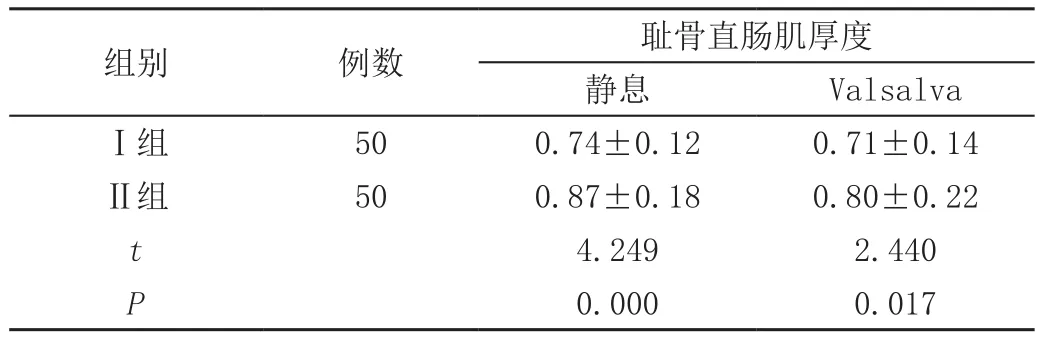
表2 两组耻骨直肠肌厚度对比(,cm)
组别 例数 耻骨直肠肌厚度静息 ValsalvaⅠ组 50 0.74±0.12 0.71±0.14Ⅱ组 50 0.87±0.18 0.80±0.22 t 4.249 2.440 P 0.000 0.017
3 讨论
段丽等[4]研究指出,盆底解剖结构和功能关系密切,有直肠、子宫、膀胱等,上述结构任意一处受损,都有可能造成盆底功能失调。妊娠期女性体内激素变化,外加子宫增大、胎儿对其盆底结构的持续压迫,会降低盆底肌肉张力,导致盆底与韧带松弛;而分娩时女性盆底肌肉、神经会再次遭受胎儿机械性压迫,从而引起盆底肌肉纤维损坏、会阴裂伤等,使盆底结构承受力增加,最终引起盆底功能结构失调。有学者研究发现,肛提肌受损是导致PFD的关键原因,可使肛提肌裂孔受到影响[5]。由此可见,肛提肌裂孔大小与盆底器官脱垂存在紧密的联系。临床研究发现,体格检查用于PFD诊断中可靠性低,而CT检查存在放射性,不易为产妇接受。二维超声能对盆底肌肉进行检查,从而获取盆底受损程度的信息,但这种检查方式对盆底探查时,仅能获取矢状面、冠状面图像,无法取得完整肛提肌裂孔图像。MRI对比分辨能力较强,但无法动态观察盆底结构。经会阴实时三维超声能多平面动态成像,自动获取容积数据,并且能将盆底肌肉、肛提肌裂孔、尿道及膀胱等情况清晰地显示出来;另外,该诊断方法还能重建盆底三维图像,与MRI检查具有高度一致性,能够作为女性盆底结构功能评估的有效方法。
本研究结果显示,Ⅱ组静息与Valsalva状态下肛提肌裂孔的面积、前后及左右径均低于Ⅰ组,并且静息状态低于Valsalva状态,说明分娩会在一定程度上影响到肛提肌裂孔,而采用会阴三维超声能对肛提肌裂孔大小、形态进行观察,从而显示出妊娠、分娩对肛提肌的破坏程度;另外,该研究结果也说明了阴道分娩对肛提肌裂孔的破坏性更大。原因可能是胎儿娩出时经过产道,会更明显的损伤肛提肌,在Valsalva状态下损伤更明显。另外,本次研究结果也显示,Ⅱ组膀胱颈移动度低于Ⅰ组,表明阴道分娩与剖宫产都会影响膀胱颈周围组织的支持作用,前者的影响更显著。由此分析得出:不管初产妇接受哪种分娩方式,都会在一定程度上损伤盆底结构,从而影响盆底功能。本次结果还显示,Ⅰ组耻骨直肠肌厚度低于Ⅱ组,且静息状态高于Valsalva状态,表明妊娠也会使盆底肌肉受损,而产后PFD的发展与耻骨直肠肌厚度存在相关性。经本次研究发现,三维超声成像技术能由任意角度对膀胱颈、子宫颈、尿道、盆底支持结构等进行观察,可避免受到腹壁脂肪、骨骼、肠道内容物等因素的影响,诊断作用高。
综上所述,三维超声成像技术运用于产后早期盆底结构评估过程中可行性高,能获取盆底功能及解剖学信息,在PFD辅助诊断中具有良好应用前景,适合临床推广。

