体质量指数与老年阻塞性睡眠呼吸暂停低通气综合征严重程度的相关性
赵力博,徐伟豪,范利,钱小顺,高莹卉,徐虎,孔晓晅,车贺宾,王亚斌,陈开兵,刘霖*
(解放军总医院:1研究生院一队,2第二医学中心心血管内科,3国家老年疾病临床医学研究中心,5第二医学中心呼吸与危重症医学科,7医学创新研究部大数据中心,北京 100853;4海南省军区海口离职干部休养所,海口 570100;6北京大学国际医院睡眠中心,北京 102206;8甘肃中医药大学附属医院睡眠障碍科,兰州 730000)
近年来,阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome,OSAHS)的发病率明显升高,这可能与生活水平提高导致肥胖人群越来越多、睡眠医学的发展和普及伴随OSAHS诊断增加有关。肥胖和OSAHS均可通过一系列病理生理机制促进血管损伤,如神经激素通路上调、内皮功能障碍和炎症反应等[1],导致人群高血压及心血管疾病风险增加。国外流行病学研究发现,肥胖人群OSAHS患病率显著增加[2],有研究提示男性OSAHS患病率随着体质量指数(body mass index,BMI)增大而升高,如25.0≤BMI<30.0 kg/m2,其OSAHS患病率为18.3%;30≤BMI<40.0 kg/m2,患病率为44.6%;当BMI≥40 kg/m2时,患病率为79.5%[3]。查阅文献发现,既往国内外学者在对BMI与OSAHS严重程度的相关性研究上,多为小样本量,以中青年人群为主。基于上述背景,本研究以老年OSAHS患者为研究对象,探究BMI与OSAHS严重程度的相关性。
1 对象与方法
1.1 研究对象
回顾性分析2015年1月至2017年10月,解放军总医院、北京大学国际医院和甘肃中医药大学附属医院睡眠中心经多导睡眠监测(polysomnography,PSG)确诊为OSAHS的609例老年患者的病例资料。纳入标准:年龄≥60岁;经PSG诊断为OSAHS。排除标准:年龄<60岁;单纯鼾症;未行PSG监测;BMI<18.5 kg/m2;颌面部畸形或肺部疾病致白天静息状态下血氧饱和度(oxygen saturation, SaO2)<90%。本研究已通过医院医学伦理委员会伦理审核(伦审第S2019-352-01号)。
1.2 分组及诊断标准
(1)分组标准:根据《中华人民共和国卫生行业标准成人体重判定》[4],将患者分为正常组(18.5 kg/m2≤BMI<24.0 kg/m2)、超重组(24.0 kg/m2≤BMI<28.0 kg/m2)和肥胖组(BMI≥28.0 kg/m2)。BMI=体质量(kg)/身高(m2)。(2)OSAHS诊断标准[5]:临床有典型的夜间睡眠打鼾伴呼吸暂停、日间嗜睡、Epworth嗜睡评分(Epworth sleepiness scale, ESS)≥9分等症状,查体可见上气道任何部位的狭窄及阻塞,呼吸暂停低通气指数(apnea hypopnea index, AHI)≥5次/h。对于日间嗜睡不明显(ESS评分<9分)者,AHI≥10次/h或AHI≥5次/h且存在认知功能障碍、冠心病、脑血管疾病、糖尿病和失眠等1项或1项以上合并症者也可确诊。OSAHS严重程度根据AHI大小分为轻、中、重度,5次/h≤AHI<15次/h为轻度,15次/h≤AHI<30次/h为中度,≥30次/h为重度[6]。(3)高血压诊断标准[7]:在未使用降压药物的情况下,非同日3次测量诊室血压,收缩压(systolic blood pressure, SBP)≥140 mmHg(1 mmHg=0.133 kPa)和(或)舒张压(diastolic blood pressure, DBP)≥90 mmHg;24 h动态血压均值≥130/80 mmHg;既往明确的高血压病史和服用抗高血压药物治疗史。
1.3 观察指标
收集患者性别、年龄、合并疾病、个人史、降压药物使用情况、BMI和血压等资料。进行多导睡眠监测并记录,采用美国飞利浦公司生产的Alice PDX分析系统进行夜间连续监测。监测项目包括脑电图、眼动电图、鼻口气流、胸腹运动、血氧饱和度、心电图、腿动及体位,患者均完成整夜的睡眠监测。所有研究对象监测前禁饮茶和咖啡等饮料,避免使用镇静催眠药物。记录AHI、最低血氧饱和度(lowest oxygen saturation, LSaO2)、平均血氧饱和度(mean oxygen saturation, MSaO2)、最长暂停时间、SaO2<90%的时间占总监测时间比例(T90)[8]等指标。
1.4 统计学处理

2 结 果
2.1 3组患者临床特征及睡眠呼吸监测指标比较
共入选609例研究对象,其中男性395例(64.9%),年龄60~93岁,中位年龄67(64,73)岁。体重正常患者154例(正常组),超重患者228例(超重组),肥胖患者227例(肥胖组)。重度OSAHS患者276例(45.3%)。3组患者年龄、高脂血症、高血压病、糖尿病及重度OSAHS的分布比较,差异均有统计学意义(均P<0.05);其中BMI越大,研究对象患高血压、糖尿病和重度OSAHS的比例越高。3组患者AHI、SaO2<90%的时间、氧减指数(oxygen desaturation index, ODI)、平均暂停时间、LSaO2、MSaO2和T90水平比较,差异均有统计学意义(P<0.05)。其中,患者BMI越大,AHI、ODI、SaO2<90%的时间和T90值越大。3组组间两两比较,年龄比较,正常组高于超重组和肥胖组(P<0.05),余组间无明显差异;最长暂停时间比较,肥胖组大于正常组(P<0.05),余组间无明显差异;LSaO2、MSaO2比较,肥胖组小于正常组和超重组(P<0.05),余组间无明显差异;ODI比较,肥胖组大于正常组和超重组(P<0.05),余组间无明显差异;AHI、SaO2<90%的时间和T90指标比较,肥胖组高于超重组,超重组高于正常组(均P<0.05)。详见表1。

表1 3组患者临床特征及睡眠呼吸监测指标比较
2.2 BMI与睡眠呼吸监测指标的相关性分析
Spearman相关性分析显示老年OSAHS患者的BMI水平与AHI、最长暂停时间、ODI、T90、SpO2<90%的时间呈正相关(r=0.294、0.113、0.313、0.413、0.411,均P<0.05);BMI与平均氧饱和度、最低氧饱和度呈负相关(r=-0.173、-0.229,均P<0.05)。亚组分析显示,在非高血压人群中,BMI与AHI、ODI的相关性均较在高血压人群中的相关性更强;高血压人群中BMI与LSaO2、T90之间的相关性高于非高血压人群(表2)。
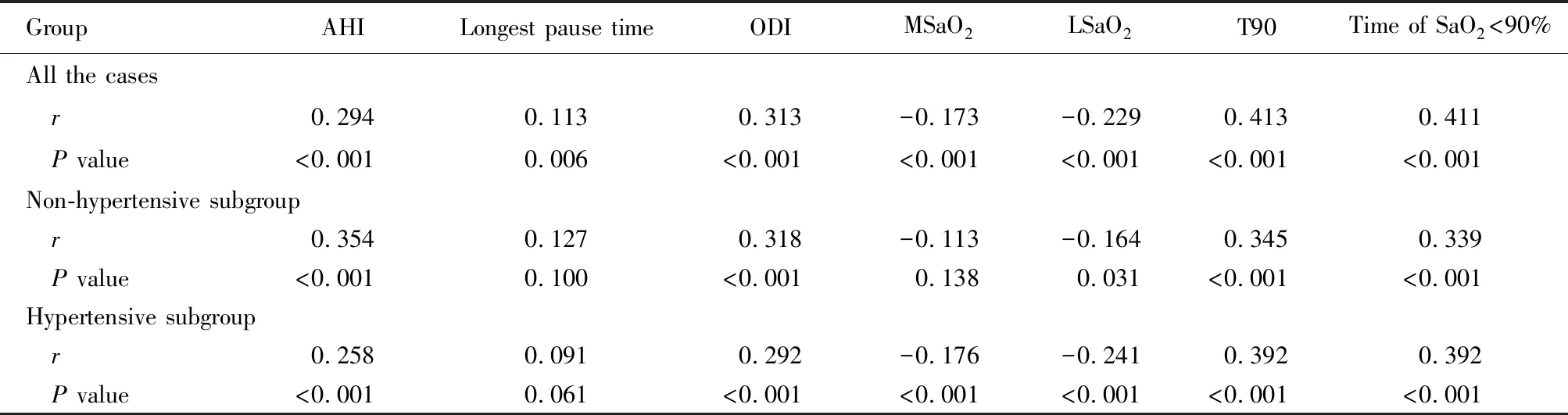
表2 BMI与睡眠呼吸监测指标的相关性分析
2.3 肥胖程度与重度OSAHS的logistic回归分析
将患重度OSAHS作为因变量,将体质量分组作为自变量行多因素logistic回归分析,结果显示,超重组罹患重度OSAHS的风险是正常体重组的1.690倍,肥胖组罹患重度OSAHS的风险更高。亚组分析显示,非高血压人群中,超重和肥胖患者罹患重度OSAHS的OR值均大于高血压人群中对应的OR值(表3)。
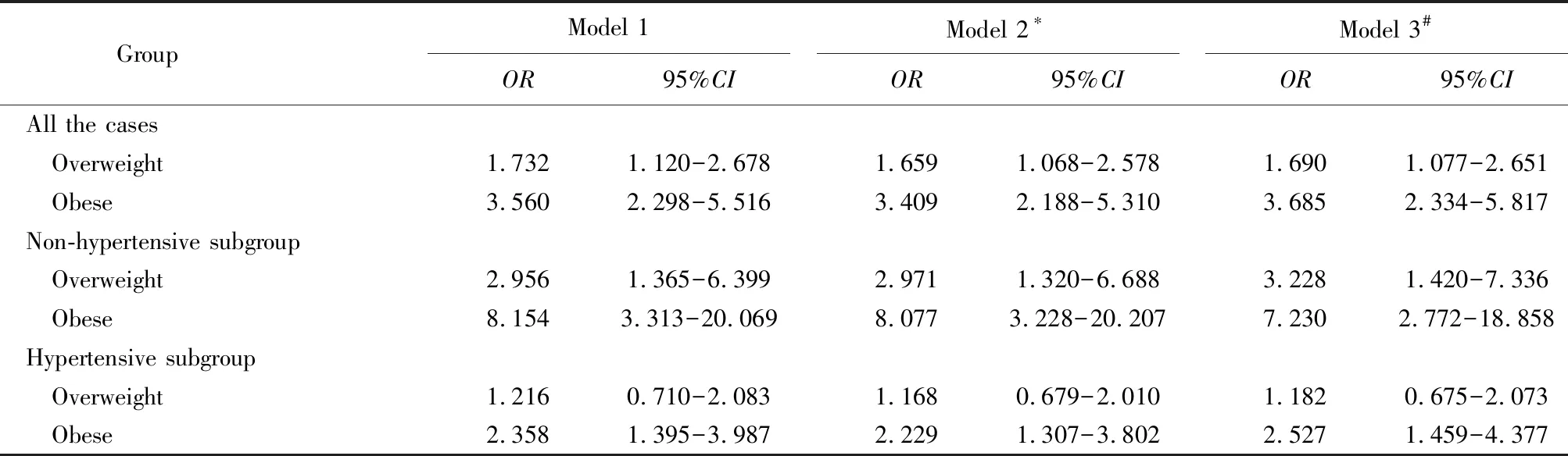
表3 肥胖程度与重度OSAHS的logistic回归分析
3 讨 论
OSAHS是一种常见疾病,其特征为睡眠期间多次出现上呼吸道部分或完全阻塞,导致反复发作的低通气或呼吸暂停。以往研究显示肥胖与OSAHS关系密切[9]。本研究结果显示,随着BMI水平增加,老年OSAHS患者的AHI、ODI、最长暂停时间、SpO2<90%的时间和T90均增加,而LSaO2和MSaO2均降低,提示老年患者的BMI水平越高,其OSAHS病情越严重;且肥胖组中患重度OSAHS的比例也最高。
本研究结果与既往国外研究结果一致。Morris等[10]对211例平均年龄为47.5岁的研究对象进行分析后得出,BMI与呼吸紊乱指数明显相关(r=0.40)。Carmelli等[11]对281例男性研究对象进行30年随访,结果显示BMI的增加与ODI的升高密切相关(r=0.13)。国内相关研究[12,13]发现随着BMI的增加,患者的呼吸事件发生率增加,且存在更长时间的夜间低氧,提示肥胖程度越高,OSAHS越严重。
分析这一现象的可能原因,从解剖学上看,气道与下颌骨骨围内的软组织共享空间,骨围的大小和软组织的数量之间的平衡可决定气道空间和压力[14],骨围内软组织体积的增加或骨围的减少将限制气道的空间,从而导致气道变窄和压力增加。生理上,肥胖患者清醒时能够通过增加上呼吸道肌肉兴奋性来代偿气道受压的影响,维持气道的通畅,而睡眠期间通气的刺激反应减弱就可能发生短暂性高碳酸血症[9],加之上呼吸道肌肉松弛且收缩不同步可导致气道多次阻塞[15]。病理上,OSAHS患者的颅面异常包括舌骨位置低和咽外侧壁体积扩大等,因有下颌骨硬性范围限制,如果局部脂肪沉积占据空间会加重气道狭窄。Isono[14]发现,患者BMI越大其咽侧壁和后舌的脂肪堆积越多,AHI越高。肥胖可影响肺活量,腹部脂肪增加使气道在平卧时因纵向牵拉作用变得更窄,肥胖者呼吸运动做功的增加导致呼吸肌的相对无力,加大了睡眠中通气不足,产生的持续性高碳酸血症可抑制呼吸中枢兴奋性和通气反应[16]。
本研究亚组分析提示高血压人群和非高血压人群中,BMI与OSAHS严重程度的相关性均存在,但在非高血压人群中二者的相关性更强,提示BMI、高血压和OSAHS三者之间存在相互影响。肥胖是高血压和OSAHS的危险因素,而高血压和OSAHS之间又互为危险因素[17],此三者间的相互作用关系复杂,当前尚不能很好地揭示其中具体作用机制,未来仍需进一步研究探索。其可能的相关影响,OSAHS所致慢性间歇性缺氧和氧化应激可引起细胞因子反应活跃,促使白细胞介素-6、肿瘤坏死因子-α和C反应蛋白水平升高,刺激脂肪细胞扩增[18]。另一可能因素是瘦素,其是脂肪组织产生的一种可以影响饱腹感的肽,睡眠破碎会导致饥饿信号增加[19],通过瘦素而促进食欲的增加,摄入过多的高热量食物。已有研究证明瘦素可增加呼吸中枢兴奋性,而肥胖人群存在瘦素抵抗则可能抑制呼吸中枢,加重低通气情况[20]。本研究结果间接提示,减重可能有助于减轻OSAHS患者病情的严重程度。在AHEAD睡眠研究中[21],264例肥胖的OSAHS患者通过调节饮食和锻炼来减轻体质量,1年后患者体质量平均降低10.2 kg,而AHI减少了9.7次/h。Kline等[22]对59位OSAHS患者的观察研究发现,体质量减轻>5%的患者其AHI下降幅度(2.1±0.9)次/h较减重<5%的患者更明显。肥胖是OSAHS和高血压的危险因素,同时也是容易控制的因素。针对减重与OSAHS严重程度的关系等问题,未来可进行更深入的队列研究和干预性研究。
综上,BMI越大,老年OSAHS严重程度越重。非高血压人群中BMI和老年OSAHS的严重程度相关性更强。本研究存在一定局限性:(1)横断面研究尚不能得出BMI和OSAHS严重程度的因果关系,未来还需队列研究进一步深入研究;(2)回顾性研究只收集了BMI数据,初步分析了BMI与OSAHS严重程度的关系,未来还可进一步收集腰围、颈围数据,对部分患者行磁共振检查明确躯干脂肪分布情况,以求进一步探究向心性、非向心性肥胖与OSAHS的关系。

