3 种降糖药物影响T2DM患者种植体边缘骨吸收的研究
施少杰 丁锋 王蕾 张思佳 刘向东 王星星 赵国强 赵文爽 宋应亮
2型糖尿病(T2DM)患病群体数量庞大,且发病率逐年上升[1]。由于T2DM与牙周病变和牙槽骨丧失相关[2],其中牙列缺损患者众多,对种植修复有较大需求。但血糖异常的T2DM患者种植治疗效果较差,尤其在早期骨结合时期[3],这可能与异常糖代谢环境对骨组织的影响有关。良好的血糖控制能够间接改善骨组织条件和种植体周围的软硬组织健康水平[4]。研究表明,血糖水平控制良好的患者,种植成功率可以接近正常水平,但早期骨结合仍不理想[5]。
随着降糖药物研究的深入,对其直接骨代谢作用的阐述越来越多,二甲双胍、胰岛素等经典降糖药物对骨都有一定的保护效应[6]。有研究还证明在T2DM患者种植体周围应用胰岛素可以改善骨结合[7],表明其骨代谢效应可以作为干预种植体骨结合的基础。此外,胰高血糖素肽-1(GLP-1)类药物有积极的骨靶点效应[8],具有促进种植体骨结合的潜力,可以与二甲双胍和胰岛素一起作为本研究的目标药物。
目前缺乏降糖药物干预种植体周围骨组织的临床证据,本研究选择血糖受控的患者,比较各降糖药物组的种植体边缘骨吸收。目的在于探究降糖药物对种植体周围骨组织作用的差异,进一步来阐明T2DM患者种植治疗期间的最佳药物管理。
1 资料与方法
1.1 研究对象
本研究于第四军医大学口腔医院种植科完成。纳入2010~2019 年所有T2DM患者种植病历,采集信息,术前确诊T2DM,且使用常规降糖药物控制血糖。研究项目已通过单位伦理委员会审批。
纳入标准:(1)术前缺牙时间大于3个月; (2)确诊T2DM; (3)术前血糖控制稳定2 年以上(糖化血红蛋白(HbA1c%)≤8.0%)[9]; (4)控制血糖方式为二甲双胍、胰岛素或GLP-1类药物之一; (5)未使用骨增量手段。
排除标准:(1)骨质疏松或长期使用糖皮质激素、双膦酸盐; (2)血糖控制不良(HbA1c>8.0%)或具有严重的糖尿病并发症; (3)吸烟、嚼槟榔等不良习惯;(4)影像资料不完整。
1.2 分组和治疗过程
研究分组包括:二甲双胍(组1)、胰岛素(组2)和GLP-1类药物(组3)。患者接受一期种植手术,植入种植体。 6 个月后,患者复诊行影像学检查,评估完成早期骨结合后进行二期种植手术,更换高愈合帽,行软组织成形术,开展后续修复体制作。
1.3 边缘骨吸收测量方法
收集患者种植一期手术后至二期术前6 个月内的影像资料。选择种植体根尖至种植体近远中与牙槽嵴冠方接触点的垂直距离作为边缘骨高度,由于此距离较长,可减小测量误差[10]。具体测量方法示意见图1,在种植体根部顶点设立与种植体长轴垂直的基线,定位牙槽嵴与种植体近远中的冠方接触点,测量接触点至基线的距离即近(远)中骨高度值。 以种植体实际长度作为测量误差的校正标准。计算术后即刻至6 个月后的边缘骨吸收。为保证盲法原则,影像学数据测量由不参与病历分组的另一名研究者进行,数据测量3 遍取平均值。
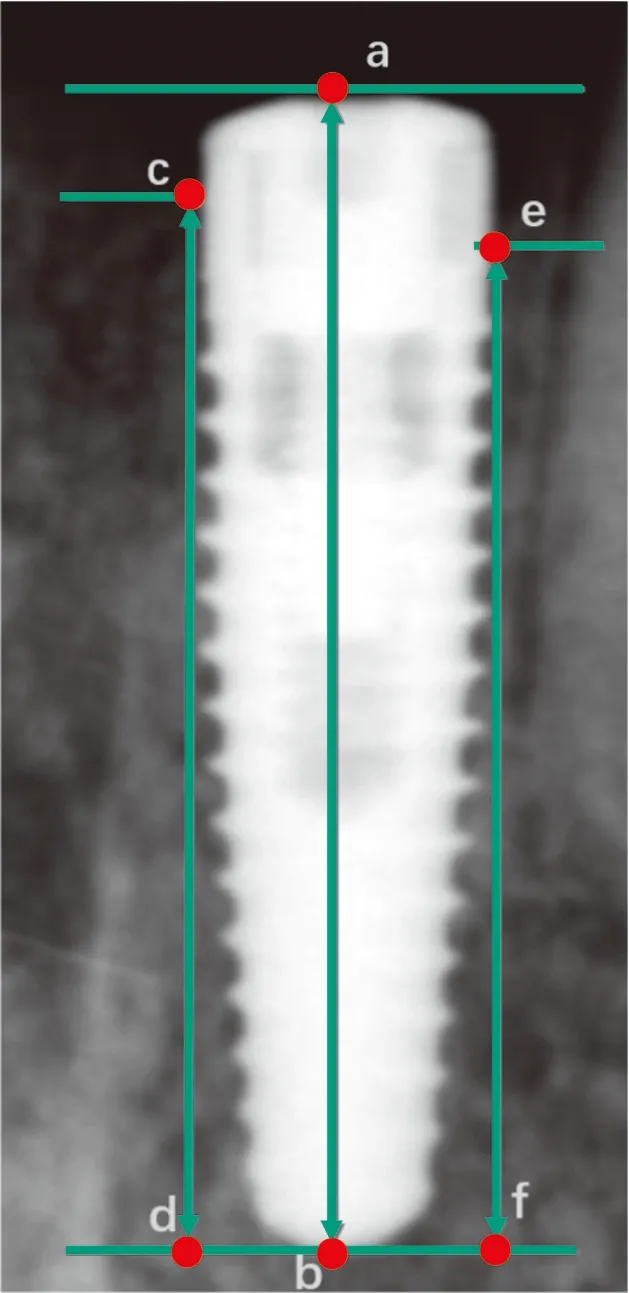
ab: 种植体长度; b: 种植体根尖端点; c,e: 种植体近远中与牙槽嵴最冠方的接触点; cd,ef: 种植体近远中边缘骨高度
1.4 统计学处理

2 结 果
2.1 一般资料
纳入患者206 人,种植体381 枚,基本信息见表1。 用χ2检验或方差分析比较各组的年龄、性别、术前HbA1c%及种植体相关指标,各组的种植体表面处理存在差异(P<0.05),其它指标没有显著差异(P>0.05)。
2.2 各组边缘骨吸收比较
各组种植体边缘骨吸收如表2。结果显示,组3的种植体近中边缘骨吸收小于组1和组2(P<0.05),组2的远中边缘骨吸收小于组1(P<0.05)。相似的是,组1和组2的近中边缘骨吸收百分比大于组3(P<0.05);组2和组3的远中边缘骨吸收百分比小于组1(P<0.05)。
2.3 回归分析控制表面处理因素的影响
由于各组的种植体表面处理存在统计学差异(P<0.05),在对组间的边缘骨吸收进行方差分析比较后,采用回归分析调整表面处理对目标效应的影响(表3),组1和组2的近中边缘骨吸收大于组3(P<0.05),组1的远中边缘骨吸收大于组2(P<0.05)。
3 讨 论
研究立意于降糖药物的直接骨代谢效应,结果显示,在血糖受控的情况下,各组的边缘骨吸收不完全相同,二甲双胍组的远中边缘骨吸收大于胰岛素,GLP-1类药物的近中边缘骨吸收最小,提示了药物对种植体周围骨组织的作用存在差异。
现阶段降糖药物骨代谢效应研究对种植体周围骨的关注较少。一些系统研究的观点与本研究一致:Cheng等[11]提出,GLP-1受体激动剂和其它降糖药物相比可显著降低骨折风险。Hegazy等[12]认为二甲双胍不能明显降低骨折风险,而GLP-1类药物西格列汀对骨代谢更有积极作用。这些与本研究中GLP-1类药物对骨组织的保护作用一致。另外,Raj等[13]比较了胰岛素和二甲双胍的骨代谢效应后发现,相比于二甲双胍,胰岛素可以显著地保护骨组织。还有研究者也认为胰岛素比二甲双胍更能改善T2DM患者骨密度及血清骨代谢指标[14]。这些研究中降糖药物间的骨代谢效应差异与本研究中二者的远中边缘骨吸收差异一致。还有部分研究提出不同看法。Losada等[15]和Hidayat等[16]提出,与胰岛素相比,二甲双胍对骨代谢有更好的保护作用。这种争议的机制尚不清楚,可能与观察人群的基础疾病和血糖状态有关。使用胰岛素的糖尿病人群病情往往较严重,并发症引起的跌倒性骨折较多,而使用二甲双胍等口服药的患者由于合并症较少,骨折发生率较低[17]。本研究为了减少疾病基础的干扰,筛除了有严重并发症的T2DM患者。
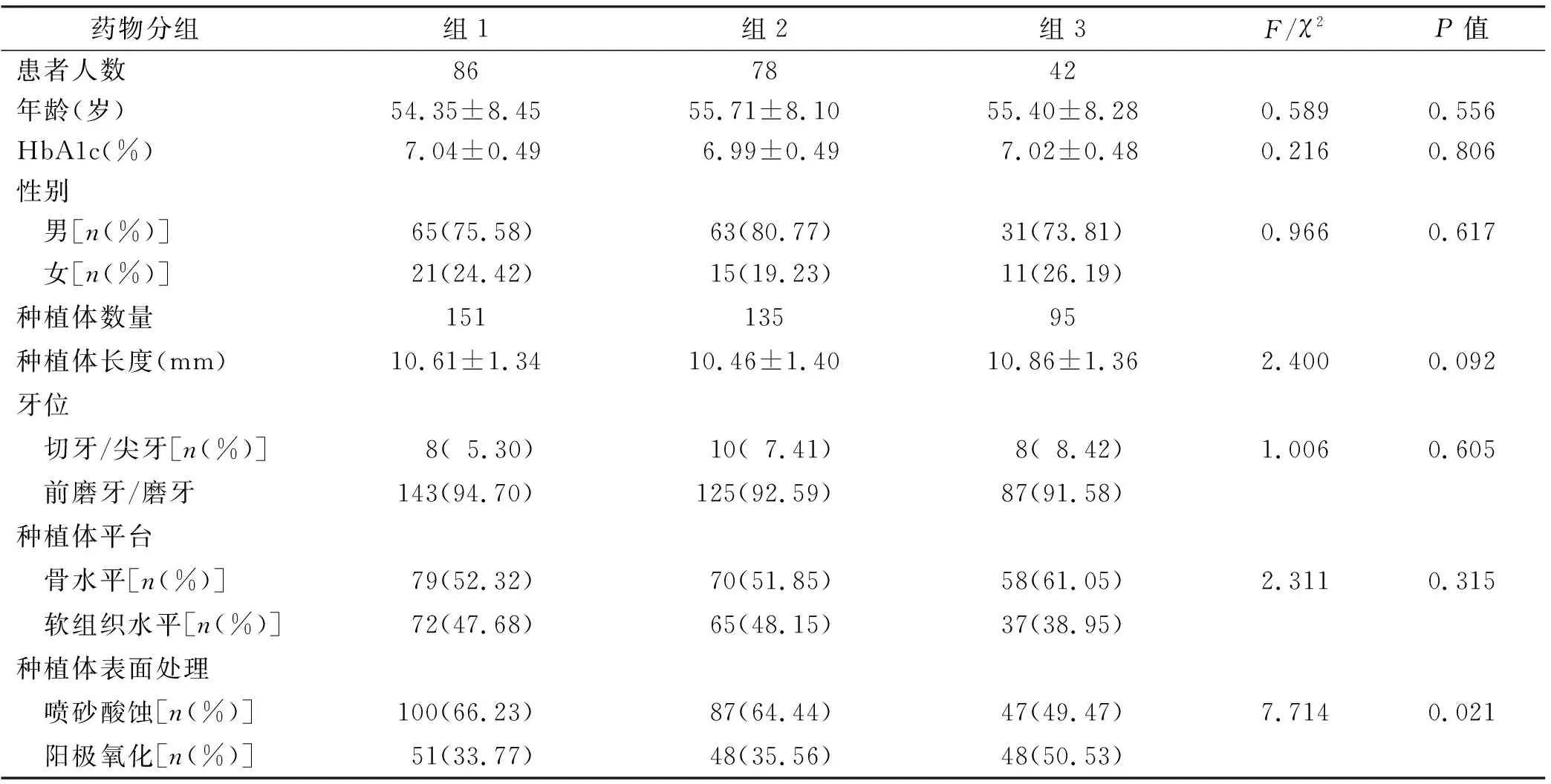
表1 患者及种植体基本信息

表2 各组种植体边缘骨吸收 [mm(%)]
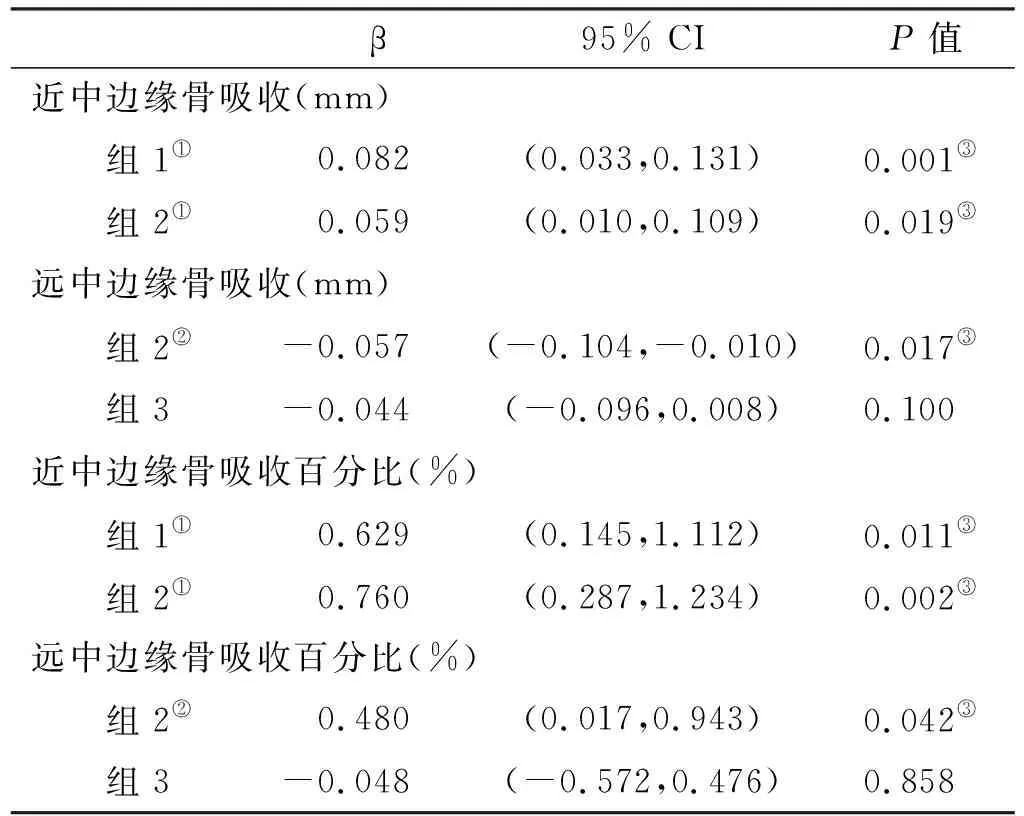
表3 回归分析控制表面处理后的边缘骨吸收比较
研究所选二甲双胍、胰岛素和GLP-1类药物都是降糖药物,对骨的积极作用机制被大量研究证实。二甲双胍可以促进成骨细胞分化,抑制破骨细胞形成[18]。本研究中二甲双胍组的边缘骨吸收最大,可能是因为二甲双胍降低了骨转换因子水平[19],骨组织微损伤积累,导致其积极骨代谢效应不显著。胰岛素可以直接保护糖尿病骨质,还可以通过影响甲状旁腺激素、IGF-1等作用于骨组织[20]。此外,局部或全身使用胰岛素后种植体骨结合都能得到提高[21-22]。研究中胰岛素组的种植体边缘骨吸收较小,与这些机制相符。GLP-1类药物的降糖疗效与经典降糖药物相当,同时具有降糖以外的骨代谢作用[23]。GLP-1受体分布广泛,且随血糖浓度升高而增加[8],该药物可能在高糖环境中具备优势。内源性GLP-1可以抑制硬化素水平并增强Wnt信号利于成骨[23],GLP-1受体激动剂exendin-4还可以促进BMSCs的成骨分化并抑制成脂肪分化[24]。本研究也提示GLP-1类药物有更少的边缘骨吸收,可以更好地保护种植体周围骨组织。
目前降糖药物骨靶点研究的争议主要是血糖的间接作用[25]。本研究纳入患者要求各组血糖控制稳定,消除血糖对骨靶点效应的影响。提示接受种植手术的T2DM患者可以在血糖平稳的前提下选择积极骨代谢的降糖药物。但要注意不能违背T2DM治疗原则,仍然要以控制血糖为首要目的,本研究结果对无特殊降糖药物要求的患者更有价值。另一方面降糖药物的全身骨代谢研究较多,但研究指标都有一定局限性。其中骨折风险受糖尿病并发症及药物不良反应等因素影响,不能准确体现骨质变化[26]。T2DM患者的骨质密度可能会偏高,灵敏度有限[27]。本研究采用的边缘骨吸收是评价种植体周围骨组织状态的重要放射指标[28],可以反映药物对骨组织的作用。此外有研究显示糖尿病患者的种植失败主要发生在骨结合早期[29]。本研究选择一期术后至二期术前来研究骨结合早期边缘骨吸收的变化,可以与降糖药物的全身骨代谢效应形成参照,这也是本研究的临床意义之一。但是考虑到目前降糖药物对种植体骨结合的作用多停留在临床前研究[30],尚无较多可参照的临床研究,本研究后续还会针对糖尿病种植人群进一步深入研究。
4 结 论
综上所述,研究结果显示在血糖受控的前提下各组种植体边缘骨吸收不完全相同,提示降糖药物存在降血糖以外的骨代谢效应,且存在药物间差异。即使在血糖控制良好的情况下,糖尿病也会影响患者种植体早期骨结合,导致较大的边缘骨吸收[31]。骨结合早期使用GLP-1类药物和胰岛素具有比二甲双胍更少的边缘骨吸收,GLP-1类药物比胰岛素有更少的边缘骨吸收。在不影响血糖控制的情况下,接受种植手术的T2DM患者在骨结合早期可以尽量选择胰岛素或者GLP-1类药物,以求更好地保护种植体周围骨水平。但是本研究对象数量和质量有限,考虑到降糖药物对骨组织的作用复杂,尚需更多证据支持这些药物对T2DM患者种植体骨结合的作用。

