经肛弧形切割闭合器治疗直肠前突的临床效果
赵 亮 王志刚 袁和学
1.沈阳市肛肠医院结直肠肛门病区五疗区,辽宁沈阳 110000;2.沈阳市肛肠医院结直肠肛门病区三疗区,辽宁沈阳 110000
直肠前突是指患者直肠前壁、直肠阴道隔以及阴道后壁向前突入至阴道中,为排便梗阻综合征(ODS)之一。据不完全统计,在所有女性功能性排便疾病中,直肠前突占所有疾病的50%以上[1];在保守治疗无效的情况下可以考虑手术治疗[2]。Renzi 等[3]阐述了经肛弧形切割闭合器(CCS)切除多余的直肠前壁黏膜、黏膜下层及部分直肠肌层,同时钛钉闭合组织并修补缺损形成瘢痕,从而能够加固直肠前壁[4-5],取得较好治疗效果。本研究旨在探讨经肛CCS 治疗直肠前突的临床效果,现报道如下:
1 资料与方法
1.1 一般资料
选取沈阳市肛肠医院(以下简称“我院”)2018 年1 月—2020 年1 月收治的40 例成年女性直肠前突患者作为研究对象,体重46~67 kg,平均(51±11)kg;年龄45~68 岁,平均(56±7)岁;病程3~20 年,平均(10±6)年。所有患者行排粪造影检查,直肠前壁突出深度20~48 mm,其中合并直肠黏膜松弛患者8 例,会阴下降患者5 例,混合痔患者20 例,盆底松弛下降、直肠内套叠患者7 例。所有患者均签署知情同意书并经我院医学伦理委员会批准。诊断标准:参照2016 年的罗马Ⅳ诊断标准[6]。ODS 症状明显,经常服用泻剂、灌肠等辅助排便。纳入标准:①所有患者临床症状均符合罗马Ⅳ诊断标准,且ODS 症状明显,ODS 评分>12 分;②排粪造影:直肠前突深度≥20 mm;③经过至少6 个月的保守治疗无效。排除标准:①肿瘤患者;②患有严重心血管系统、肝脏、肾脏等器官疾病;③患有慢传输型便秘、直肠肛门周围炎症病变等;④精神卫生科评估重度抑郁。
1.2 治疗方法
1.2.1 术前准备及手术方法 术前1 d 半流食,术晨清洁灌肠;骶管麻醉,折刀位或截石位,两把CCS。手术方法:扩肛至4 指,置入肛门镜,取出内芯,在缝合器视野下,于直肠前壁距齿线约5 cm 层面处,自截石位9:00~15:00(顺时针)在黏膜下层做半荷包,分别轻轻拉紧,收紧荷包,使组织呈降落伞样,至直肠黏膜组织能置入闭合器内,经肛门镜置入切割闭合器,牵拉荷包缝合线,使直肠黏膜组织置入切割闭合器内,关闭闭合器,打开保险,启动闭合器切断黏膜并同时吻合,取出闭合器,检查吻合口,有活动性出血点用可吸收薇乔线“8”字缝扎止血。置入油纱布或排气管,术毕。术后处理:常规应用抗炎、止血、补液等治疗,防止感染,3 d 后开始进全流食。
1.2.2 疗效标准判定 ①观察手术时间、术中出血量、术后并发症等情况。②术前及术后6 个月ODS 评分进行评定[7],比较治疗前后差异情况。③影像学指标:观察术后直肠前突深度变化。④疗效评估采用尼莫地平法评分及直肠前突深度修复[8]。疗效评分=(术前ODS 评分-术后ODS 评分)/术前ODS 评分×100%。痊愈:疗效评分≥95%,排粪造影前突深度<5 mm;显效:疗效评分70%~<95%,排粪造影前突深度减少12~15 mm;有效:疗效评分30%~<70%,排粪造影前突,深度减少8~11 mm;无效:疗效评分<30%,排粪造影前突深度基本无改变。总有效率=(痊愈+显效+有效)/总例数×100%。⑤患者满意度调查:通过门诊复查、电话及上门随访,填写满意度调查表。满意(疗效明显,无任何排便问题);基本满意(症状较术前明显好转,偶发排便问题);不满意(术后效果不明显,影响生活质量的排便问题)[9]。
1.3 统计学方法
应用SPSS 17.0 对数据进行处理,计量资料用均数±标准差()表示,采用t 检验,以P <0.05 为差异有统计学意义。
2 结果
2.1 术中及术后情况
40 例患者均成功施行经肛CCS 直肠前壁部分切除术。手术时间25~40 min,平均(32±4)min;术中出血量10~30 mL,平均(20±5)mL。术后直肠前突体征下降,无大出血、直肠及肛门狭窄、直肠阴道瘘、肛周脓肿等并发症,无围术期死亡病例。3 例患者出现肛门下坠感,持续1~3 个月后,症状自行缓解。疗效评估:术后随访6 个月,痊愈5 例,显效15 例,有效20例,无效0 例;总有效率为100%。
2.2 手术前后ODS 评分及直肠前突深度比较
术后6 个月ODS 评分低于术前,直肠前突深度短于术前,差异有统计学意义(P <0.05)。见表1。
表1 手术前后ODS 评分及直肠前突深度比较()
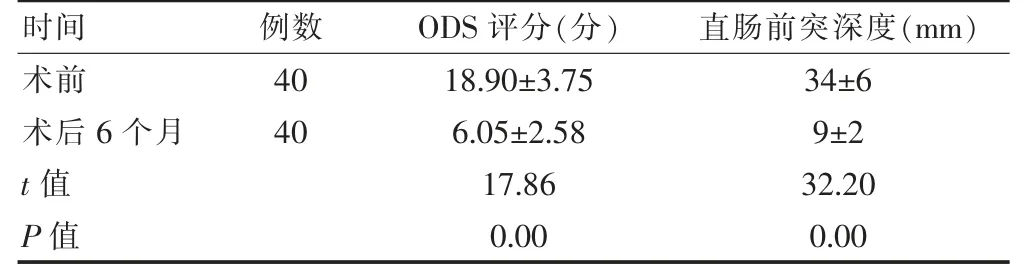
表1 手术前后ODS 评分及直肠前突深度比较()
注:ODS:排便梗阻综合征
2.3 手术后满意度调查
40 例患者术后6 个月进行满意度评估:满意24 例,基本满意16 例,不满意0 例。其中16 例基本满意的患者中有5 例合阴下降,4 例直肠黏膜松弛,4 例盆底松弛下降,3 例直肠内套叠。
3 讨论
本研究40 例患者治愈率为100%,ODS 评分下降明显,术后3 例患者出现肛门坠胀感,均在术后1~3 个月内缓解。没有发生术后大出血、大便失禁及直肠阴道瘘等并发症。术后随访6 个月,没有出现直肠及肛门狭窄等远期并发症。经肛CCS 直肠前壁部分切除术是治疗以直肠前突为主的出口梗阻性便秘的有效术式,具有安全、简便、术后并发症少等特点。
直肠前突的主要发病群体是先天性盆底肌发育不良、会阴松弛、有慢性便秘史女性和阴道分娩史等中老年妇女[10],常伴盆底解剖学改变及功能障碍[11]。患者主要表现为出口梗阻性排便障碍,需采用灌肠等辅助措施才能进行排便,给患者的生活质量及身体健康造成严重威胁[12]。手术治疗直肠前突的目的主要是切除直肠中下段前壁及后壁的黏膜及黏膜下层肠壁组织并钛钉闭合,从而减小直肠前突的宽度与深度、使吻合口处黏膜层、黏膜下层与肌层瘢痕黏连,加强了直肠前壁的韧度及力量,从而消除或减轻了直肠下端因排便而形成的囊袋状结构,使直肠恢复正常解剖结构动态功能、直肠的顺应性降低,从而改善症状,为广大患者提供一种更简洁、灵活的微创治疗方式,使患者能够恢复正常的排便功能[13-14]。
经肛CCS 具有手术视野佳、吻合器可多次激发、直肠壁可环周全层切除、无侧方残留黏膜瓣、组织切除体积大等优点,且Naldini 等[15]认为,切除直肠黏膜范围越大,术后复发率越低。本研究对40 例直肠前突患者行经肛CCS 切除,术后患者恢复良好,术后随访6 个月,患者排便状态良好,ODS 评分下降明显,手术成功率为100%。Renzi 等[3]通过对28 例患者使用CCS-30 治疗ODS,其成功率达86.2%,认为其方法是安全、有效的,且Renzi 等[16]进一步对传统STARR 术及经肛CCS 术式进行对照研究,发现两者均能有效缓解临床症状,但使用CCS 远期疗效较好。Boccasanta等[17]使用凯途(Transtar)CCS 和传统STARR 术治疗各50 例直肠前突患者,结果显示,两组在手术相关指标、并发症及疗效等方面差异无统计学意义,但随访3 年后,发现传统STARR 组复发率为12%,而Transtar 组无复发,提示使用Transtar 在减少直肠前突患者术后复发方面可能有优势。近年来,国内外学者也曾有报道[18-19]使用线形切割闭合器治疗直肠前突,其简单、安全、有效,远期效果尚有待研究。
目前为止,没有一种方法被认为是标准手术方式[20]。Shao 等[21]报道经肛手术为治疗直肠前突广泛使用有效方式之一。Guttadauro 等[22]认为STARR 术是安全及有效的。然而德国学者Picciariello 等[23]对90 例STARR术的患者长期随访,发现术后患者经肛CCS 便秘评分及大便失禁评分有明显下降,而长期随访以上患者的上述两项评分均有不同程度的升高,其便后不完全排空感及大便失禁的症状可达到40%,表明STARR 术后患者的远期疗效尚有待进一步研究。国外学者[24-25]使用CCS 治疗直肠前突患者,结果显示,远期疗效优于传统STARR 术,而本研究中使用CCS 治疗40 例直肠前突患者,取得较好疗效。
本研究使用该器械可多次切割吻合直肠壁,充分切除冗余直肠黏膜。其优点是直视下操作、切除组织更充分、切除范围可控制。经肛CCS 适用于重度直肠前突及内套叠患者。但因为盆底松弛、会阴下降等仍然存在,直肠前突的解剖学复位不一定能够完全缓解患者的排便障碍。因此,笔者认为其手术适应证应是以直肠前突为主的排便障碍型便秘患者[26]。但目前本研究样本量少,且为回顾性、单中心设计,只能证实小样本量术后近期的临床效果,没有远期的疗效研究,还需前瞻性、双盲、多中心、更大样本量的研究。综上所述,使用CCS 治疗直肠前突是一种有效的治疗方法,值得临床推广应用。

