丙种球蛋白应用时间对川崎病患儿退热时间以及冠状动脉损伤的影响
孔占一 廖巧琴 赵 妗
安徽省淮南市妇幼保健院儿内科 232000
川崎病在儿科较为常见,是一种急性发热性疾病,患儿的主要症状是全身的血管炎病变,发病一般较急,也会对心脏和血管造成损伤,心脏损伤主要表现为心肌梗死,对血管的损伤主要表现为动脉狭窄,有部分患儿会发展为冠状动脉瘤,据报道,5%~9%的川崎病患儿会发展为冠状动脉瘤[1]。因此,及时有效的临床治疗至关重要,目前临床采用丙种球蛋白联合阿司匹林治疗川崎病,可有效降低患儿的冠状动脉病变发生率,但是丙种球蛋白不同时间应用会对川崎病患儿的治疗造成一定的差别,较多的研究表明患儿发病后1~4d采用丙种球蛋白治疗,患儿的无反应性较高,10d后往往已经错过了最佳治疗时机,5~10d是丙种球蛋白的适合用药时间[2-3],但是5~7d和8~10d使用丙种球蛋白的临床差别相关研究较少,本文就比较5~7d和8~10d使用丙种球蛋白,对川崎病患者的退热效果以及对冠状动脉损伤的影响展开研究,现报道如下。
1 资料与方法
1.1 一般资料 纳入2018年1月—2019年12月本院儿科住院部收治的61例患儿作为观察对象,所有患儿均为川崎病的确诊患者,根据丙种球蛋白的不同应用时间分为观察组和对照组。其中观察组31例,男18例,女13例,年龄6个月~6岁,平均年龄(3.97±1.07)岁;对照组30例,男16例,女14例,年龄5个月~6岁,平均年龄(3.94±0.89)岁。两组患儿的临床资料组间比较无统计学差异(P均>0.05),具有可比性。
1.2 纳入和排除标准 纳入标准:所有患儿均符合川崎病的诊断标准[4];均为首发川崎病的患儿;患儿家属均签署知情同意书,并经由医院伦理委员会批准。排除标准:严重的心脏并发症患儿;严重肝、肾功能障碍患儿;合并严重感染;近期使用过丙种球蛋白或者阿司匹林治疗的患儿;先天性心脏病患儿;合并其他严重疾病或者无法配合治疗者;有相关用药禁忌和不能耐受治疗者。
1.3 方法 所有患儿入院后均采用常规治疗,包括阿司匹林、糖皮质激素等药物治疗。在常规基础治疗上,观察组于患儿发病后5~7d,对照组于发病后8~10d联合采用丙种球蛋白进行治疗,两组患儿丙种球蛋白的使用方法均为2g/kg静脉滴注,初始滴注速度控制在2ml/(kg·h),滴注15min后,如果患儿未出现相关不良反应,则适当调快滴注速度4ml/(kg·h),丙种球蛋白在10h左右滴注完毕。
1.4 观察指标 记录两组患儿的退热时间和症状消退时间,所记录的症状包括手足肿胀、皮疹、黏膜充血以及颈部淋巴结的变化;比较两组患儿对丙种球蛋白的反应性,反应性的标准为采用丙种球蛋白治疗2d后,患儿的体温仍大于38.5℃;确定患儿是否发生冠状动脉损伤采用超声诊断仪检测冠状动脉管壁直径与厚度,具体判断标准为:<3岁患儿,冠状动脉内径扩张≥2.5mm;3~9岁患儿,冠状动脉内径扩张≥3.0mm;9~14岁患儿,冠状动脉内径扩张≥3.5mm;患儿的冠状动脉内径扩张>4mm,则判定为冠状动脉瘤[5]。

2 结果
2.1 两组患儿退热时间以及临床症状消退时间情况对比 两组退热时间比较无统计学差异(P>0.05);其他临床症状手足肿胀、皮疹黏膜充血以及淋巴结的消退时间,两组比较均无统计学差异(P均>0.05),见表1。

表1 两组患儿退热、临床症状消退时间对比
2.2 两组患儿丙种球蛋白有无反应性情况对比 观察组患者的丙种球蛋白反应例数高于对照组,但组间比较无统计学意义(P>0.05),见表2。

表2 两组患儿丙种球蛋白有无反应性对比[n(%)]
2.3 两组患儿冠状动脉并发症发生率对比 两组患儿冠状动脉扩张组间比较差异有统计学意义(P<0.05);两组患儿冠状动脉瘤的发生率比较差异无统计学意义(P>0.05);观察组冠状动脉损伤总发生率明显低于对照组(P<0.05),见表3。
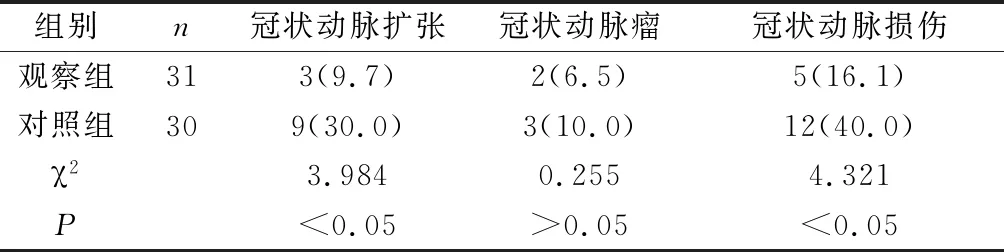
表3 两组患儿冠状动脉并发症发生情况对比[n(%)]
3 讨论
川崎病又名皮肤黏膜淋巴结综合征,是一种急性发热性疾病,全身性血管炎病变是其主要临床表现。川崎病的发病机制目前还没有完全明确,其不仅具有一定的流行特征,还具有一定的地域性,也有学者认为川崎病的发病与小儿感染相关[6]。近年来,川崎病的发病率呈逐年上升的态势,患儿早期血管壁中层水肿最为显著,此时进行临床检查可以发现,患儿的管壁明显增厚,回声模糊且增强,一般该情况会持续长达5d以上,所以对川崎病患儿必须予以有效的救治,如果病情长期得不到有效缓解,则会发展为冠状动脉瘤,患儿的冠状动脉全层会广泛地被炎症细胞浸润,以致影响患儿的生命安全[7]。
采用丙种球蛋白治疗川崎病患儿,可以有效预防冠状动脉的损伤,采用丙种球蛋白不仅可以有效降低患者的全身炎性反应,还可以将冠状动脉损伤的发生程度和发生率降到最低,其主要治疗机理在于,丙种球蛋白可以使机体减少IgG的合成,从而有效降低机体的炎性反应,抑制血小板的聚集,避免血栓产生,进而降低炎症反应对冠状动脉的损伤[8]。但是发病后什么时间使用丙种球蛋白还具有一定的争议,相关研究显示不同应用时间对临床疗效也具有一定的影响,目前临床推荐尽早使用丙种球蛋白对川崎病进行治疗,但是丙种球蛋白的使用时间过早,也会出现丙种球蛋白无反应性的现象,因此,一般不推荐患儿发病5d内使用丙种球蛋白,以避免丙种球蛋白无反应性的发生[9]。10d后往往已经错过了最佳治疗时机,5~10d是丙种球蛋白的适合用药时间,但是5~7d和8~10d使用丙种球蛋白的临床差别相关研究较少,有研究发现,在川崎病发病10d后予以丙种球蛋白治疗,往往会降低或者失去对冠状动脉的保护作用,而在5~10d内使用丙种球蛋白,不仅能有效减轻机体炎性反应、减少炎症浸润,同时还可以减轻血管壁水肿,有效降低冠状动脉损伤的发生率[10]。本文主要侧重于研究发病后5~7d和8~10d使用丙种球蛋白的临床差别,纳入了61例患儿采用丙种球蛋白联合治疗,观察组为发病后5~7d采用丙种球蛋白治疗,对照组则为发病后8~10d采用丙种球蛋白治疗,观察组退热时间以及相关临床症状消退与对照组比较,无统计学差异(P均>0.05);虽然观察组患儿的有反应例数高于对照组,但组间比较无统计学差异;观察组患儿冠状动脉扩张的发生率为9.7%,低于对照组的30.0%(P<0.05),两组患儿的冠状动脉损伤总发生率分别为16.1%和40.0%(P<0.05)。本文结果显示,对于川崎病患儿的治疗,应当尽早联合丙种球蛋白进行治疗,同时5~10d为用药的最佳时间窗口,且发病后5~7d优于8~10d使用,有利于患儿减少冠状动脉损伤的发生率。

