基于JBI模式的护理干预对感染性休克患儿的影响
欧阳友云,易梅荣,杨 佳
感染性休克也称脓毒症或败血性休克,是由各种入侵人体的致病菌及其毒素引起的循环障碍,组织细胞血液灌注不足,进而导致重要生命器官发生急性功能不全的临床综合征[1-2]。小儿感染性休克常发生在坏死性肠炎、败血症、感染性腹泻、中毒性菌痢等疾病的基础上,临床以面色苍白、四肢发凉、尿量减少、血压下降等为主要表现,是儿科常见的急危重症之一,死亡风险很高。为提高此类疾病的救治成功率,除了完善医疗急救技术外,良好的护理措施也十分重要[3-4]。JBI模式是由Joanna Briggs 循证卫生保健中心(Joanna Briggs Institute,JBI)于2003年制定,并于2006年、2010年进行了更新,基于对证据多元性的认识提出的证据等级系统。近10年JBI模式在全球循证实践中陆续开展,通过有效、及时并符合伦理地将整合性知识应用于卫生保健实践中,从而促进高质量的医疗卫生保健信息的获取与运用,提高医疗卫生服务质量,改变临床实践方式,进而为病人获得最佳的护理体验,目前已成为临床医疗、护理实践与试验研究的指导性框架[5-7]。本研究观察采用JBI模式后的护理干预对感染性休克患儿的效果,现报告如下。
1 资料与方法
1.1 一般资料 选取2017年11月—2019年10月我院收治的98例感染型休克患儿作为研究对象。纳入标准:所有患儿符合中华医学会儿科学分会急救学组、中华医学会急诊医学分会儿科学组、中国医师协会儿童重症医师分会共同编写的儿童脓毒性休克(感染性休克)诊治专家共识(2015版)[8]。排除标准:患有其他疾病导致死亡的患儿;家属中途放弃治疗;数据资料不全或家属不接受医院相应的正常医嘱行为。按照入院时间将2017年11月—2018年10月收治的46例患儿作为对照组,将2018年11月—2019年10月收治的52例患儿作为观察组,两组患儿年龄、性别与原发疾病类型比较差异无统计学意义(P>0.05),具有可比性。见表1。
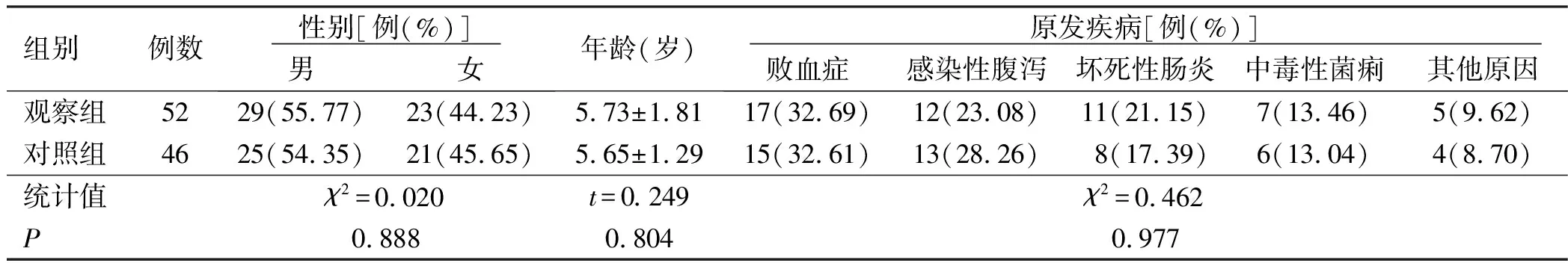
表1 两组患儿一般资料比较
1.2 干预方法 对照组实施常规护理:①首先做好基础护理工作,立刻取休克体位,将头抬高15°,下肢抬高15°~20°,有利于患儿呼吸回流;预防高热和低体温发生;加强口腔与皮肤的护理,预防相关并发症;详细记录与监测用药情况,避免交接班失误。②液体复苏管理:快速建立静脉通道置管,以等张晶体或胶体液作为首剂量,5~10 min静脉注射,根据治疗反应重复进行2次或3次,以弥补血容量不足状况。③呼吸支持供氧气:给予额外吸氧支持,根据相应的血氧饱和度给予经鼻持续气道正压通气(NCPAP)、气管插管与机械通气。④严密监测患儿呼吸、脉搏、体温、心率、血压。⑤积极预防感染:适当使用抗生素积极处理原发感染病灶与控制感染蔓延。⑥防止胃肠功能障碍:留置胃管以及时发现胃出血,合理禁食,给予胃肠减压,病情好转后及时进食。
观察组在常规护理的基础上给予基于JBI模式的护理干预,JBI模式分为证据生成、证据综合、证据传播、证据应用4个步骤,见图1。成立JBI工作小组,通过对我院临床护理实践经验进行总结、搜索网络上临床研究的期刊资源与相关专家共识,评价总结这些证据的证据优先级别,再经过我院儿科主任医师与护士长共同修订《小儿感染性休克护理规范指南》,然后定期进行相应的护理知识与技能培训,形成符合我院实际情况的一套标准护理流程。同时进行相关资源的合理配置,主要改进护理干预措施见表2。优先采用高质量强推荐的A级措施,对于低质量证据弱推荐的干预措施在强推荐措施采用无效的情况下可以额外采用。
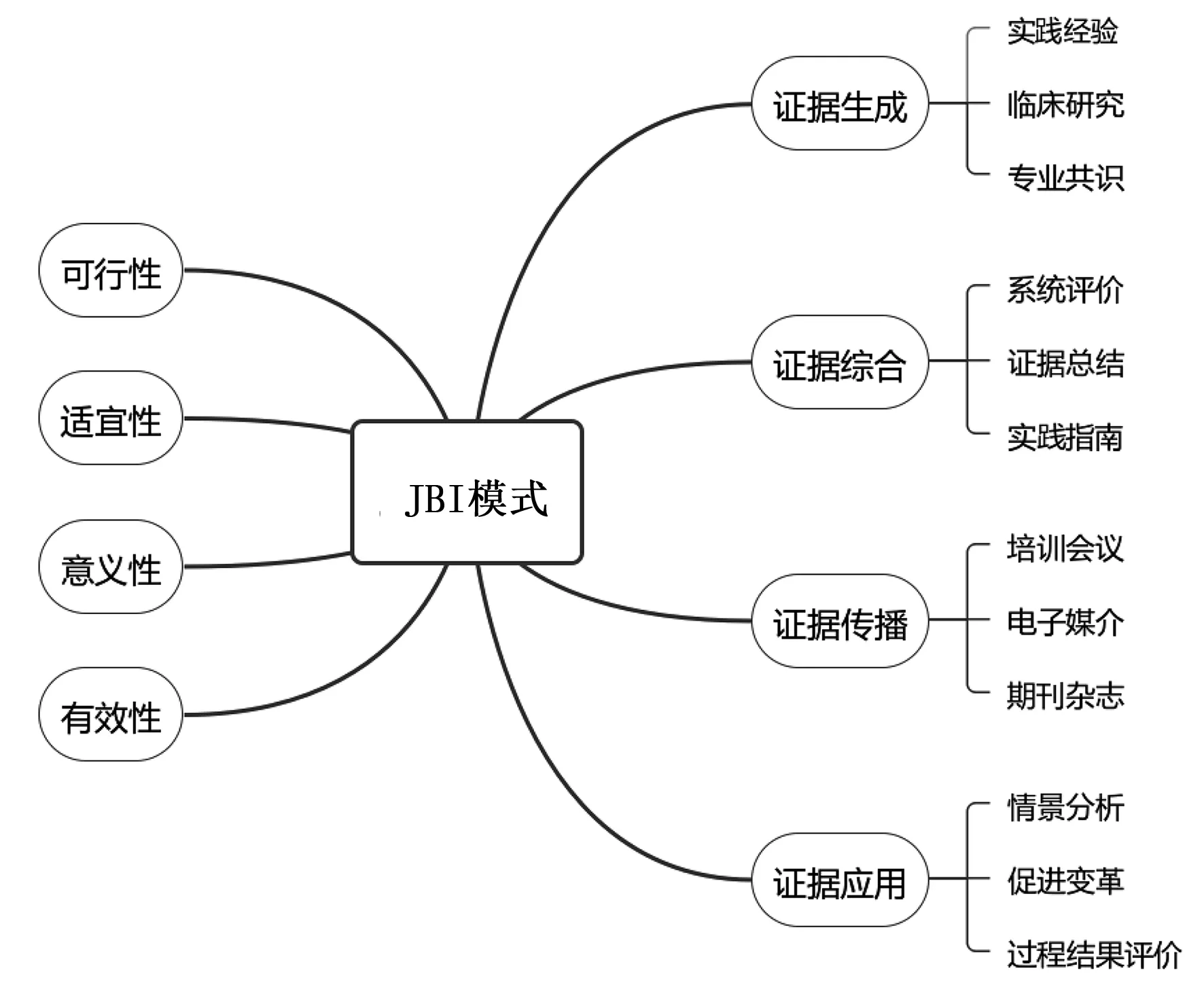
图1 JBI模式导图

表2 证据优先级别对应护理干预措施
1.3 观察指标 比较两组患儿抢救成功率、病死率、并发症发生率与重症监护室(ICU)住院时间。
1.4 统计学方法 采用SPSS 21.0统计软件进行数据分析,采用t检验、χ2检验,以P<0.05为差异有统计学意义。
2 结果
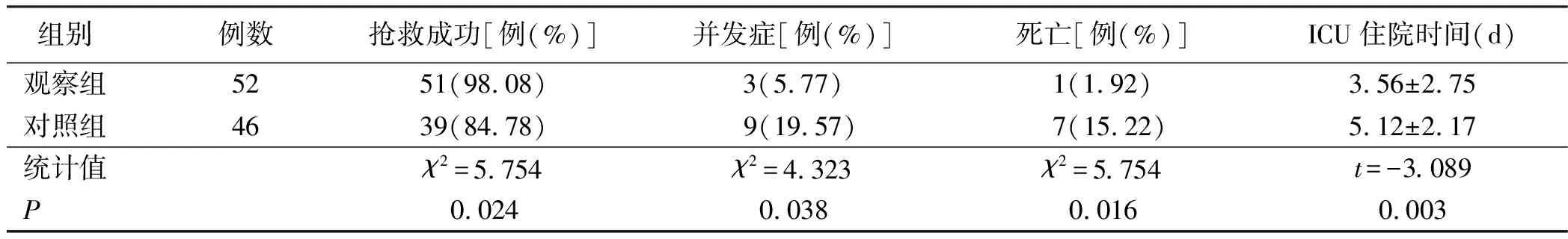
表3 两组患儿抢救成功率、病死率、并发症发生率及ICU住院时间比较
3 讨论
3.1 JBI模式的引进 JBI作为循证实践发展框架,试图将医疗证据及其作用和使用置于全球实践环境的复杂性中,为护理人员开展循证实践提供了全新的方法与思路[9]。近10年该模式在全球循证实践活动中迅速开展,它提出了证据的等级系统,还发展出了证据质量评价工具、整合方案与质量改进工具,实用性与可操作性很强[10-11]。
它阐释了循证卫生保健过程:证据生成—综合—传播—应用4个步骤。证据生成环节中临床试验研究与专家经验共识均可作为多元化证据来源,但所有的证据均需要通过严谨的质量评价与筛选。我院通过搜索网络期刊中报道的小儿感染性休克的临床研究,结合我院实践经验与专家共识生成了相关证据。再通过对这类证据质量进行严格的评价与归类总结,经我院儿科主任医师与护士长共同商议修订成《小儿感染性休克护理规范指南》,这便完成了证据综合这一步骤。通过对我科护士定期进行相应的护理知识与技能培训,形成符合我院实际情况的一套标准护理流程,同时进行相关资源的合理配置,完成证据传播这一步骤。最后本研究将其实施于2018年11月后入院的感染性休克患儿中,对比采用前后患儿ICU住院时间、救治成功率、并发症发生率等情况,依次评价该模式的应用效果。
3.2 JBI模式对感染性休克患儿的应用效果 感染性休克是儿科临床常见的急危重症,病情复杂且进展迅速,是造成患儿院内死亡的重要原因,合理的救护干预措施对改善该类疾病患儿预后生存情况至关重要[12]。目前临床对于小儿感染性休克的常规性护理方式主要包括液体复苏管理、供氧与呼吸支持、生命体征监测、积极预防感染与防止胃肠功能障碍等,其中液体复苏是改善预后的关键措施[13]。近年来随着临床治疗与重症监护措施的完善,小儿感染性休克病死率有所降低,但仍需要不断改进[14]。
通过JBI模式干预后观察到感染性休克患儿抢救成功率明显升高,并发症发生率与病死率明显降低,患儿ICU住院时间明显缩短,可认为JBI模式成效明显。早期有效的液体复苏对稳定脓毒症导致的感染性休克十分重要,相关的液体复苏措施与复苏标准有多种在文献中有多种争议。通过证据的质量分级综合评价,高质量证据显示由于患儿常有血管痉挛与血容量不足,液体复苏中通常静脉穿刺较难,应尽早进行深静脉穿刺留置针,使用三通连接管进行液体的快速推注。提示我院护理干预中注意相关的实施细节,提升护理工作效率[15]。患儿常会出现呻吟呼叫、痛苦不堪、有濒死感的情况,给予必要的心理护理,满足了患儿的心理需求使其保持安静,耐心进行心理疏导使其能主动配合治疗,这是根据临床实践经验总结而来,充分考虑了患儿的心理体验,同时注意到了患儿临床实际情况可能对护理措施造成的阻碍,改进后有助于提高患儿依从性与舒适性[16]。高质量的证据提示患儿的全身状况特征的异常情况及相关的反应措施,在各项特征出现预测到异常发生前及时反应进行弥补,综合这些指标预防器官衰竭并发症的发生[17]。高质量的证据、明确显示干预措施利大于弊、有利于资源分配,并考虑了病人的价值观、意愿与体验均作为优先推荐级别的纳入护理实践指南中,反之则作为推荐级别较弱的措施纳入指南,这将为护理实践提供了更加坚实可靠的依据基础[18-20]。通过诸如此类证据佐证,在原基础上改进而来的护理措施将更好地改善患儿的生命体征、提升患儿的救治效果、预防并发症的发生、促进患儿的康复。
4 小结
JBI模式提供了一个应用性很强的循证实践框架,强调了人和环境之间的相互作用,可应用于各种复杂的卫生保健实践中。对感染性休克患儿采用基于JBI模式的护理干预后提高了救治效果,减少了并发症的发生,缩短了ICU住院时间。但其应用还是一个有目的的、环环相扣的、动态的实践变革过程,在遇到新的问题后还需不断引入证据支持,再次进行证据生成—综合—传播—应用4个步骤的循环,以促进临床护理质量的持续改进。因此,对感染性休克患儿的护理实践仍不能止步于此,困守现状,需要在JBI模式的循环中不断更新、完善,这样才能适应时代、社会对医疗保健服务的需求,更好地为患儿提供更优质的医疗服务。

