第1跖趾关节融合术治疗中重度足拇外翻合并第1跖趾关节炎
吴俊德 陈兆军 马占华 潘旭月 马玉峰 李昕宇 祁印泽
足拇外翻是骨科常见疾病,不仅影响足部美观,而且影响足部负重及行走功能。部分患者可伴有跖趾关节炎,其中尤以中重度足拇外翻合并第1跖趾关节炎居多,手术是其主要治疗方法,而第1跖趾关节融合术是常规选择的术式之一[1]。2016年6月至2018年9月北京中医药大学第三附属医院采用第1跖趾关节融合术治疗中重度足拇外翻合并第1跖趾关节炎患者26例,观察其临床疗效和安全性,现报告如下。
1 资料与方法
1.1 一般资料
本组中重度足拇外翻合并第1跖趾关节炎患者26例,其中男4例(5足),女22 例(26足),年龄42~76岁,平均年龄(61.43±2.19)岁;左足11例,右足12例,双足4例;病程6~45年,平均(21.65±3.34)年。所有患者均有第1跖趾关节内侧红肿、疼痛等临床表现,足拇外翻角(HVA)均>35°,第1、2跖骨间角(IMA)均>16°。本研究排除第1跖楔关节松弛、类风湿关节炎、痛风性关节炎及重度骨质疏松症患者。术前常规摄足部负重正、侧及轴位X线片,测量HVA、IMA,制定手术方案,并测算截骨长度;稀碘伏(0.9%氯化钠溶液1000 mL+医用络合碘500 mL)泡足浸泡15 min。
1.2 手术方法
采用足踝部神经阻滞麻醉,患者取仰卧位,常规消毒铺巾,驱血带驱血并扎于踝上约6 cm处。以第1跖趾关节内侧为中心,做长约5 cm的纵行切口,逐层切开,把足拇长伸肌腱牵向外侧,沿足拇长伸肌腱内缘纵行切开跖趾关节囊及近节趾骨基底和跖骨远端骨膜,并向两边剥离关节囊和骨膜,剥离后显露出跖骨头内侧骨赘、跖骨远端1/3及近节趾骨基底部骨质,再松解侧副韧带与足拇内收肌腱。截除跖骨头内侧和背侧骨赘,根据术前估算的截骨长度截除关节面软骨,截除厚度一般不超过5 mm,并对松质骨截骨面进行打磨,以使骨面充分对合,并用直径1.2 mm克氏针对远近两端的截骨面分别钻多个骨孔,以促进骨质融合。将第1跖趾关节放置于合适的融合位置,要求:①矢状面背伸一般为25°~30°,与足底水平面呈10°~15°;②水平面外翻一般为15°~25°;③冠状面足拇趾不能内、外旋转。可将一弯盘紧贴足底,模拟足部负重以观察足拇趾末端仰起程度。调整好足拇趾角度后,使用2枚1.5 mm直径的克氏针经皮交叉临时固定,根据患者情况选用交叉半螺纹松质骨螺钉、解剖型接骨板等固定。固定牢固后去除克氏针,松解止血带,冲洗缝合关闭切口,无菌敷料包扎。
1.3 术后处理
术后抬高患足,观察患足趾血液循环、感觉、活动度。指导患者于术后第1~2日行踝关节及足趾自主屈伸功能锻炼。一般无需石膏外固定,指导患者穿戴前足免负重鞋,部分负重行走,首次行走距离一般不超过20 m。术后2~3周拆线,术后6周、3个月、半年及1年进行复查,复查时进行临床和影像学评估,待关节融合后指导患者穿硬底鞋行走活动。
1.4 疗效评价方法
术前、末次随访时患者由同一技师在同一条件下摄足部负重位X线片,测量HVA、IMA。记录术前、末次随访时足部疼痛视觉模拟评分(VAS)和美国矫形外科足踝协会(AOFAS)足趾、跖趾关节、趾间关节功能评分[2],分别评价足拇趾疼痛与关节功能情况。同时随访观察切口和跖趾关节融合、并发症发生及足拇外翻复发情况。
1.5 统计学方法
本研究采用SPSS 17.0统计软件处理数据,进行配对样本t检验,以P<0.05为差异有统计学意义。
2 结果
所有患者均获得12~18个月随访,平均(14.53±2.45)个月。所有病例中有1足切口乙级愈合,其余切口均为甲级愈合;术后第1跖趾关节均融合,骨性愈合时间10~18周,平均(14.24±3.16)周。至末次随访时,所有患者均未出现内固定物失效、转移性跖痛及足拇外翻复发。在负重行走过多后,有1例患者出现足拇趾跖侧疼痛(查体未见局部外观异常),1例患者出现足拇趾趾间关节不适、关节活动僵硬。末次随访时,平均AOFAS足趾、跖趾关节、趾间关节功能评分较术前增高,平均HVA、IMA及足拇趾VAS评分均较术前降低,差异有统计学意义(表1)。
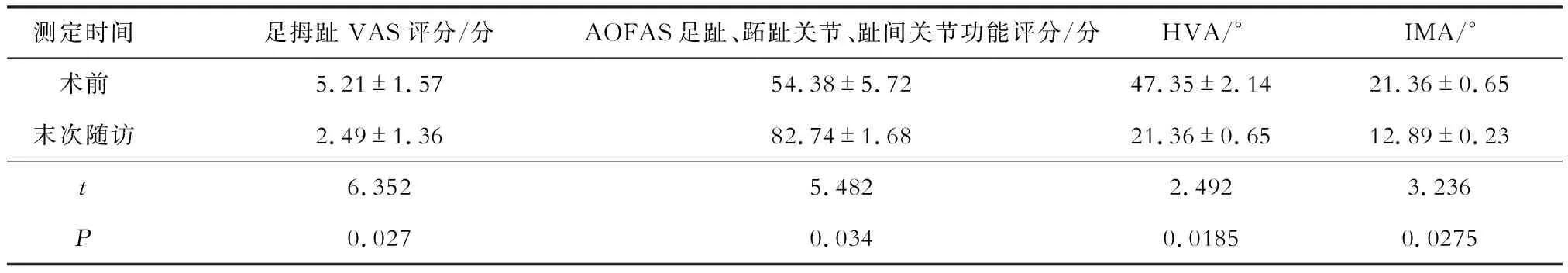
表1 第1跖趾关节融合术疗效指标
典型病例1:患者女性,76岁,以“行走后双前足疼痛20余年,加重1个月”为主诉入院,诊断为双足拇外翻合并双足第1跖趾关节炎,左足采用第1跖趾关节融合术进行治疗(图1)。
典型病例2:患者女性,69岁,以“行走后双前足疼痛10余年,加重2周”为主诉入院,诊断为双足拇外翻合并双足第1跖趾关节炎,双足均采用第1跖趾关节融合术进行治疗(下页图2)。
典型病例3:患者男性,53岁,以“行走后左前足疼痛6年,加重2个月”为主诉入院,诊断为左足拇外翻合并左足第1跖趾关节炎,采用第1跖趾关节融合术进行治疗(下页图3)。

图1 典型病例1影像学资料 a. 术前双足正位X线片 b. 术后3 d双足正位X线片 c. 术后6周双足正位X线片

图2 典型病例2影像学资料 a. 术前双足正位X线片 b. 术后3 d双足正位X线片 c. 术后6周双足正位X线片
3 讨论
足拇外翻俗称“大脚骨”,是一种常见的前足畸形,畸形表现为足拇趾向足外侧过度倾斜,难以自行矫正[3],内侧骨赘形成,足拇囊炎反复发作,局部疼痛逐渐加重,伴或不伴胼胝体形成,影响穿鞋,行走困难,从而影响生活。
足拇外翻病因主要有遗传、穿高跟尖头鞋、各种炎症等。遗传直接决定了人体的结构和功能,是足拇外翻发病的重要因素之一,约一半病例有遗传因素[3],有研究报道足拇外翻患者中80%的患者有家族史[4]。而后天因素如经常穿高跟鞋、尖头鞋是畸形形成的主要因素,可增加足拇外翻发生率。Coughlin[5]研究发现,足拇外翻患者女性远多于男性,占94%,并认为这种显著的性别差异是穿鞋习惯不同所致。此外,跖趾关节局部炎症,尤其是类风湿关节炎,常因关节破坏形成向外半脱位,最终导致足拇外翻畸形。其病理改变主要为足拇趾外翻后跖骨头内收,足拇内收肌转变为致畸力量,向外侧牵拉足拇趾趾骨,使得第1跖趾关节进行性向外侧脱位,跖趾关节脱位使关节面异常倾斜,长期关节不匹配则造成关节软骨退变、骨赘形成,最终发展为骨关节炎[6]。
根据在X线片上测得的HVA和IMA,足拇外翻可分为轻、中、重度[5,7-8]:轻度为 HVA≤20°,IMA≤13°;中度为20°
目前任何非手术治疗方法都不能彻底纠正足拇外翻畸形,只能暂时缓解疼痛和延缓畸形发展[9-10]。足拇外翻手术治疗方法种类繁多,国内外手术方式有近200种,方法各有所长,但大多数已被淘汰,尚无统一标准。临床上应用较多的足拇外翻术式主要有软组织手术、跖骨(跖骨远端、干部、近端)截骨固定术、趾骨截骨固定术、关节融合术、关节置换术、关节成形术等[11-14]。
本组病例均为中重度足拇外翻合并第1跖趾关节炎患者,除有足拇外翻的一般症状外,还存在跖趾关节屈伸活动受限及关节背、跖侧疼痛,行走及运动时疼痛加重,严重者甚至出现骨赘增生、关节间隙狭窄、关节面破坏等,严重影响患者日常生活。对足拇外翻患者行单纯的常规软组织手术及截骨术治疗,术后多残留关节疼痛症状,遂我们采用第1跖趾关节融合术治疗。
第1跖趾关节融合术适合有症状的足拇外翻合并第1跖趾关节炎、各种稳定期关节炎及某些神经系统疾病使足部肌肉不平衡引起的足拇趾畸形,也适用于HVA与IMA严重增大者及外翻矫形失败者[15]。如病例选择合适,第1跖趾关节融合术是治疗足拇外翻最适当的术式之一[3],可有效矫正足拇外翻及旋转畸形,关节融合可稳定第1跖列,且在融合过程中可同时纠正HVA和IMA,术后关节炎和足拇囊炎消失,疼痛缓解,HVA、IMA及外形较术前改善。有研究认为,许多老年足拇外翻患者多伴有不同程度的足拇僵硬或跖趾、跖籽关节炎,第1跖趾关节融合术可为患者带来确切且满意的疗效[16-17]。
第1跖趾关节融合术固定方式多种多样,一般都能达到良好的融合效果。而我们认为关节融合选择钉板固定较为牢固,坚固的钢板和加压螺钉组成稳定的融合结构可保证跖趾关节高融合率和早期进行功能锻炼。第1跖趾关节融合术主要并发症为骨不愈合和转移性跖骨痛,而这些并发症多与手术操作相关。我们在术中操作时,会最大限度地显露有血供的软骨下骨以促进快速融合,但同时也应避免造成足趾过度短缩或去除过多的结构骨。本组患者术后第1跖趾关节均融合,有1例出现切口乙级愈合,考虑为术区局部软组织较薄,内固定物可能与软组织摩擦而出现炎症反应,经定期换药后切口完全愈合。所有患者中有1例患者术后出现足拇趾趾间关节不适、关节活动僵硬,考虑可能为跖趾关节融合后,趾间关节受到较大的应力,发生退行性改变。趾间关节退变在临床上并不少见,但大部分患者仅在X线片上有表现,多无临床症状,对于有症状者可根据具体情况选择趾间关节融合或成形术治疗。此外,导致手术失败的原因有跖趾关节融合截骨面准备不佳(如跖趾关节软骨截除不彻底及截骨厚度、角度欠佳)、固定不可靠、过早或过度负重等。
本研究末次随访时均未出现内固定物失效、转移性跖痛及足拇外翻复发,AOFAS足趾、跖趾关节、趾间关节功能评分,足拇趾VAS评分,HVA及IMA较术前明显改善,表明对中重度足拇外翻合并第1跖趾关节炎患者,行第1 跖趾关节融合术进行治疗的效果值得肯定,可明显改善前足外形与功能,提高患者生活质量,且足拇外翻复发率低、安全性高,值得临床推广应用。但本研究尚存在诸多局限性,如样本量较小、随访时间短等,仍需后续进行较大样本的中长期随访对照研究。

