补充维生素D对婴儿肝炎综合征生化指标及预后的影响
刘紫徽 施静 李君军 欧阳珍荣 雷晔飞
据调查,婴儿肝炎综合征(IHS)发病率较以往逐渐上升,病因较为复杂,可能与遗传性代谢缺陷、感染、药物中毒等有关[1]。IHS患儿临床存在肝脏肿大、肝功异常等表现,且存在肝衰竭可能,处理不及时可能威胁患儿生命安全[2]。此外,炎性反应增强也是该病主要病理表现[3]。有报道显示,肝功能受损易诱发维生素D缺乏,而维生素D调节炎症反应的作用较为显著[4-5]。但目前鲜有报道探讨补充维生素D对IHS患儿肝功能及炎症因子的影响。
资料与方法
一、一般资料
IHS患儿112例,均于2016年11月至2019年11月纳入,男69例,女43例,年龄25~64(39.50±10.84)d。纳入标准:①入院后完成确诊[6];②初发疾病,1岁以下;③无相关资料缺失,且家属了解相关研究并同意。排除标准:①合并先天性胆道闭锁、先天性胆总管囊肿等先天肝胆解剖结构异常者;②后天或先天各系统性疾病所致肝功能异常、黄疽者,如消化、血液系统疾病等;③既往无维生素D干预史。
二、 研究方法
(一)治疗方法 对照组予以利胆(丁二磺酸腺苷蛋氨酸)、护肝(还原型谷胱甘肽),实施维生素D(国药控股星鲨制药)常规预防量(400 IU/d),持续10 d。观察组在基础干预上采取维生素D32 000 IU/d干预,持续10 d。
(二)检测方法 使用肝素抗凝管,收集血清标本(在治疗前及治疗10 d时进行)。以全自动生化分析仪(717OA型,日立)行肝功能指标(北京世纪沃德生物科技)检测;酶联免疫吸附试验行IL-6及TNF-α(上海卡努生物科技)检测;以蛋白质印迹法检测NF-κB含量(南京森贝伽生物科技);电化学发光法行25(OH)D3(北京科美生物技术)检测。
三、观察指标
观察所有患者疗效以及治疗前后血清DBil、γ-GT、ALT、TBil水平,记录治疗前后血清25(OH)D3、NF-κB、TNF-α、IL-6水平,观察干预期间患儿不良反应出现情况。疗效判定[6]:显效:黄胆消失,肝脏大小和质地恢复正常,肝功能正常;有效:黄胆明显减轻,肝脏明显缩小或质地变软,肝功能好转;无效:上述情况加重或无改变。
四、统计学分析

结 果
一、疗效分析
观察组显效41例(73.21%),有效11例(19.64%),无效4例(7.14%),总有效率为92.86%;对照组显效32例(57.14%),有效10例(17.86%),无效14例(25.00%),总有效率为75.00%。观察组疗效优于对照组(χ2=6.619,P=0.010)。
二、肝功能分析
观察组患儿治疗后血清DBil、TBil、ALT、γ-GT较对照组低(P<0.05,表1)。
三、炎症因子水平分析
治疗后观察组25(OH)D3较对照组高(P<0.05),NF-κB、TNF-α、IL-6较对照组低(P<0.05,表2)。
四、不良反应分析
治疗期间,两组所有患儿未发现烦躁不安、厌食、恶心、发热、心律不齐等不良反应。
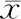
表1 比较两组肝功能指标(±s)
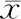
表2 比较两组炎症因子水平(±s)
讨 论
IHS属婴幼儿时期多发疾病,特异性治疗缺乏[7]。维生素D3属脂溶性维生素,参与免疫应答及细胞分化等生理和病理学过程;而25(OH)D3属血液循环中维生素D主要形式,性质稳定,可有效判断维生素D水平[8]。大量报道显示,维生素D存在多种生物学作用,包括免疫调节、抗炎等,通过肝脏和肾脏羟化后转至1,25-(OH)2-D3,生物学效应确切[9-11]。而维生素D补充对促炎因子(如IL-6等)表达具有明显抑制作用[12-14]。但目前鲜有报道探究IHS患儿补充维生素D的临床疗效及能否缓解患儿炎症反应及肝损伤。
本研究中,对于患儿临床疗效,观察组较对照组高,且25(OH)D3较对照组高,与Li等[15]结论相符,证实IHS患儿补充维生素D疗效确切。IHS患儿存在维生素D缺乏情况,可能与肝脏合成25(OH)D3减少、25-羟化酶活性下降等有关[16]。常规治疗(包括给予常规预防剂量的维生素D)对维生素D缺乏状况的改善效果欠佳,给予治疗剂量可使血清维生素D上升,改善疗效。
本研究中,治疗后观察组NF-κB、TNF-α、IL-6及肝功能指标均较对照组低,证实IHS患儿补充维生素D可经抑制炎性反应缓解肝损伤。以往有报道认为,IHS属因感染等各种病因诱发的肝脏炎症[17]。尤其是NF-κB,于多种病理进程(如细胞凋亡等)中意义重大,静息状态下以非活化形式于细胞质内存在,一旦细胞受氧化应激、病毒感染等病理因素干扰后会被激活,炎性因子表达上调[18]。相比健康者,IHS患儿各细胞因子水平表达显著升高,预示患儿炎症反应明显增强,而补充维生素D,抑制炎症反应能缓解患儿肝损伤[19]。缺乏维生素D可能加剧患儿炎症反应,加重肝损伤,而给予维生素D治疗剂量,可诱导炎症反应受抑,促使肝损伤病理进程延缓。
综上,IHS患儿口服治疗剂量的维生素D能获取满意的疗效,通过诱导炎症反应受抑,引起肝功能损伤缓解。但考虑本文选取病例数受限,远期疗效尚未完全明确,故今后仍需深入探讨。

