未放置横连杆与放置横连杆治疗单节段腰椎间盘突出症的临床疗效比较*
王永胜,陈有,卢彦肖,杨广杰
(河南大学第一附属医院 骨科,河南 开封 475000)
近年来,腰椎间盘突出症患者逐渐增加,目前有两种常用的手术方式治疗单阶段腰椎间盘突出症:一种是单侧椎弓根螺钉固定联合椎间融合术;另一种是双侧椎弓根螺钉固定联合椎间融合术[1]。单侧固定与双侧固定的比较研究已有很多文献报道,两者的优缺点已达成共识,但对于双侧固定治疗单阶段腰椎间盘突出症是否放入横连杆的问题,目前相关报道较少,许多脊柱外科医师持有不同的观点,如何选择内固定方式成为大家关注的焦点。本研究选取河南大学第一附属医院收治的单节段腰椎间盘突出症患者临床资料,分析未放置横连杆与放置横连杆的两种不同内固定方式的临床疗效及优缺点,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2016 年8 月至2018 年8 月河南大学第一附属院脊柱外科收治的90 例患有单节段腰椎间盘突出且已行手术治疗的患者,按其内固定方式的不同分为观察组与对照组,每组45 例。观察组男性24 例,女性21 例;年龄23~56 岁,平均(41.06±9.20)岁;突出节段:L3~L44 例,L4~L522 例,L5~S119 例。对照组男性25 例,女性20 例;年龄23~57 岁,平均(43.02±8.03)岁;突出节段:L3~L44 例,L4~L520 例,L5~S121 例。纳入标准:①病史>3 个月,严格保守治疗无效;②经过严格保守治疗后有确切疗效,但经常反复发作伴有明显的腰疼及坐骨神经痛症状;③首次发作但疼痛剧烈,由于下肢症状明显难以行动或入睡,经常处于强迫体位,合并马尾神经有受压;④神经支配区的功能障碍;⑤影像学上提示为单阶段腰椎间盘突出且同意手术治疗。排除标准:①影像学显示有明显的突出,但患者临床表现不明显且无手术意愿;②症状反复发作但可耐受,未经保守治疗;③既往有腰椎手术史或脊柱肿瘤、感染;④影响学显示多节段腰椎间盘突出;⑤既往确诊为糖尿病、高血压病、脑梗塞和肝、肾功能障碍等严重内科疾病不能耐受手术。本研究通过医院伦理委员会批准。
1.2 手术方法
两组均于有神经根被压迫侧行减压植骨融合,两侧均行椎弓根螺钉固定。术前均用C 型臂X 射线机定位以确定责任间隙。
1.2.1 观察组 行未放置横连杆的双侧椎弓根螺钉固定椎间融合术:患者全身麻醉下取俯卧位,躯干下放置俯卧垫,后正中入路,切开皮肤及皮下组织,保留棘上与棘间韧带,分离椎旁肌显露椎板及关节突关节。在C 型臂X 射线机辅助下按照标准程序置入椎弓根螺钉,然后为减压侧安装连接棒,尽量撑开本节段椎间隙。在神经根受压侧将椎间盘纤维环及髓核彻底切除,并切除下位椎体上的表面小部分骨质,扩大椎间隙以利于植入合适大小的椎间融合器(Cage)。植入Cage 后安装连接棒加压,冲洗创口、放置引流管。术中定位均在C 型臂辅助透视下完成,以确定融合器和椎弓根钉位置良好。
1.2.2 对照组 行放置横连杆的双侧椎弓根螺钉固定椎间融合术:术式基本等同观察组,仅在观察组加压后的基础上放置横连杆,连接双侧的连接棒。
1.3 术后处理
①术后24 h 内常规使用广谱抗生素,患者术后清醒即开始做股四头肌收缩训练和足踝屈伸等长收缩等功能锻炼。②术后次日拔除尿管,若引流量<50 mL 可同时拔除引流管,嘱患者行腰背肌锻炼和直腿抬高锻炼,佩戴腰椎支具可适当坐起。③术后第2 天在腰椎支具辅助下可适量下床活动等。
1.4 观察指标
①所有患者获得良好随访,随访时间为出院后12 个月。②所有随访患者于术前和术后第1、3个月时分别行JOA 评分。③所有随访患者于术后第6、12 个月行腰椎正侧位X 射线片评估椎间融合情况。④计算两组患者术后第6、12 个月优良率。⑤观察两组手术时间、术中失血量、住院时间、内固定费用、住院总费用、JOA 评分及椎间融合率。
1.5 评价指标
1.5.1 JOA 评分 满分29 分,主要有4 个方面的问题组成,包括患者主观症状、临床体征、日常活动和膀胱功能。改善率=(术后评分-术前评分)/(29-术前评分)×100%。改善率75%~100% 为 优,50%~74% 为 良,25%~49% 为 可,0%~24%为差,以优+良合计计算优良率[2]。
1.5.2 椎间融合评价 采用SUK 等[3]标准评价术后第6、12 个月复查的X 射线片,①植骨已经融合情况:一般指术中的植骨与上下椎体间有连续的骨小梁且在X 射线侧位片上椎体的屈伸活动度<4 mm。②植骨可能融合情况:在X 射线侧位片上椎体的屈伸活动度<4 mm 且术中的植骨与上下椎体间有连续骨小梁但显示不清楚。③植骨未融合情况:一般是指上下椎体间未见连续骨小梁,且在X 射线侧位片上椎体的屈伸活动度>4 mm。对于是否发生融合难以判断的患者,需进一步行CT检查,以明确融合情况。
1.6 统计学方法
数据分析采用SPSS 19.0 统计软件。计量资料以均数±标准差(±s)表示,比较用t检验;计数资料以率(%)表示,比较用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组术前一般资料比较
两组术前性别、年龄及手术阶段等一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组术前一般资料比较(n=45)
2.2 两组手术时间、术中失血量、住院时间、内固定费用及住院总费用比较
两组术中失血量、住院时间比较,差异无统计学意义(P>0.05)。两组手术时间、内固定费用及住院总费用比较,差异有统计学意义(P<0.05)。见表2。
2.3 两组术前和术后第1、3 个月JOA 评分比较
两组术前和术后第6 个月JOA 评分比较,差异无统计学意义(P>0.05)。两组术后第1 个月JOA 评分比较,差异有统计学意义(P<0.05)。两组术后腰腿痛症状均明显改善,生活质量明显提高。见表3。
2.4 两组术后第6、12 个月优良率比较
观察组与对照组术后第6 个月优良率分别为98%、100%,观察组与对照组术后第12 个月优良率均为100%。两组术后第6、12 个月优良率比较,差异无统计学意义(χ2=0.059,P=0.941)。
表2 两组手术时间、术中失血量、住院时间、内固定费用及住院总费用比较(n=45,±s)
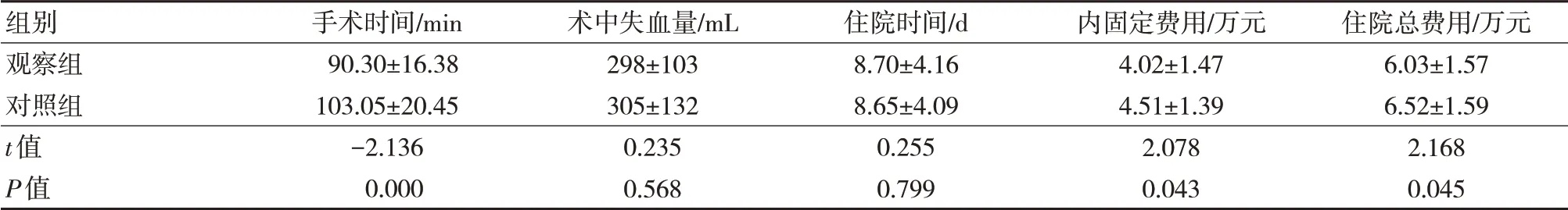
表2 两组手术时间、术中失血量、住院时间、内固定费用及住院总费用比较(n=45,±s)
表3 两组术前和术后第1、3 个月JOA 评分比较(n=45,±s,分)
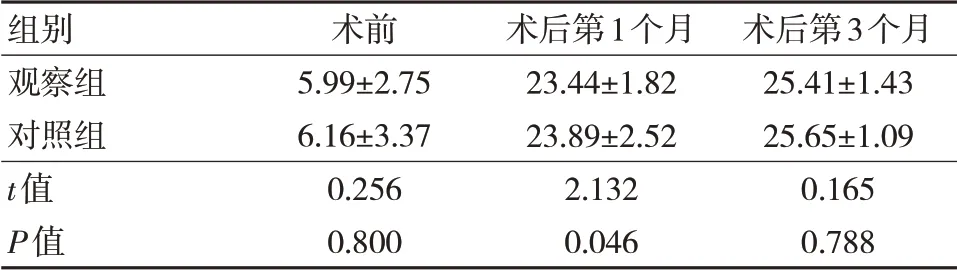
表3 两组术前和术后第1、3 个月JOA 评分比较(n=45,±s,分)
2.5 两组术后第6、12 个月椎间融合情况比较
观察组与对照组术后第6 个月椎间融合率分别为95.6%、97.8%,观察组与对照组术后第12个月椎间融合率均为100%。两组术后第6、12 个月椎间融合率比较,差异无统计学意义(χ2=0.059,P=0.941)。
2.6 典型病例情况
2.6.1 未放置横连杆病例 患者女性,60 岁,腰痛伴右下肢疼痛1 年余,加重2 个月,诊断为腰椎间盘突出症(L5/L1)。见图1。
2.6.2 放置横连杆病例 患者男性,58 岁,腰疼伴右下肢酸沉不适2 年,加重15 d,诊断为腰椎间盘突出症(L4/5)。见图2。
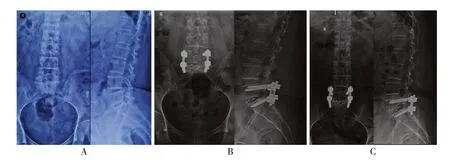
图1 未放置横连杆病例腰椎X 射线片

图2 放置横连杆病例腰椎X 射线片
3 讨论
治疗腰椎间盘退行性疾病的开放手术方法很多,但是目前还是以椎弓根钉棒固定联合椎间植骨融合术为主[3]。我国很多脊柱外科医生对选择行双侧椎弓根固定联合椎间融合还是选择行单侧椎弓根固定联合椎间融合的观点基本达成一致,但对于双侧椎弓根螺钉固定是否放置横连杆的问题尚存在颇多争议。本研究均给予患者双侧椎弓根内固定椎间融合,研究结果显示,所有患者术后均无断钉、断棒及融合器发生移位等情况,患者术后腰椎功能障碍得到显著改善,术后1 年椎体融合率为100%,这充分说明无横连杆的双侧椎弓根螺钉固定亦能显著提高脊柱的稳定性[4]。但在增加横连杆固定后,脊柱各个方向的稳定性得到进一步加强,特别是旋转方向上。本研究结果显示,两组术后1 年融合率比较无差异,说明是否放置横连接杆对于脊柱的远期稳定性无显著影响,说明无横连杆的内固定能够取得同有横连杆的内固定同等稳定效果[5]。
本研究表明,在减少手术时间、降低内固定费用、减轻患者经济负担方面,未放置横连杆的双侧椎弓根螺钉固定联合椎间融合术有明显的优势。在术中失血量和住院时间方面,未放置横连杆的双侧椎弓根内固定椎间融合术无明显优势。两组术后JOA 评分较术前均有明显增加,两组间术前、术后JOA 评分比较有差异,提示两组术后腰椎功能恢复方面比较无差异。两组术后第1 个月JOA 评分比较有差异,提示两组术后短期内腰椎功能恢复方面比较有差异,再次印证了对照组由于增加了横连杆使得脊柱的稳定性在早期便得到保证,进而使患者早期功能锻炼时腰背不适感降到最低,这一效果使更多的患者在早期便愿意主动加强腰背肌锻炼。而两组术后第3 个月JOA评分比较无差异,提示两组术后3 个月后腰椎功能恢复方面比较无差异。观察组术后第6 个月椎间融合率为95.6%,对照组术后第6 个月的椎间融合率为97.8%。笔者分析未发生椎间融合的主要原因:有患者术后未按照医师要求佩戴腰椎支具,过早开始腰椎负重,或过屈伸锻炼所致。从发现椎间未融合之日起,要求这类患者佩戴腰椎支具限制其活动,在其术后第12 个月复查时发现椎间未融合的3 例患者均达到椎间融合标准。
于单节段的腰椎间盘突出症患者,未放置横连杆和放置横连杆的双侧椎弓根螺钉内固定联合椎间融合术均可获得良好的临床疗效。在术后减少手术时间、降低内固定费用、减轻患者经济负担方面,未放置横连杆的双侧椎弓根螺钉内固定联合椎间融合术有着明显的优势。在我国经济欠发达与医疗资源紧缺的大环境下,未放置横连杆的双侧椎弓根螺钉内固定联合椎间融合术具有良好的推广意义。但放置横连杆可以使钉棒系统形成工型稳定,在原有内固定的基础上进一步增强脊柱内固定系统的稳定性,特别是在轴向旋转方向上[6]。所以在早期降低腰背不适感方面,放置横连杆组有明显优势,但这种优势仅仅表现在术后早期,术后3 月便无明显差异,对于恐惧术后腰背部疼痛而不敢加强腰背肌锻炼的患者,放置横连杆有其独到的优势;另外在重度骨质疏松、腰椎滑脱的病例中可考虑放置横连杆。对于双侧椎板均减压的病例,由于两侧的关节突关节均受到不同程度的破坏,使该节段变得更加不稳定,这时横连杆的应用就变得格外重要[7]。所以对于单侧椎板减压的患者,由于关节突关节破坏程度较轻,可不使用横接杆;但对于双侧椎板减压的减压患者,横连杆的使用非常有必要[8]。
综上所述,由于放置横连杆的适应证比较局限,这就要求脊柱外科医生在选择病例的时候要严格把握适应证,使放置横连杆的双侧固定手术的优势发挥到最大程度。由于本课题随访时间较短,虽然近期临床效果得到肯定,但仍需要中远期的临床随访来进一步证实。

