PICU危重患儿高钠血症诱发因素及治疗策略分析
杨广平
(焦作市妇幼保健院 PICU,河南 焦作 454000)
高钠血症是一种常见的危重患儿并发症,属于一种严重水电解质平衡紊乱的机体状态。当患儿血清中的钠浓度超过150 mmol/L 时,就已算入高血钠症的范畴了,当其钠浓度超过160 mmol/L 时,为重症高血钠症,此时患儿会因体内代谢紊乱、细胞失水而产生烦躁不止、嗜睡等症状,并随病情加重出现震颤、抽搐等症状,当患儿体内钠浓度超过190 mmol/L 时,则会有一定的致死风险,而且在治愈后也会存在一定的神经系统后遗症风险。PICU 危重患儿由于自身年纪较小,肾脏器官发育不完全,因此在接受临床治疗过程中,很容易因自身代谢原因出现严重的水电解质平衡紊乱问题,从而提高细胞脱水概率,进一步促使血清中的钠离子浓度超过145 mmol/L,出现高钠血症的相关症状,既增加了治疗风险,又提高了治疗难度[1]。因此在对危重患儿进行治疗时,要注意对其原发疾病因素的研究,从而选择相应的治疗策略,提高治疗效果。基于此,本文将探讨探究PICU 危重患儿高钠血症诱发因素及治疗策略。
1 资料与方法
1.1 一般资料
经院内伦理研究委员会批准,本次研究选择2018年1月至2019年6月之间在焦作市妇幼保健院PICU 接受治疗的危重患儿为研究对象,随机挑选115 名,观察记录其并发状况。115 例患儿中有男患儿69 例,女患儿46例,年龄区间为1月~5 岁,平均年龄为(2.11±0.56)岁。
纳入标准:①所有高钠血症患儿均符合医院确诊标准:按《儿科急诊医学( 第七版)》,患儿检测后血钠值超过150 mmol/L 以上;②所有患儿家属已了解研究内容,并签订相关研究协议,愿意参与配合。
排除标准: ①患儿患有慢性肾脏疾病;②患有严重的脏器类疾病;③先天性肾损伤患儿。
1.2 方法
首先做好所有患儿基础资料整理,包括其年龄、性别、原发病情况等,接下来针对患者血钠峰值进行分类,在治疗时,需先积极治疗患者原发病症,消除一部分诱发高钠血症的原因,接下来依照患儿不同的治疗需要,采取相应治疗措施。
对于有呼吸衰竭症状患者,给予呼吸辅助,并依情况进行静脉推注,防止症状恶化;对心功能不全患儿予多巴酚丁胺进行治疗,以每分钟2 ~10 μg/kg 的速度进行静脉推注,并适当给予西地兰进行治疗;对出现脑水肿症状患者给予以速利尿、20% 甘露醇等帮助降低患儿颅内压,使用时也要注意甘露醇的用量,避免提升了肾小管的渗透压,加重失水问题;出现惊厥症状患儿,要给予适量的苯巴比妥钠颅内压进行止惊。对患儿盐中毒情况严重或肾脏器官受损,需采用血液滤过、腹膜透析等治疗方式,控制血钠下降速度是其治疗关键点,在治疗中严密监测患儿状况并预防出现低钾和低钙现象[2]。对于体内代谢循环能力较差的患儿在进行循环功能恢复治疗时,其早期补给液的速度不宜过快,在给予2∶1等张含钠液或生理盐水时,其速度应该控制在每小时10 ~20 mL/kg。
1.3 观察记录指标
通过临床观察记录高钠血症患儿的危重症评分、血钠动态监测值、24 h 出入量、液体张力、补液剂量、疾病转归和出院情况。
1.4 统计学分析
以SPSS 20 对数据进行统计分析,计量资料以x±s表示,行t检验,计数资料n(%)表示,行χ2检验,P<0.05表示差异有统计学意义。
2 结 果
2.1 一般情况
据观察统计可得,本组115 例患儿中有81 例患儿出现高钠血症,其发病率为70.43%,81 例患儿血钠值均超过160 mmol/L,并出现了不同程度的脑损伤,其中有26 例患儿血钠值均超过170 mmol/L,10 名超过了180 mmol/L。
原发病为腹泻病的有35(43.20%) 例,颅脑疾病的为16(19.75%) 例,捂热综合症的为9(11.11%) 例,心脏复苏术后的为21(25.92%) 例。
在进行治疗过程中,有3 例患儿在入院时已患有严重高钠血症被放弃治疗,剩余患儿中治疗有效57(70.37%) 例,无效21(25.93%) 例,共死亡24(29.63%) 例。
2.2 生存患儿与死亡患儿情况比较
生存患儿与死亡患儿血钠峰值差异比较无统计学意义,但其多脏器功能衰竭与治疗效果却有明显关系,两组差异比较有统计学意义(P<0.05)。见表1。
表1 生存患儿与死亡患儿情况比较[n(%),±s ]
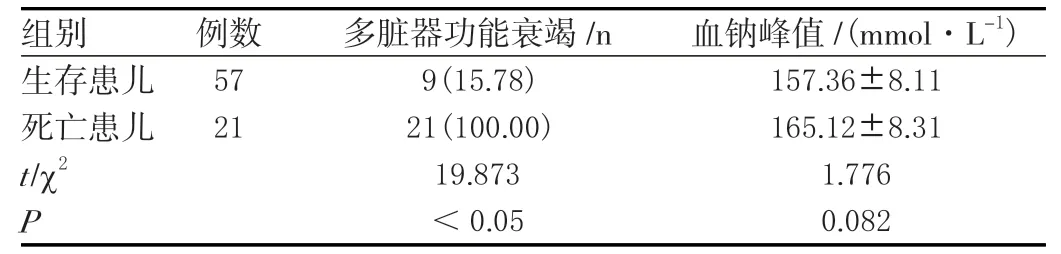
表1 生存患儿与死亡患儿情况比较[n(%),±s ]
例数 多脏器功能衰竭/n 血钠峰值/(mmol·L-1患儿 57 9(15.78) 157.36±8.11组别)生存死亡患儿 21 21(100.00) 165.12±8.31 t/χ2 19.873 1.776 P<0.05 0.082
2.3 高钠血症与治疗预后的关系
研究统计表明,57 名患儿在治疗时,其血钠值控制速度为每小时0.5 ~1.0 mmol/L,最终全部治疗成功;有21 名患儿血钠值控制速度为每小时2.3 ~6.6 mmol/L,该部分患儿在治疗时均表现出程度不一的意识不清症状且有8 名出现抽搐症状,最后均治疗失败。说明患儿在治疗过程中的血钠值控制速度越慢,治疗效果越好。
3 讨 论
危重患儿的高钠血症患病原因与患儿严重腹泻、颅内疾病、捂热综合征等疾病有关,但也与医生在治疗时选择机械通气进行辅助等医源性因素有关,总体致病原因可分为以下几点[3]。①患儿水摄入量较低:重症患儿受到疾病影响处于昏迷或呕吐状态,会出现不能或不会饮水的现象直接影响患儿水的摄入。②水分丢失过多:首先是经呼吸道失水,一些重症患儿在接受治疗时过度的通气也会对患儿呼吸道黏膜组织产生影响,导致大量丢失不含任何电解质的水。第二是因患儿处于发热状态导致的皮肤失水,从而丢失大量的低渗液。第三是经肾失水:一些重症患儿必须通过鼻饲来补充营养物质,也会导致排水量大于排钠量的情况[4]。
本次研究中,选择的81 名危重患儿进行研究,有3例患儿在入院时已患有严重高钠血症被放弃治疗,共有30 名患儿出现多脏器功能衰竭情况,其中21 名因抢救无效而死亡。表明发现患高钠血症的死亡概率与其脏器功能情况有关,研究还表明患者治愈效率与治疗过程中的血钠值控制速度相关,研究中25 名患儿血钠值控制速度为每小时0.5 ~1.0 mmol/L,最终全部治疗成功。
进行疾病治疗时不仅要关注对患儿原发疾病的治疗,还要依据患儿发病原因,控制血钠下降速度,调整补液浓度等。因此其治疗策略可分为以下几点:①对失水过多型患儿:对于重症患儿进行静脉输入1/8 ~1/4 张含钠液,并依照患儿体重数计算好患儿所需水量,对于轻症患者只需增加其饮水量即可。②对丢失大量低渗液患儿:如果患儿出现严重脱水及休克状况时,要先给予生理盐水进行纠正,待患儿情况有所好转后,再使用1/2 ~2/3张含钠液控制其血钠下降,待其始排尿后,采用1/4 张含钠液进行体液补充,于48 h 内将患儿血钠水平平稳降至正常范围,并纠正其脱水症状[5]。③对盐中毒型患儿:可采用利尿剂帮助其提高排水排钠量,依照利尿量输入低渗液[6]。
综上所述,应提高对PICU 危重患儿高钠血症治疗的关注度,在患儿患病后先积极治疗其原发疾病,接下来再针对疾病症状给予相应的治疗,提高治疗效率,降低血钠速度。

