甲巯咪唑联合131I 治疗甲状腺功能亢进的疗效及安全性
冯畅 施克新 杨梅 贺颖
甲状腺功能亢进俗称甲亢,属自身免疫性的一种疾病。该症在我国发生率较高,据调查,发生甲亢总几率在1.2%左右[1]。该症主要因分泌或合成甲状腺激素量过多,机体代谢出现亢进,刺激交感神经使之兴奋,进而引发甲状腺毒症。患甲状后患者出现众多症状,如消瘦、易怒多食、失眠、心悸等,治疗若延误,则代谢亢进,增强兴奋性,损伤肝肾,对患者生命的安全产生危及[2]。口服甲巯咪唑、放射性131I 治疗是治疗该症的两种手段。但前者复发率较高,后者虽起效较快、疗效显著,但不可长期给药,否则会使甲状腺的功能减退风险加大[3]。对此,本文联合131I、甲巯咪唑对甲亢展开治疗,分析其治疗的效果,详细如下。
1 资料与方法
1.1 一般资料 选取2017 年10 月~2019 年3 月在本院就诊的73 例甲亢患者,依据治疗方法不同将其分为对照组(37 例)与观察组(36 例)。其中对照组男18 例,女19 例;年龄32~71 岁,平均年龄(42.22±11.02)岁。观察组男17 例,女19 例;年龄32~71 岁,平均年龄(42.78±11.47)岁。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法 给予对照组甲巯咪唑(Merck Serono GmbH,国药准字H20171157,规格:10 mg)治疗,剂量初始为10 mg/次,3 次/d。治疗初期的患者,每间隔1~2 周到医院复查1 次血常规及肝功,每间隔2~4 周检查甲状腺功能,根据检查结果以及临床表现调整甲巯咪唑用量,要注意观察有无肝损害及白细胞、中性粒细胞减少等副反应。甲状腺功能如果控制较稳定,可1~2 月复查1 次,日常服用2.5~5.0 mg 甲巯咪唑维持治疗;1~2 月治疗后复诊,治愈后3 个月检查甲状腺功能,维持较好,没有复发,可半年后再进行复查。
观察组在其基础上采用131I(原子高科股份有限公司,国药准字H10900099,规格:333 KBq)治疗,开展治疗前需检查放射性核素、B 超、甲状腺触诊,测定甲状腺的碘率,并对甲状腺的质量加以计算。口服于空腹的状态下,剂量初始为10 mg/次,3 次/d,口服甲巯咪唑初期每间隔1~2 周复查血常规及肝功,每间隔2~4 周复查甲状腺功能,依据甲状腺功能结果,同时结合症状调整甲巯咪唑药物剂量,如出现中性粒细胞减少、肝损害、口服甲巯咪唑疗效差、患者自愿接受131I治疗情况下,可给予患者131I 治疗,应用131I 治疗后可依据患者实际情况决定是否短期继续小剂量口服甲巯咪唑,但继续口服甲巯咪唑最长不超过3 个月,131I 治疗后3 个月复查甲状腺功能评估治疗疗效,如甲状腺功能正常,则半年后再复查。
1.3 观察指标及判定标准 ①对比两组患者临床疗效,疗效判定标准:临床各项体征全部消失,检测各项肝、甲状腺功能均处于正常值水平,即为显效;有效控制了甲亢各项体征,肝、甲状腺各项功能数值水平与正常接近,即为有效;临床体征未改变,各项指标数值仍处于异常水平,即为无效[4]。总有效率=(显效+有效)/总例数×100%。②对比两组患者治疗前后甲状腺指标,分析甲状腺各项数据,治疗前后抽取清晨空腹时患者肘静脉血5 ml,离心处理完成后,将上层的血清剥离,保存于冰箱内,温度维持在-70℃。借助德国罗氏公司Cobas e601 型全自动电化学发光免疫分析系统,以电化学发光法开展检测,检测内容包括TPOAb、TGAb、TRAb、TSH、FT4、FT3。③对比两组患者治疗前后骨代谢指标,以放射免疫法对PⅠNP、β-CTx 实施检测,以CT、BGP 实施检测[5]。④对比两组患者不良反应发生情况,包括甲状腺功能减退、白细胞减少、胃肠道反应、皮疹等。
1.4 统计学方法 采用SPSS18.0 统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组患者临床疗效对比 观察组治疗总有效率高于对照组,差异具有统计学意义(P<0.05)。见表1。

表1 两组患者临床疗效对比 [n(%)]
2.2 两组患者治疗前后甲状腺指标对比 治疗前,两组患者TPOAb、TGAb、TRAb、TSH、FT4、FT3水平对比,差异无统计学意义(P>0.05);治疗后,观察组患者TPOAb、TGAb、TRAb、TSH、FT4、FT3水平均优于对照组,差异均具有统计学意义(P<0.05)。见表2。
表2 两组患者治疗前后甲状腺指标对比 ()
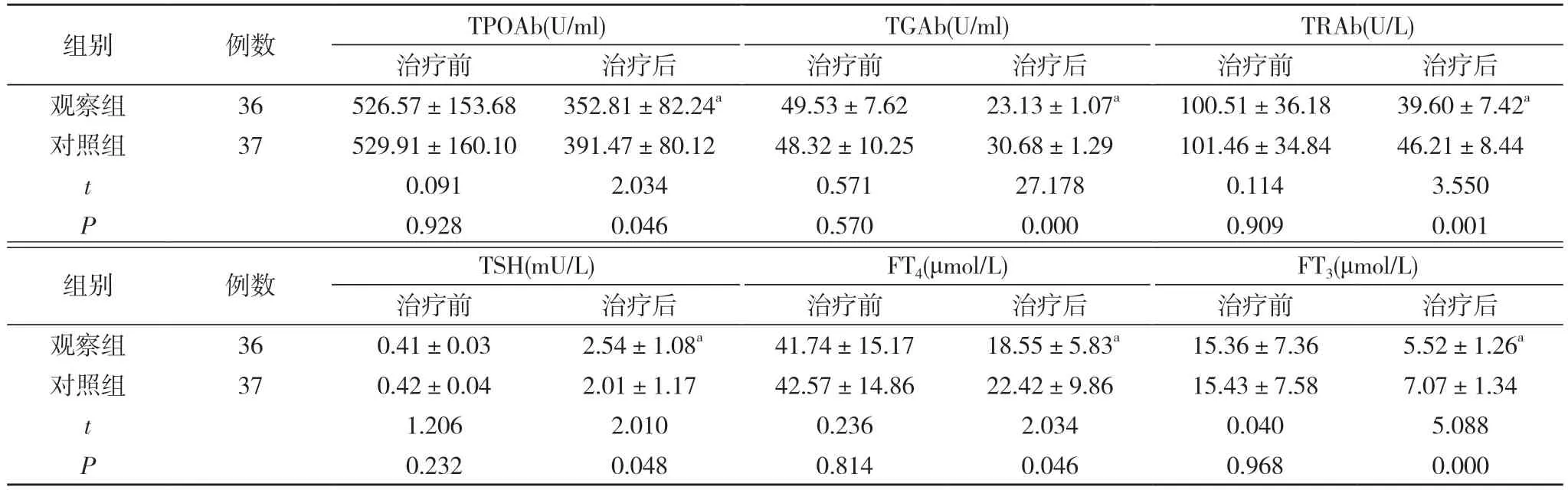
表2 两组患者治疗前后甲状腺指标对比 ()
注:与对照组对比,aP<0.05
2.3 两组患者治疗前后骨代谢指标对比 治疗前,两组患者PⅠNP、β-CTx、CT、BGP 水平比较,差异无统计学意义(P>0.05);治疗后,观察组患者PⅠNP、β-CTx、CT、BGP 水平均低于对照组,差异均具有统计学意义(P<0.05)。见表3。
表3 两组患者治疗前后骨代谢指标对比 ()

表3 两组患者治疗前后骨代谢指标对比 ()
注:与对照组对比,aP<0.05
2.4 两组患者不良反应发生情况对比 两组患者不良反应发生率对比,差异无统计学意义(P>0.05)。见表4。

表4 两组患者不良反应发生情况对比 [n(%)]
3 讨论
过量分泌甲状腺激素是引发甲亢主要的因素,过量激素会入侵循环系统,使多个系统的功能亢进,如中枢、循环、消化、神经等,引发众多疾病[6]。伴随着生活节奏最近几年快速的发展,明显改变了人们生活的习惯,因而发生甲亢的几率逐年也在升高,加大了威胁。现阶段找寻甲亢治疗有效、安全的方案已成为研究的热门。
外科和药物为治疗甲亢主要的手段,前者通常带来的创伤加大,且会引发众多并发症,因而临床较少使用该手段。抗甲亢类药物主要经对离子碘氧化产生抑制,使其过氧化酶的水平降低,使含活性碘、甲状腺酪氨酸偶联的量减少,T3、T4合成有效降低,发挥抗甲亢的作用。但该药物长期使用会损伤肝肾的功能。据相关资料指出,以该类药物治疗甲亢后1 年内,复发率在35%~50%[7]。在I 的衰减期间会对B 射线产生辐射,该射线可对合成分泌甲状腺激素产生阻碍,达到治疗的目的,其特点在于治愈高、复发率低、不良反应少等。因而在甲亢治疗上患者更易接受碘剂,其效果佳、便捷、快速等特点,短时间内可使病情迅速缓解,临床工作者对其十分青睐。据大量资料指出,甲亢治疗时选择131I,疗效显著,且甲状腺癌、白血病等发生风险不会加大[8]。本文中观察组治疗总有效率高于对照组,差异具有统计学意义(P<0.05),表明将二者联合可使治疗效果提升,可能因131I 亲合甲状腺细胞的能力较强,131I 摄入后在甲状腺细胞的周围聚集,破坏其腺泡上皮,合成、分泌甲状腺激素降低有关。
骨骼生长和发育与甲状腺激素间关系较为密切,甲状腺激素适量对骨吸收十分有利,还可使CT、BGP等水平改变,进而对骨中的矿物质代谢加以调节。有关文献指出,甲状腺功能一旦亢进,会使骨吸收面扩大,破骨细胞的活性增大,增加骨的空隙,骨小梁骨因而丢失骨量,发生骨质疏松症[9]。PⅠNP 为Ⅰ型前胶原的一种,属亚型,其合成的速度可对骨转换活跃的程度进行反映,临床将其作为关键指标,用于骨形成的评价。破骨细胞在骨吸收中可分裂Ⅰ型胶原,最终产物即为β-CTx,因而若想了解骨吸收情况,可对β-CTx水平加以检测。
综上所述,甲亢治疗时联合131I、甲巯咪唑,疗效显著,可使甲状腺激素的水平有效降低,骨代谢指标显著改善,且存在较高的安全性,存在推广价值。

