胸部物理治疗集束化管理对机械通气患者脱机状况的影响
单艳丽, 罗金海, 文艳
机械通气是临床上用以支持呼吸的重要手段,尤其在重症监护室(ICU)中得以广泛应用[1]。然而,由于机械通气属于一种有创治疗手段,可能引发谵妄、呼吸机依赖以及呼吸机相关性肺炎(VAP)等一系列并发症,进一步导致患者的康复进程被延缓,甚至增加了死亡的风险[2]。因此,针对机械通气患者的早期康复一直以来都是医护人员研究的热点及难点,其中如何有效辅助患者尽早撤机是早期康复的首要任务[3]。胸部物理治疗是近年来所开展的一种有效促进机械通气患者早期康复的技术,然而,关于其是否能够促进患者脱机尚且存在一定的争议[4]。集束干预策略是集合一系列有循证基础的治疗及措施,用来处理某种难治的临床疾患[5]。鉴于此,本文通过研究机械通气患者经胸部物理治疗集束化管理后对其脱机趋势的作用影响,旨在为临床治疗提供数据支持,现作以下报道。
1 资料与方法
1.1 一般资料
将2017年2月至2019年12月中国科学院大学深圳医院(光明)收治的行机械通气治疗患者82例纳入研究,按随机数字表法分成观察组和常规组,两组各41例。观察组男24例,女17例;年龄33~82岁,平均(59.22±11.39)岁;插管方式:经口插管30例,经鼻插管6例,其他5例;疾病类型:脓毒症10例,慢性肝病6例,终末期肾病9例,重症肺炎11例,其他5例;APACHE-Ⅱ评分19~26分,平均(22.66±2.74)分。常规组男25例,女16例;年龄32~84岁,平均(59.31±11.44)岁;插管方式:经口插管32例,经鼻插管5例,其他4例;疾病类型:脓毒症11例,慢性肝病4例,终末期肾病9例,重症肺炎12例,其他5例;APACHE-Ⅱ评分19~27分,平均(22.70±2.76)分。两组上述指标比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①所有受试者年龄超过20岁;②均行机械通气治疗;③意识清晰,可配合完成呼吸训练和(或)呼吸控制;④预计机械通气时间≥3 d。排除标准:①合并胸部理疗禁忌症者;②妊娠期或哺乳期女性;③合并颈椎骨折、四肢缺陷或肋骨骨折者;④研究过程中因各种原因退出或死亡者;⑤脑卒中或(和)接受心肺复苏术治疗者;⑥气管切开患者。所有受试者均在知情同意书上签字,本研究经医院伦理委员会审批通过。
1.2 研究方法
常规组实施常规干预,主要内容涵盖早期营养支持,容量检测,抗感染,基础护理,管道护理,按需吸痰以及常规物理治疗等。其中物理治疗内容如下:①扣背,每天2次,由外向内,自下而上,干预时间为餐后2 h或餐前30 min,力度以不引起患者疼痛及皮肤发红为标准。每个部位每次叩击时间在2 min以内。②机械振动仪辅助排痰:按照患者的具体病情,进行床边机械振动排痰,15~20 min/次,每8小时1次。
观察组则于常规组的基础上采用胸部物理治疗集束化管理:①管床医生、管床护士以及康复科医生在讨论后分别于患者入住ICU机械通气24 h内,对患者胸部理疗指征、循环状态以及饮食状况等进行综合评估。合理选择镇静时间段,按照评估结果完成个体化胸部理疗方案的制定。②管床护士以及康复师查看患者的护理记录单、实验室检查结果、影像学检查结果以及48 h内病程记录,对患者的意识以及依从性进行评估,完善各类管道的固定。每次干预完成后,明确患者的生命体征变化、循环状况以及严重并发症发生情况。③由护士协助心肺康复师进行呼吸肌的训练以及引导。如横隔阻力训练:在患者上腹部肌位放1~2 kg的沙袋或康复师徒手用手掌在上部加压,嘱咐患者吸气时鼓起肚子,将膈肌往上抬。④胸腔松动练习:治疗师将双手放置在侧胸壁或腹部感受患者的呼气相以及吸气相,吸气时不施加压力,并随着患者的吸气缓慢向上抬手。随后,于患者呼气末出现明显的痰鸣音部位快速高频振动,促进细小支气管痰液松动,并排入大气道。⑤有效气道廓清训练:对患者胸或背部进行扣拍,方向为肋骨走向大气道方向。双手手指弯曲并拢,促使手掌呈空杯状,迅速且有规律地叩击胸壁,力度以患者耐受且皮肤不变红为宜。两侧痰鸣音相对明显的患者,若不存在体位禁忌症且病情稳定,实施体位引流,以患者耐受和不引起生命体征剧烈变化为宜。上述操作5~10 min/次,每天2次,干预时机为餐后2 h或餐前30 min。
1.3 评价指标
两组干预时间均为入住ICU期间。比较两组干预前后肺氧合功能变化情况,脱机成功率以及脱机时间、ICU住院时间,并发症发生情况,满意度情况。其中肺氧合功能的评估主要是通过浅快呼吸指数(RSBI)以及氧合指数(OI)实现。RSBI=呼吸频率/潮气量;OI=吸氧浓度/动脉氧分压。并发症主要涵盖谵妄、ICU获得性衰弱以及呼吸机相关性肺炎(VAP)。以满意度评估量表完成对患者满意度的判定:涵盖(十分满意,较满意,不满意)3个选项,满意度=(十分满意+较满意)患者数/总患者数×100%。
1.4 统计学方法

2 结果
2.1 干预前后两组RSBI以及OI对比
干预前,两组RSBI以及OI值比较差异无统计学意义(P>0.05);干预后,观察组RSBI低于常规组,而OI高于常规组(均P<0.05),见表1。
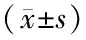
表1 干预前后两组RSBI以及OI对比
2.2 两组脱机成功率以及脱机时间、ICU住院时间对比
观察组脱机成功率高于常规组,而脱机时间、ICU住院时间均短于常规组(均P<0.05),见表2。

表2 两组脱机成功率以及脱机时间、ICU住院时间对比
2.3 两组并发症发生情况对比
观察组并发症总发生率低于常规组(P<0.05),见表3。
2.4 两组满意度对比
观察组满意度高于常规组(P<0.05),见表4。
3 讨论
目前,临床上针对机械通气患者的早期康复干预措施包括早期活动、气道管理以及胸部物理治疗等,其中胸部物理治疗主要内容涵盖胸部扣拍、呼吸肌训练、手法震动排痰、呼吸引导、主动循环呼吸技术以及体位引流等[6-8]。目前,临床上已有不少研究报道证实胸部物理治疗于非机械通气患者具有显著的疗效,但关于其应用于机械通气患者中的效果尚且存在差异性意见[9-11]。
3.1 集束化胸部物理治疗对患者肺功能以及脱机状况的影响
本研究结果发现,干预后观察组RSBI低于常规组,而OI高于常规组。这在孙烯辉等[12]的研究报道中得以佐证。分析原因,笔者认为胸部物理综合治疗内容主要包括胸壁扣拍,呼吸训练和引导,体位引流以及手法震动排痰等,可发挥增进气道廓清效果以及重建呼吸模式的作用,从而可在一定程度上弥补常规干预的不足,进一步促进患者肺氧合功能的改善。且早期呼吸训练可帮助患者重建自主呼吸模式,同时有利于膈肌萎缩的预防,进一步达到改善肺氧合功能的目的[13]。然而,在临床实际工作中我们需注意,对机械通气患者治疗期间进行胸部扣拍、体位引流以及手法震动排痰前,均应对患者的病情进行全面评估,并严密监测各项生命体征,其中呼吸训练亦应保证和呼吸机模式以及患者疲乏阈值相符,不然将会导致心律不齐、颅内压增高以及胃食管反流的风险增加。此外,观察组脱机成功率高于常规组,而脱机时间、ICU住院时间均短于常规组。这表明了在常规干预的基础上增用胸部物理综合治疗,对机械通气患者脱机具有促进作用。究其原因,胸部物理综合治疗可有效促进患者局部或全身运动、感觉功能的增强,避免肌肉萎缩,从而维持正常的肢体活动,促进神经功能的恢复。同时,该干预方式可有效促进呼吸机肌力的恢复,从而提高了脱机成功率,缩短脱机时间。
3.2 集束化胸部物理治疗对肺部相关并发症及满意度的影响
由本研究结果可见,观察组并发症总发生率低于常规组。这提示了胸部物理综合治疗在降低机械通气患者肺部相关并发症发生率方面效果明显。其中主要原因可能在于:胸部物理综合治疗有利于气道廓清的强化,同时促进气道顺应性,从而降低肺部相关并发症的发生。且胸部扣拍所产生的压力可促进痰液的排出,同时增加呼出潮气量,促进血液循环,并增进呼吸运动,有利于降低肺部相关并发症发生风险,这也与龚贝贝等[14]的报道结论基本相符。然而,另有相关研究报道[15-17]指出:高频机械吸痰会导致气道出血以及感染风险的增高。提示了机械振动排痰可能不适用于所有机械通气患者中,这为今后的研究提供了方向,可能通过全面评估患者具体情况,继而制定个性化排痰方案,从而达到降低相关并发症发生率的目的。本研究结果还发现观察组满意度高于常规组。这提示了胸部物理综合治疗可明显提高机械通气患者的满意度。分析原因,可能和该干预方式提高了脱机成功率以及安全性较好有关[18-20]。
综上所述,集束化胸部物理治疗措施在改善机械通气患者肺氧合功能方面效果明显,有利于降低并发症发生风险,促进脱机,具有较高的临床推广应用价值。然而,本研究尚且存在一定的不足之处,如本研究将脱机时间以及ICU住院时间作为观察指标,并未考虑个体差异、呼吸机参数/模式设置及撤机标准等因素对上述指标的影响,从而可能导致研究结果发生偏颇,值得临床重点关注。

