恶性萎缩性丘疹病致小肠穿孔、脑梗塞伴脑出血一例报告
林益凯,孙国安,蔡哲锋,胡群艳,孙雨馨
作者单位: 315300 浙江省慈溪,慈溪市人民医院
恶性萎缩性丘疹病(MAP)是一种罕见的血管闭塞性疾病,除皮肤外,常累及胃肠道及中枢神经系统,既往的个案报道几乎都只涉及胃肠道或中枢神经系统的单个病变,因为同时导致胃肠道和中枢神经系统严重病变较为罕见。本文就1 例累及胃肠道及中枢神经系统的MAP 报道如下。
1 病例
患者,男,26岁,因“腹痛腹胀伴肛门停止排气排便24 h”于2020 年8 月4 日急诊入院。患者24 h 前出现持续性腹部绞痛,伴腹胀、恶心呕吐及肛门停止排气排便,当地医院治疗无缓解后转来本院。查体:急性病容,颈部、躯干部及四肢散在丘疹样病变,直径0.3 ~1.0 cm,部分已愈,大部分中央凹陷,呈瓷白色,周围隆起伴红晕(封四彩图11),腹稍隆,全腹压痛,伴肌紧张及反跳痛。体温38.9 ℃,心率80 次/min,血压98/64 mmHg(1 mmHg≈0.133 kPa)。辅助检查:白细胞19.6×109/L,中性粒细胞比值94.5%,淋巴细胞比值2.3%,红细胞5.84×1012/L,血红蛋白173 g/L,红细胞压积52.7%,血小板418×109/L。凝血功能:凝血酶时间15.9 s,凝血酶原时间18.7 s,部分凝血活酶时间30.10 s,国际标准化比值1.490。生化:乳酸脱氢酶568 U/L,肌酸激酶117 U/L,肌酸激酶同工酶17 U/L,谷草转氨酶30 U/L,谷丙转氨酶33 U/L,尿素4.3 mmol/L,肌酐123 mol/L,淀粉酶73 U/L,脂肪酶54 U/L。腹部CT:上腹部小肠轻度扩张伴积气积液,局部肠壁稍增厚、模糊。
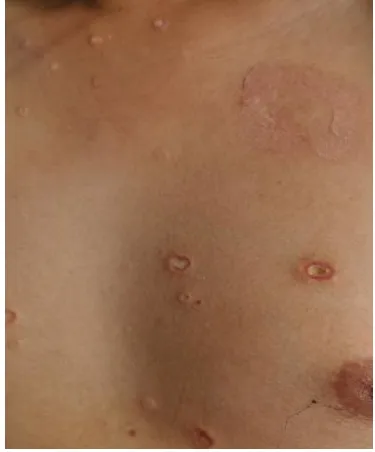
图11 颈胸部皮肤病变
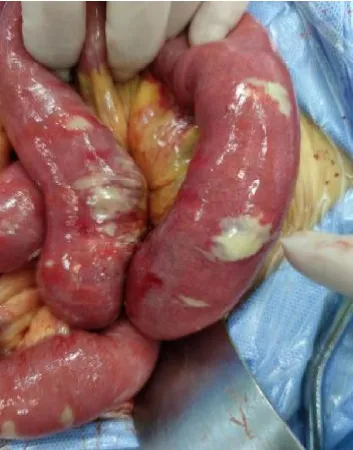
图12 小肠术中病变情况

图13 颅脑MRI 影像
考虑腹膜炎诊断,急诊行“剖腹探查术+小肠穿孔修补术+肠梗阻导管置入术”,术中探查发现,进腹即见淡黄色脓性液体,约200 ml,取部分脓液送细菌培养后吸净;探查肝、胆、胃、结肠无穿孔等病变,全小肠壁广泛斑点状化脓,大小不一,最大约1.5 cm×2 cm,空肠最严重,距屈氏韧带50 ~70 cm 处小肠系膜缘肠壁穿孔(封四彩图12)。根据患者术中探查情况,结合患者皮肤病变及术中皮肤科等相关科室会诊,查询相关文献,考虑诊断“恶性萎缩性丘疹病”,术后追问患者皮肤病史,患者自诉已发现皮肤病变1 年余,数次皮肤科就诊,考虑“银屑病”,予外用药膏对症治疗,可部分缓解。
术后予肠梗阻导管减压、禁食、抗感染抑酸及营养支持对症治疗,并予地塞米松对症及低分子肝素钠皮下注射等治疗,患者情况稳定,腹痛情况好转,胃肠功能逐渐恢复,进食流质后无不适。同时进一步完善相关检查,腹水送培养结果为大肠埃希菌。查血沉数值升高38mm/h,血凝提示D-二聚体升高1450 g/L。小肠穿孔组织病理示黏膜慢性炎伴糜烂及肉芽组织增生。皮肤病损取活检,病理示皮肤组织慢性炎伴局部溃疡形成,局部胶原纤维增生。
入院10 d 查房时家属诉患者无法喊出家属姓名,但神智清楚,对答基本切题,口角不歪,伸舌居中,四肢肌力正常,病理征阴性,神经内科会诊后,建议颅脑磁共振检查。颅脑磁共振+MRA 示:右侧枕叶斑点状脑梗塞,左侧颞枕叶梗塞伴出血可能少许蛛网膜下腔出血可能(见封四彩图13);脑MRA 示脑动脉主干未见明显异常。神经内科会诊后考虑患者不全性失语情况与检查结果相符。
患者于检查后3 d 自动出院,要求至上海瑞金医院进一步就诊,出院时患者情况稳定,进食流质无不适,无腹痛腹胀情况。出院1 周后回访,上海瑞金医院亦诊断“恶性萎缩性丘疹病”,无特殊处理。出院1个月后回访,患者家属诉患者情况稳定,在家休养,病情无加重。
2 讨论
恶性萎缩性丘疹病(MAP)是一种不明原因的血管性疾病,在1941 由Kohlmimer 首次报道,在1942 年由Degos 第一次命名,故又称Degos 病[1]。该病较罕见,根据万方数据库及知网等数据库查询,我国李英华等[2]于1965 年曾报道1 例,此后有散在个案报道,到目前不足百例。目前其病因尚不清楚,但病毒感染、自身免疫性疾病、凝血功能障碍和血管炎都被认为是潜在的致病机制[3]。国外研究报告了该病家族性的发生,也可以认为其与遗传因素有关,而且任何年龄都可能发病,好发年龄为20 ~50岁,男女发病比例为1∶1.4[4]。
MAP 被认为是一种渐进的影响中小型血管的血管闭塞性疾病,以其独特的皮肤表现为特征,即散发于躯干和四肢近端的丘疹,面部、手、足很少累及,大部分是无症状的,丘疹中央呈凹陷的瓷白色萎缩,伴周围轻微隆起的毛细血管扩张的边缘,组织学表现多为楔形真皮表皮坏死和血管血栓形成,血管周围淋巴细胞浸润[5]。除皮肤外,可影响多个系统脏器,胃肠道、中枢神经系统多见,肾脏、心、肺、肝脏、眼睛等其他器官也可受到影响。小肠是最常见最容易累及的器官。据统计,50%~60%可累及胃肠道,20%可累及中枢神经系统,13%可累及眼部[6],不过儿童以神经系统累及更为常见[7]。其常表现为皮肤先发丘疹,数月至数年后发生其他系统脏器损害,如肠穿孔、腹膜炎、脑血栓、脑出血、脑炎、神经根病及脊髓炎等[8]。虽然胃肠道和中枢神经系统最容易累及,但有学者认为同时导致胃肠道和中枢神经系统严重病变是非常罕见的。
MAP 伴发其它系统脏器受累时疾病发展较快,死亡率高,约50%~60%在2 ~3 年内病死,大多数是由于胃肠道的坏死穿孔。也有病变一直局限于皮肤病损,未有其他系统脏器受累者,此类称为良性萎缩性丘疹病,有文章认为良性萎缩性丘疹病不仅有良好的预后,而且在相当长一段时间后病变也会消退[9]。
本病的诊断主要依据典型的皮肤病变、其他系统脏器的受累和组织病理检查来诊断. 因该病患者常因急腹症来就诊,故将胃肠道病变和皮肤病变联系起来是诊断的困难之处。而且该病无特异性实验室检测结果[10],但可以通过检测排除一些需要鉴别的疾病。需注意的是并不是所有病例都有支持性的病理证据,曾有个案报道2 家医院2 次活检均未有支持性依据,考虑与取材部位及皮损时期有关[11]。本病例皮肤病损的病理描述就未提及相关依据。
MAP预后差,无确切及针对性的治疗方法,现多采用传统治疗方案,多用阿司匹林、双嘧达莫、低分子肝素等药物治疗。而且这些药物在病情早期只累及皮肤时,才能有效[12]。对使用免疫抑制类药物,如糖皮质激素,存在争议,有些作者认为是无效的,甚至可加重胃肠道情况[13],也有个案报道明确显示累及肠道时激素治疗有效,且延缓了疾病进展[14]。因为几乎都是个案报道,缺乏大样本数据支持,所以对是否应用激素应持审慎的态度。此外也有个案报道称免疫球蛋白治疗后病情好转[15],以及一些新的有效的药物报道,如依库珠单抗、曲前列环素等[16]。而一旦出现消化道穿孔,腹膜炎等情况时,病情已晚期,患者一般情况较差,只能通过外科手术治疗,患者病情发展快,预后差。部分患者即使术后恢复,数周或数月后也会发生二次穿孔,甚至多次穿孔,最终病死[17]。

