266 例下咽部及食管上段异物临床特点及诊治分析
许勇 黄涓涓 陈俊杰 赖亚栋 庄涵虚
咽食管异物是消化内镜医生及耳鼻喉科医生常见临床急诊。既往,咽食管异物均由耳鼻喉科医生处理,咽部异物多通过喉镜取出,食管异物可通过硬式食管镜取出。但硬式食管镜需要全麻,费用较高,有一定的局限性,因此随着软式电子内镜技术的发展,尤其电子胃镜的应用,目前常规食管异物更多由消化内镜医生经电子胃镜取出[1]。下咽部异物及食管上段异物,因其位置的特殊性,临床表现相似,在临床上有时候不容易区分,临床工作中,常有怀疑咽部异物行电子喉镜检查未发现异物,进一步行电子胃镜检查发现异物位于食管的病例,也有部分怀疑食管异物行电子胃镜检查,最后发现异物位于下咽部的病例。因此,本文通过分析2019 年7 月—2020 年2 月就诊我院,并明确诊断为咽食管上段异物的病例,了解二者的临床表现及异物特点,探讨其诊治策略。
1 对象与方法
1.1 研究对象
2019 年7 月—2020 年2 月我院因怀疑咽喉部及食管上段异物行电子胃镜检查243 例,电子喉镜检查463 例。其中明确咽部异物170 例,其中男性78 例,女性92 例,年龄2~90 岁,平均年龄(43.34±18.85)岁;明确食管上段异物96 例。其中男性38 例,女性58 例,年龄8~94 岁,平均年龄(51.86±15.60)岁。
1.2 研究方法
收集关于研究对象的性别、年龄、治疗手段、异物位置、异物种类等信息。下咽部异物指口咽水平以下的异物。并发症指根据内镜表现,分为黏膜损伤、溃疡、穿孔。
1.3 观察内容
(1)下咽部异物与食管上段异物临床特点分析;(2)异物特点分析;(3)并发症发生情况,就诊时间与食管异物引起并发症的关系。
1.4 统计学分析
通过SPSS 20.0 软件进行统计分析,计数资料采用(%)表示,比较采用χ2检验;计量资料采用()示,以P<0.05 为差异有统计学意义。
2 结果
2019 年7 月—2020 年2 月我院期间,我院共明确诊断咽部异物170 例,经电子喉镜取出158 例,电子胃镜取出11 例,支撑喉镜下取出1 例;位于舌根106 例,扁桃体窝25 例,梨状窝23 例,咽侧壁11 例,会厌谷5 例;明确诊断食管上段异物96 例,经电子胃镜成功取出95 例,外科手术取出1 例,其中食管入口34 例。
2.1 临床表现
咽部及食管上段异物临床表现类似。本研究中,所有下咽部及食管上段异物均有明确误吞异物史;最常见的表现为吞咽疼痛合并吞咽异物感,疼痛部位多位于下咽部。其中,94.1%(160/170)的下咽部异物及92.7%(89/96)的上段食管异物均有异物感及吞咽疼痛感。
2.2 异物特点
无论是咽部异物还是食管上段异物,均以细长型鱼刺为主,其中咽部鱼刺占比达到91.76%(156/170),食管上段异物中,鱼刺占37.50%(36/96),骨头占36.46%(35/96)。食管异物更加具有多样性,有更多不规则型骨头及贝壳、果核等。此外,其中有14 例合并有食管癌或食管癌术病例,其异物均为食物团块。
2.3 并发症分析
下咽部及食管上段异物并发症发生情况见表1。158 例经电子喉镜取出的咽部异物中,5 例并发黏膜溃疡,10 例发生黏膜损伤;11 例经电子胃镜取出的咽部异物中,3 例发生黏膜损伤,1 例出现黏膜溃疡,可见化脓,其从发病至就诊时间为3 d;1 例经支撑喉镜取出者并发穿孔。96 例食管异物中,黏膜损伤43 例,局部溃疡形成7 例,出现食管穿孔9 例,出现消化道穿孔患者的就诊时间均大于48 h。食管异物并发症率明显高于下咽部异物,差异有统计学意义(P<0.05)(表1)。
2.4 电子胃镜发现及取出咽部异物更有优势
部分咽部异物也可经过电子胃镜取出,且可以发现电子喉镜未发现的咽部异物。本研究中,经电子胃镜取出11 例咽部异物(8例鱼刺/3 例骨头,梨状窝7 例,会厌谷2 例,咽后壁2 例),其中3 例行电子喉镜检查未发现明确咽喉部异物,怀疑食管异物行电子胃镜检查,但发现异物在咽喉部,并顺利取出;2 例电子喉镜下发现咽部异物,但取出困难,后使用带透明帽电子胃镜取出;6例因怀疑为食管异物未行电子喉镜检查,而直接行电子胃镜检查,术中发现异物位于下咽部(位于梨状窝例),并成功取出异物,无明显并发症,均为鱼刺。
3 讨论
咽部及食管异物均是由饮食不慎、误吞引起。因食物均是先经过下咽部再通过食管入口进入食管,因此,所有的食管异物都有可能先引起咽部损伤后再进入食管,同时由于下咽部及食管上段解剖位置相近,因此下咽部及食管异物临床表现类似[2]。
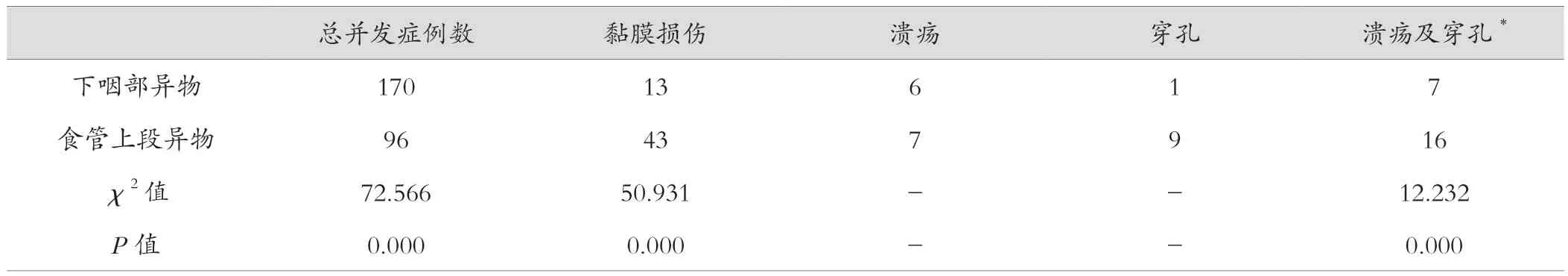
表1 下咽部、食管上段异物并发症发生情况(例)
异物种类上,与北方异物枣核多见不同[3],本研究异物以鱼刺最多见,尤其下咽部异物中,细长型鱼刺占比达到90%以上。除鱼刺外,骨头也是食管上段异物主要部分。枣核仅有2 例。异物种类的差异,可能主要是由于南北方饮食结构的差异有关。此外,如合并有食管基础疾病,比如食管肿物或食管癌术后,异物则以食物团块为主,考虑与吻合口及肿物引起管腔狭窄有关。本研究中,咽部异物多为细长型鱼刺,骨头引起咽部异物少见,可能与骨头异物较大、外形不规则有关。因此,对主诉误服骨头,怀疑咽部异物而电子喉镜阴性的患者,最好进一步行电子胃镜检查以排除食管异物。
并发症方面,既往已有较多文献报道就诊时间越长,发生消化道穿孔可能性越高[4-5]。本研究结果与既往文献报道相符合。本研究有1 例患者,因怀疑食管异物行胃镜检查过程中出现呕吐大量胃内容物,检查结果见黏膜损伤,术后患者吞咽疼痛症状有改善,遂行门诊随诊,但1 周后因颈部疼痛复诊,行CT 检查异物位于食管壁外,行颈部切开手术取出异物,提示尽管尽早取出异物可减少异物相关并发症,但在进食较多,且未行气管插管麻醉情况下,仍需要有一定的禁食时间,以免呕吐物返流误吸引,中国上消化道异物处理专家共识建议应禁食至少4~6 小时[6]。也提示我们,如果患者症状持续存在,应尽早行颈胸部CT 检查以排除壁外异物。食管异物并发症较咽部异物并发症更高,可能与咽部更为敏感,就诊更为及时有关。
本研究中,经电子胃镜取出下咽部异物11 例,其中3 例电子喉镜检查未发现异物,而行电子胃镜检查发现,其部位多位于咽部较隐蔽的梨状窝,异物多较小,可能与胃镜放大倍数更高、视频图像更清晰有关[7-8],且带透明帽胃镜可以拨开咽后壁黏膜及会厌,能够做到隐蔽部位观察,可能具有一定优势。2 例咽喉部异物电子喉镜取出失败,电子胃镜下成功取出,也可能因为透明帽拨开周围组织,改善视野、增加操作空间[9]。近期,也有多项研究提示电子胃镜在下咽部早期癌中的应用价值,也说明电子胃镜在下咽部的观察诊断方面更有优势[10-11]。另一方面,对怀疑食管上段异物的患者,如食管未见明显异物,电子胃镜检查时也应对咽部,尤其是梨状窝及会厌根部进行仔细观察,以防电子喉镜漏诊[12-13]。此外,通过电子胃镜取咽部异物似乎更容易发生黏膜损伤,可能与电子胃镜镜身长,操作稳定性较差有关,不过,黏膜损伤程度均较轻,均在短期内自行恢复。本研究此类病例较少,仍需进一步大样本研究。
总之,下咽部异物及食管上段异物是消化内镜医生、耳鼻喉科医生共同面对的急诊疾病,消化内镜医生和耳鼻喉科医生互相协作,充分利用电子胃镜及电子喉镜的优势,可以取长补短,减少漏诊,使用创伤最小的方法取出异物,让患者获益。

