BIS联合rSO2指导麻醉深度调节对老年髋关节置换术后谵妄的影响
唐佳,陈齐,张慕春,王朵朵,胡宪文通信作者
(安徽医科大学第二附属医院麻醉科,安徽 合肥 230601)
0 引言
术后谵妄(POD)[1]是老年患者术后常见并发症,常发生于术后24-72h。POD影响老年患者术后睡眠质量,引起术后跌伤、抑郁和自残,还能够增加术后肺部感染,褥疮以及静脉血栓的发生率,导致术后或出院后6个月和12个月内的病死率明显增加。同时此类病人可伴长期的认知功能障碍,严重影响病人的术后康复及生存质量[2]。老年患者一般POD发生率约为10%,关节置换术、股骨胫骨骨折手术等大手术POD发生率为24%~50%[3]。一项META[4]分析显示虽然术中借助脑电双频指数(BIS)、脑氧饱和度(rSO2)进行脑功能监测可以降低POD发生的风险,但单用效果有限。故本研究旨研究麻醉管理对降低老年髋关节置换术术后谵妄发生率的价值。
1 资料与方法
1.1 一般资料
本研究经我院伦理委员会批准[PJ-YX2019-047(F1)],并与患者及家属签署知情同意书。筛选我院2019年3月至2019年10月择期全麻下行髋关节置换术的150例老年患者。纳入标准:性别不限,年龄65-85岁,均接受股骨胫骨骨折髋关节置换术(具备相关手术指征),行喉罩全麻,ASA II或III级,入院前半年内无服用精神类药物史,无肝肾功能障碍,术前体温正常,能正确理解简易智力量表(MMSE)评分,排除不能配合评分测定和低于相应文化程度最低评分者(文盲≤17分,小学≤20分,中学≤22分,大学≤23分)。排除标准:局部感染,合并酒精相关疾病、心脑血管疾病、高钠或低钠血症、凝血功能障碍及精神疾病、感觉障碍等。
1.2 分组与方法
采用随机数字表法分为三组:采用随机数字表法分为三组:BIS监测组(A组),rSO2监测组(B组),BIS联合rSO2监测组(C组),各组BIS值控制在50-60、rSO2值控制在60%-70%。
麻醉方法:术前常规禁食8h,禁饮4h。入手术室后,常规监测心电图(ECG)和脉搏血氧饱和度(SpO2),开放上肢静脉通路,桡动脉穿刺并测压;A组连接脑电双频指数监测仪(BIS VISTA,Apspect Medicai),B组连接脑氧饱和度监测仪(型号:EGOS-600A,苏州爱琴生物医疗电子有限公司),C组联合BIS和脑氧饱和度监测。麻醉诱导:依次缓慢静脉注射依托咪酯0.2mg·kg-1,舒芬太尼0.4μg·kg-1,顺阿曲库铵0.2mg·kg-1。置入喉罩后行机械通气,维持呼气末二氧化碳分压(PETCO2)35-45mmHg(1mmHg=0.133kPa),吸入氧浓度(FiO2)为1.0,潮气量(VT)8 mL/kg,呼吸频率10~12次/min。麻醉维持:持续泵注丙泊酚4-8mg·(kg·h)-1,瑞芬太尼0.1-0.3μg·(kg·min)-1,顺苯磺阿曲库铵3-4μg·(kg·min)-1。A组:根据BIS值调整麻醉深度,主要通过调整丙泊酚麻醉药物的输注速度使得BIS值维持在目标值范围50-60内;B组:根据脑氧饱和度值进行相应的麻醉管理,维持rSO2范围在60%~70%。rSO2的绝对值小于60%或是低于基础值的20%就应进行干预治疗,调整措施为提高氧浓度、调整血压及血色素等;C组:联合BIS和脑氧饱和度监测,使得BIS 值维持在目标值范围50-60内,rSO2维持在60%~70%范围内,调整措施为调整丙泊酚麻醉药物的输注速度、提高氧浓度、调整血压及血色素等。使用医用电热毯保温(电热毯温度维持于38 ℃),手术结束前40min 停用顺苯磺阿曲库铵,术毕停止输注瑞芬太尼和丙泊酚。待患者充分恢复自主呼吸,拔除喉罩后送入PACU继续观察。术后各组均给与静脉自控镇痛(PCIA),主要方案为舒芬太尼1.75μg·kg-1+格拉司琼2mg+生理盐水稀释至100mL,背景剂量2 mL/h,PCA 0.5mL,锁定时间15 min。
1.3 观察指标
(1)记录术中入室后(T0)、诱导后(T1)、插喉罩即刻(T2)、插管后3min(T3)、切皮(T4)、术中30min(T5)、术中60 min(T6)及手术结束(T7)时的平均动脉压(MAP)和心率(HR)。(2)记录各组术中麻醉药及血管活性药用量、失血量、手术时间及术后POD发生率,并记录PACU苏醒期躁动、恶心呕吐(PONV)、发热、低氧血症等并发症发生率。使用CAM-CR评分量表评估患者是否发生POD,CAM-CR评分量表包括的项目有急性起病、注意障碍、定向障碍、记忆力减退、知觉减退、兴奋、迟滞、病情波动、睡眠—觉醒周期的改变共11项;评定标准:19分以下提示该患者没有POD,20~22分提示该患者可疑有POD,22分以上提示该患者有POD[5]。(3)记录各组患者术后第1天、2天、3天每天上午10点的疼痛VAS评分,并记录术后镇痛药使用情况。
1.4 统计分析
采用SPSS 16.0统计软件进行分析。正态分布的计量资料用均数±标准差(±s)表示,多组间比较采用单因素方差分析(两两比较进行LSD-t检验);计数资料采用率(%)表示,组间比较采用χ2检验;并采用Logistic回归分析筛选术后POD的危险因素。P<0.05 为差异有统计学意义。
2 结果
本研究共纳入150例患者。A、B、C组各50例。三组手术麻醉均顺利进行,术中均未输血,三组患者年龄、性别构成比、ASA分级、BMI、术前Hb、术中失血量及手术时间等均无统计学差异(P>0.05)。见表1。
三组患者术中各时点HR、MAP均无统计学差异(P>0.05)。见表2。
与A、B组相比,C组术中麻醉药丙泊酚和瑞芬太尼用量显著少(P<0.05),三组术中使用血管活性药物麻黄碱、去氧肾上腺素例数所占百分比无统计学差异(P>0.05),见表3。
三组术后第1、2、3d的疼痛VAS评分比较无显著差异(P>0.05);而与A、B组相比,C组术后第2、3d的CAM-CR评分明显较低(P<0.05),见表4。
与A、B组相比,C组POD发生率及苏醒期躁动发生率明显降低(P<0.05);三组患者术后PACU中PONV、发热、低氧血症等并发症发生率比较无统计学差异(P>0.05),见表5。
将可能影响术后POD的指标纳入Logistic回归模型进行分析,结果显示年龄、术中丙泊酚和瑞芬太尼用药量、苏醒期躁动为患者术后POD的危险因素(P<0.05),见表6。
表1 三组患者一般资料比较(±s)

表1 三组患者一般资料比较(±s)
组别 例数 年龄(岁) 男/女(例)ASAII/III(例) BMI(kg/m2) 术前Hb(g/l) 手术时间(min) 术中失血量(mL)A组 50 67.3±7.6 24/26 33/17 23.8±4.1 125.4±15.4 120.24±16.39 231.55±34.67 B组 50 68.2±8.7 22/28 35/15 24.2±4.0 123.8±14.4 121.10±21.01 228.90±36.29 C组 50 69.3±8.3 21/29 31/19 23.4±3.4 123.1±19.1 119.76±19.45 230.67±39.20
表2 三组患者血流动力学参数比较(±s)
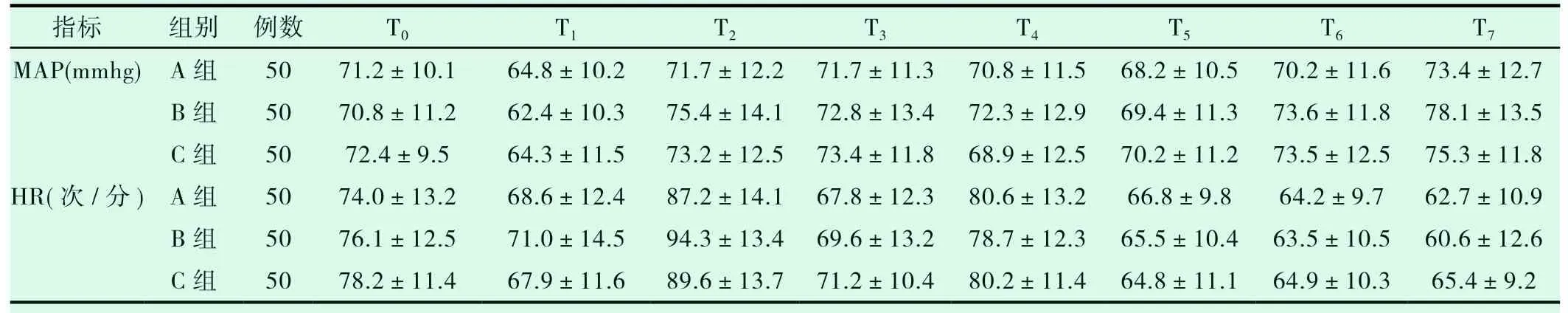
表2 三组患者血流动力学参数比较(±s)
指标 组别 例数 T0 T1 T2 T3 T4 T5 T6 T7 MAP(mmhg)A组 50 71.2±10.1 64.8±10.2 71.7±12.2 71.7±11.3 70.8±11.5 68.2±10.5 70.2±11.6 73.4±12.7 B组 50 70.8±11.2 62.4±10.3 75.4±14.1 72.8±13.4 72.3±12.9 69.4±11.3 73.6±11.8 78.1±13.5 C组 50 72.4±9.5 64.3±11.5 73.2±12.5 73.4±11.8 68.9±12.5 70.2±11.2 73.5±12.5 75.3±11.8 HR(次/分)A组 50 74.0±13.2 68.6±12.4 87.2±14.1 67.8±12.3 80.6±13.2 66.8±9.8 64.2±9.7 62.7±10.9 B组 50 76.1±12.5 71.0±14.5 94.3±13.4 69.6±13.2 78.7±12.3 65.5±10.4 63.5±10.5 60.6±12.6 C组 50 78.2±11.4 67.9±11.6 89.6±13.7 71.2±10.4 80.2±11.4 64.8±11.1 64.9±10.3 65.4±9.2
表3 三组患者术中用药比较(±s)
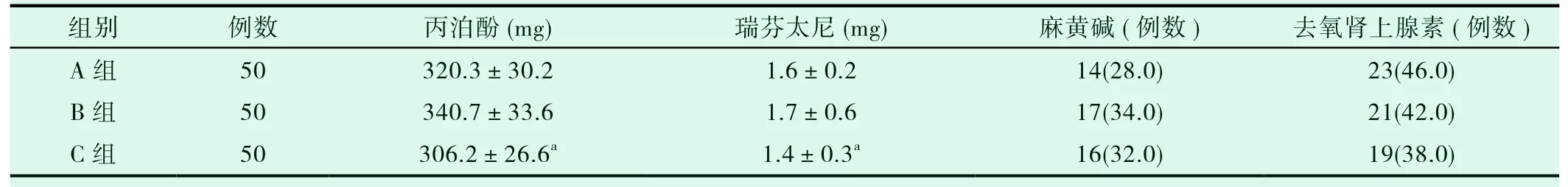
表3 三组患者术中用药比较(±s)
注:与A、B两组比较, aP<0.05。
组别 例数 丙泊酚(mg) 瑞芬太尼(mg) 麻黄碱(例数) 去氧肾上腺素(例数)A组 50 320.3±30.2 1.6±0.2 14(28.0) 23(46.0)B组 50 340.7±33.6 1.7±0.6 17(34.0) 21(42.0)C组 50 306.2±26.6a 1.4±0.3a 16(32.0) 19(38.0)
表4 三组患者术后3d CAM-CR评分、VAS评分比较(±s,分)
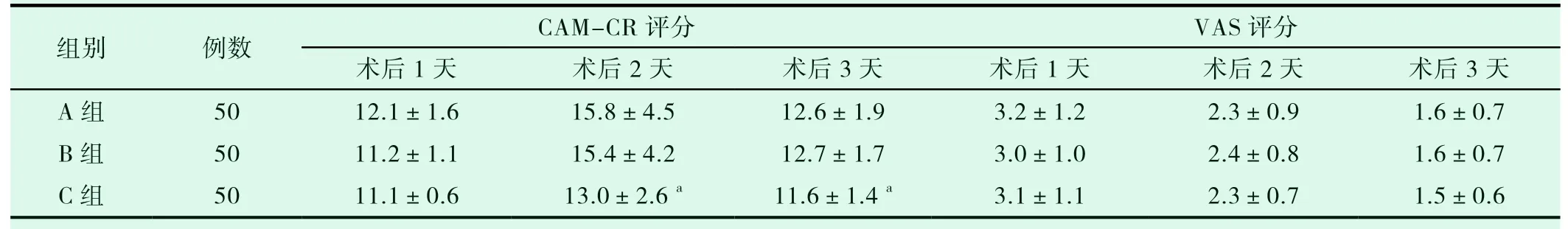
表4 三组患者术后3d CAM-CR评分、VAS评分比较(±s,分)
注:与A、B两组比较, aP<0.05。
组别 例数 CAM-CR评分 VAS评分术后1天 术后2天 术后3天 术后1天 术后2天 术后3天A组 50 12.1±1.6 15.8±4.5 12.6±1.9 3.2±1.2 2.3±0.9 1.6±0.7 B组 50 11.2±1.1 15.4±4.2 12.7±1.7 3.0±1.0 2.4±0.8 1.6±0.7 C组 50 11.1±0.6 13.0±2.6 a 11.6±1.4 a 3.1±1.1 2.3±0.7 1.5±0.6
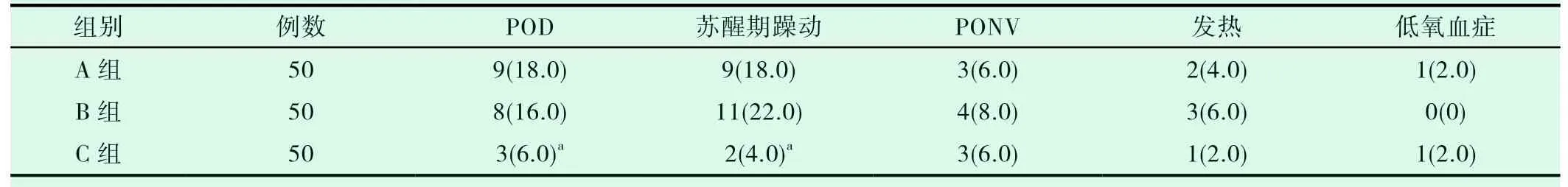
表5 三组患者POD及其他并发症情况比较[例(%)]
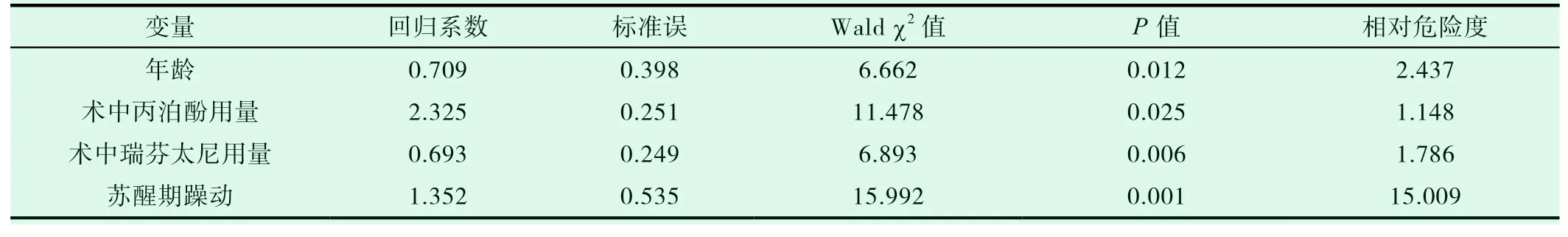
表6 术后POD的危险因素
3 讨论
一般多认为POD与手术、麻醉及术后其他并发症有关,手术因素包括手术类型和手术时间长短等;麻醉因素主要与术中麻醉管理有关,包括血压的调控、低氧血症及其持续时间、所用麻醉药物及麻醉深度等;术后并发症主要包括术后疼痛和术后感染等[6]。Zhang等[7]的近期报道指出,老年髋关节置换术患者术后POD发生率高达10%-50%。
BIS值作为能够反映全身麻醉镇静深度的指标,可以通过数值反映大脑皮质的兴奋或抑制状态,而研究[8-9]发现POD的发生与麻醉深度相关,认为POD可能是由于麻醉药直接抑制于大脑网络上,或者也有可能是围术期脑缺氧缺血的后果,由此认为达到最小化麻醉暴露可能有利于预防POD。因而研究通过BIS监测以控制麻醉剂量,从而预防POD[10-11]。本研究中采用了BIS监测麻醉深度,达到了最小麻醉暴露的目的,但其预防POD、苏醒期躁动的效果不如BIS联合rSO2监测,主要原因可能在于虽然BIS监测能很好的反映麻醉深度,术中可通过调节麻醉药物的泵注速度来调节BIS值,避免麻醉药物的过量使用,但BIS监测并不能很好的反映镇痛水平,对大脑的应激水平也不敏感,不能直接反映大脑氧供需情况[12]。rSO2监测是目前一种新型无创监测脑氧供需平衡的监测方法,通过测量近红外光在颅内衰减的主要色基(Hb)的吸收光谱改变(氧合状态改变伴随吸收光谱改变)导致的穿透生物体光强度变化来评估脑组织氧合情况,通常rSO2值低于55%提示认知功能损害加剧[13-14],监测rSO2能评估脑区氧供需平衡状况和脑血流变化情况,进而够准确地反映患者脑组织氧合状态的变化,避免围术期大脑低灌注引发的神经系统并发症,若rSO2明显降低,可通过恢复rSO2到基线值来避免可能引发的并发症。不少报道[15-17]发现术中rSO2降低与POD及其他神经并发症的发生密切相关。同时,Djaiani等[18]的研究指出,rSO2能准确反应镇静深度对氧供与氧需平衡的影响。但rSO2不具备BIS监测麻醉深度的优点。
本研究围术期采用BIS+rSO2联合导向的麻醉管理,结果发现与BIS或rSO2单独监测相比,二者联合监测可以降低术中麻醉药丙泊酚和瑞芬太尼用量,降低老年髋关节置换患者POD发生率,这主要得益于BIS、rSO2的优缺点互补,可同时准确监测患者麻醉深度与大脑代谢、缺血缺氧情况,及时调节麻醉药物的泵注速度,避免麻醉药物的过量使用,继而优化麻醉管理,降低POD风险。事实上,本研究进一步通过Logistic回归分析证实除了年龄以外,术中丙泊酚和瑞芬太尼用药量、苏醒期躁动为患者术后POD的危险因素,而BIS+rSO2联合导向的麻醉管理可以降低术中麻醉药丙泊酚、瑞芬太尼用量及苏醒期躁动风险,这也一定程度解释了BIS联合rSO2监测的优势。吴昊等[19]、汤英华等[20]的报道分别强调了rSO2、BIS的侧重点,即rSO2监测可以直观反映出大脑代谢和缺血缺氧情况,在一定程度上间接体现大脑的镇静深度;而BIS主要是通过转化大脑复杂电信号而反映麻醉药物对大脑的抑制情况,直接反映麻醉深度及麻醉药物对脑血流的影响。以上报道与本文部分论点一致。本研究除了麻醉药物所用剂量以外,各组围术期血流动力学、血管活性药物以及术后镇痛等均未见明显差异,可能与样本量较小、患者的实际情况有关,BIS+rSO2联合导向的麻醉管理降低POD风险的具体机制仍有待深入探究;同时,影响老年患者POD的影响因素可能还包括手术时间、血压情况等,相关结论还需更严谨的研究证实。
综上所述,BIS+rSO2联合导向的麻醉管理可以降低老年患者POD的发生率,有利于患者早期康复。

