改良盲肠插管造口在直肠癌TME中的应用
曾玉龙 广东省揭西县第二人民医院 515438
直肠癌是消化道常见的一种恶性肿瘤,早期通常无明显症状,当病情进展到一定程度时患者的排便习惯会发生改变,出现血便、脓血便、腹泻、便秘以及里急后重等症状,进展至晚期时患者逐渐消瘦且排便出现梗阻现象,同时其还易侵犯膀胱、尿道以及阴道等周围脏器,引发尿路刺激症状、阴道流出粪液、骶部和会阴部疼痛以及下肢水肿等症状[1-2]。一直以来,临床对直肠癌主张行直肠全系膜切除术(Total mesorectal excision,TME)治疗,但以往常采取横结肠造口易导致患者术后出现吻合口瘘,严重影响患者预后,甚至危及患者生命安全[3]。因此,如何进行手术造口成为临床治疗的关键。本文对45例行TME的直肠癌患者进行改良盲肠插管造口,观察疗效。报道如下。
1 资料与方法
1.1 一般资料 将2018年2月—2020年1月我院收治的90例直肠癌患者,以随机数字表法分为研究组与对照组,每组45例。所有患者在术前均通过内镜检查,并经病理诊断为直肠癌,且患者自愿签署加入研究同意书,同时排除存在手术禁忌证者、无法配合完成研究者、临床资料不全者。研究组中男24例,女21例;年龄40~62岁,平均年龄(47.52±4.80)岁;肿瘤直径2.0~7.5cm,平均直径(4.80±1.75)cm。对照组中男22例,女23例;年龄41~60岁,平均年龄(47.33±4.47)岁;肿瘤直径2.1~7.2cm,平均直径(4.75±1.66)cm。两组基线资料差异无统计学意义(P>0.05),可进行比较。本次研究通过本院医学伦理委员会审核。
1.2 治疗方法 两组患者均按照TME的标准术式予以治疗:首先协助患者取截石体位,将直肠肿瘤予以游离至盆底位置,在与肿瘤下方距离2cm位置,使用直角钳夹取肠管并游离,经肛门位置应用洗必泰溶液(1∶2 000)充分冲洗直肠,对肛管远端与直肠位置进行常规消毒,采用一次性弧形切割缝合器切割肿瘤下方3cm位置肠管,同时于乙状结肠与直肠交接位置应用荷包钳将肠管包线缝合,扩张肛门,应用一次性管状吻合器充分吻合直肠与结肠,检查吻合位置无张力,且可获得良好血供,同时检查吻合圈的完整性,手术效果满意后,盆腔内应用生理盐水充分灌洗。以肛门充气方式检查吻合口是否密闭,是否存在渗漏情况。在此基础上对照组采取横结肠造口:常规行TME标准术式治疗,术中同时采取横结肠造口术,在脐部和剑突的连线中点位置做一纵切口(长度控制在4~5cm),将部分横结肠游离,并提出切口,然后在横结肠系膜的无血管区域进行戳孔并向其中置入支撑棒,再将系膜侧结肠带切开3~4cm,将造口完全覆盖住,手术结束后1周将支撑棒取出,另外嘱咐患者术后3~6个月内到院行造口还纳术。研究组则实施改良盲肠插管造口:常规行TME标准术式治疗,术中同时采取盲肠插管造口术,在盲肠位置置入采用F-28号蕈状引流管自制的双套管,套管置入后,将荷包线收紧,于盲肠壁位置将侧腹膜固定,双套管则自从右侧腹引出并予以固定,内外管交接位置应用缝线予以固定。两组术后均常规治疗和处理:使用腹膜透析液从外管进行冲洗,再从内管使用持续负压吸出,然后视引流液量、颜色及其黏稠度适当调整负压力与冲洗速度,其中负压调到0.02~0.04MPa,冲洗速度调到80~100滴/min。
1.3 观察指标 比较两组患者术后住院时间、吻合口瘘发生率及吻合口瘘患者住院时间。其中吻合口瘘的判断标准如下:(1)引流管内可见肠液或粪样液体,或者出现其他瘘口现象;(2)术后患者下腹部位置出现压痛、反跳痛等腹膜刺激征体征,并伴有发热症状。符合上述两个标准可判定患者出现吻合口瘘。
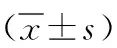
2 结果
2.1 两组患者术后住院时间比较 研究组患者术后住院时间为(10.93±1.96)d,较对照组的(15.12±2.48)d更短,差异有统计学意义(t=8.892,P<0.05)。
2.2 两组吻合口瘘发生率、吻合口瘘患者住院时间比较 和对照组相比,研究组吻合口瘘发生率更低,吻合口瘘患者住院时间更短,差异有统计学意义(P<0.05)。见表1。
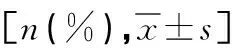
表1 两组吻合口瘘发生率、吻合口瘘患者住院时间比较
3 讨论
1982年TME术已被应用于临床,和传统根治术相比,其不仅可降低直肠癌手术复发风险,提高中低位直肠癌的保肛率,同时还可改善患者排尿功能,现已成为临床治疗直肠癌的金标准[4]。近年来,随着TME手术在临床的广泛性开展及吻合技术水平的提高,再加上人们对于直肠癌认识的不断加深,大大提高了低位直肠癌患者的保肛成功率[5]。但临床发现TME术后吻合口瘘的发生率较高,不仅增加了患者的身心痛苦,也给患者带来了沉重的经济负担[6]。因此,近年来临床不断地寻找预防TME术后吻合口瘘的方法,从而改善直肠癌患者预后。
吻合口瘘属于直肠癌TME术后较为常见且严重的一种并发症,分为临床、亚临床两种,其中亚临床类患者通常不会出现任何明显症状,一般在复查肠镜或肠道造影时才被发现;而临床类患者会出现明显的症状,包括术后盆腔引流液出现异味较明显的肠液、粪样液体,也有部分患者体温上升,并伴有腹膜刺激征、白细胞计数上升等症状[7]。临床认为引发吻合口瘘的因素如下:(1)术中切除肠系膜组织较多,导致吻合口愈合期血供不足;(2)吻合口在吻合后所产生的张力较大;(3)吻合器的操作方法不合理;(4)部分患者合并肠梗阻、直肠癌及糖尿病等,易引发低蛋白血症;(5)术前肠道准备不够充分或骶前引流管置管无效导致引流不畅[8-9]。有研究指出[10]:为了避免吻合口瘘,可在吻合口近端肠袢上做一个预防性的肠造口,从而使粪便可转流,防止吻合口位置因肠内容物产生压力而发生转移,有效保护吻合口,降低直肠吻合口瘘发生风险,但此手术方式至今存一定争议性。
目前,预防性肠造口有结肠造口、回肠造口两种,其中横结肠造口有阻断彻底的优点,且术后患者便将已成形粪便排出,防止粪水性皮炎发生。而回肠造口方式有异味小、不易感染及护理简单等优点,同时还可给吻合口提供良好的血供,还纳术后吻合口愈合更容易。但临床发现预防性造口也有一定缺点:造口增加了临床护理难度,且患者也需行二次造口还纳术治疗,不仅增加了痛苦,也增加了患者的经济负担[11]。因此,为了防止二次手术,并降低吻合口瘘的发生率,有学者在直肠癌TME术中采取回盲部插管造口,此方法可降低直肠癌术后发生吻合口瘘的风险[12]。本文在回盲部插管造口的基础上进行了优化,制定了改良盲肠插管造口,此术式合并了术后负压吸引,临床治疗效果较为理想。结果显示,和对照组相比,研究组术后住院时间、吻合口瘘患者住院时间均更短,吻合口瘘发生率更低。可见改良盲肠插管造口术的应用,可以有效降低吻合口瘘的发生率,促进了患者的康复,减少了二次手术造成的经济负担与身心痛苦,有利于直肠癌患者早期开展后续治疗,改善患者预后。

