个性化护理在膝关节镜下半月板移植术后病人中的应用
谭颜蓉,任玉香,王 霜,关思垚,杨 力
关节镜下半月板移植术是临床针对半月板损伤病人实施的治疗措施,在关节镜下切除坏死半月板,选取有效材料进行置换,从而恢复关节稳定性及关节功能[1]。半月板是指胫骨关节面上软骨,在维持关节稳定中发挥着重要作用,不仅可以减轻震荡幅度,还可自行修复部分边缘损伤,但若创面严重则需采用医疗手段干预。发生病变后病人病变关节障碍,同时合并多种生理不适,对其正常运动及健康造成严重影响[2-3]。而在治疗中采用关节镜下半月板移植术治疗虽能够通过半月板移植改善病人的临床症状,但多数病人因症状折磨及治疗引发的负性应激反应容易降低治疗配合度,因此治疗期间辅助护理干预以确保治疗效果及预后[4]。另外当半月板损伤或切除后会导致膝关节退变,分散膝关节应力的功能,造成膝关节载荷量明显加重,引发早期退变及疼痛症状,严重影响病人生活质量。为了进一步改善病人预后,我院围绕关节镜下半月板移植术治疗中护理工作开展研究,旨在为实践提供理论依据。
1 资料与方法
1.1 一般资料 选取2014年3月—2016年12月接受膝关节镜下半月板移植术治疗的66例病人为研究对象。纳入标准:①经同意接受膝关节镜下半月板移植术治疗;②经临床影像学诊断确诊为半月板损伤[5];③手术方案拟定经医院伦理委员会审核批准;④病人签订本研究知情同意书。排除标准:①不符合手术适应证;②合并其他功能障碍、恶性肿瘤病变、免疫功能异常者;③合并意识模糊、认知异常者;④配合度差者;⑤参与其他研究者。采用摸球法分为观察组和对照组各33例。观察组:男25例,女8例;年龄22~38(30.3±1.4)岁;左膝16例,右膝17例。对照组:男23例,女10例;年龄22~37(30.4±1.5)岁;左膝17例,右膝16例。两组病人一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 干预方法 对照组给予常规护理:包括疾病知识讲解、病理检测等,病情逐步稳定后给予康复锻炼指导,鼓励其尽快下床活动,改善局部血液循环情况,以促使其尽快恢复正常生活。观察组给予个性化护理,具体如下。
1.2.1 个性化心理护理 由于病人多为年轻群体,面对疾病及引起的症状均会对其正常生活和工作造成严重影响,外加对疾病及治疗认知程度较低,在临床干预中极易出现负性心理;护理人员应及时对病人进行全面、整体的评估,与其建立良好护患关系,深入了解其心理特点及内心顾虑,及时进行心理干预,根据其实际情况实施指导;例如详细的入院评估及宣教、术前康复锻炼指导等等,针对焦虑、急躁、恐惧及担忧等不同心理实施不同指导,从而对其负性心理进行缓解;护理人员对其实施健康教育,将可能造成半月板损伤的诱发因素、防护措施等内容以口头宣教、发放宣传单的形式进行讲述,并邀请康复病例分享经验、分享抗病心得,帮助病人纠正不良认知行为习惯。
1.2.2 个性化患肢护理 手术后患肢膝关节使用功能支具外固定,将患肢膝关节固定于0°伸直位,护理人员需保持膝关节伸直位抬高患肢,避免膝关节过伸及反复屈伸,以免挤压移植半月板;卧床期间指导病人行股四头肌收缩锻炼、踝泵锻炼等;术后可实施冷敷干预,术后6 h内使用冰桶加压冷疗,术后第1天起使用冰袋冷敷,将1∶1的冰水混合物装于双层厚实的保鲜袋中,排出空气后将冰袋置于病人膝关节上方及两侧,每次20~25 min,每日2~4次,通过促进血管收缩减轻水肿及抑制细胞活动、降低神经末梢的敏感性而缓解疼痛,进一步降低并发症发生风险;术后第1天~第3天严格控制病人下地活动时间,每天3次或4次,每次5~10 min,下地活动后立即卧床抬高患肢1 h,以利于肿胀的消退;术后第4天起可根据患肢肿胀情况来增加活动时间。
1.2.3 个性化康复锻炼 半月板损伤后可导致股四头肌发生萎缩,对其正常步行能力、平衡能力、活动能力造成影响,故而术前就应对病人进行踝泵练习、股四头肌等长收缩及直腿抬高练习等康复锻炼指导,进行早期干预,预防肌肉萎缩进一步加重。术后第1天及时与手术医生、康复师一起对其手术方式进行分析,根据其实际情况制订个性化康复锻炼计划;手术当天麻醉消退后患肢即可行踝泵练习、股四头肌等长收缩练习及腘绳肌练习,训练的频次可根据不同病人耐受程度来定,以病人不感觉疼痛、疲劳为宜。针对股四头肌实施等长收缩及踝泵运动促使血液循环和关节液的吸收,有效减少患肢肿胀及疼痛感,减少潜在性膝关节不稳等风险发生;术后第1天可增加侧抬腿及直腿抬高练习,侧抬腿方法是向健侧翻身,患侧肢体在上,患肢膝关节伸直将腿抬离床面25~30 cm,维持20~30 s后缓慢放下,休息5~10 s后重复进行,每天3组或4组,每组10~15次,逐日递增;直腿抬高方法是患肢膝关节尽可能伸直,踝关节保持基本功能位;足跟抬离床面25~30 cm,维持10~15 s后缓慢放下,休息5~10 s后重复进行,每日3组或4组,每组5~10次,逐日递增;术后第2天起患肢每日定时行被动屈膝功能锻炼,每日1次,每次10~15 min,保证关节活动度,以防关节粘连。术后第1天病人扶双拐下地行走,患肢不负重;术后2周患肢在功能支具固定下部分负重,术后4周去除拐杖,术后4~6周去除支具。训练过程中对病人实施保护工作,避免出现摔伤等不良情况,进一步对干预效果提供保障。在训练过程中由于病人多为年轻群体,对训练工作缺乏耐心或急于求成,无法坚持锻炼;护理人员应根据病人实际情况及需求制定训练干预措施,鼓励病人耐心开展训练,并给予有效监督,告知其主动配合训练工作的重要性。
1.3 观察指标 病人出院前1 d开展随访。①采用视觉模拟法(VAS)评定疼痛情况,总分10分。安排专门人员进行评价,在纸上画一条长约10 cm的横线,由病人根据主观感受选择分值,分值越高提示疼痛程度越高[6]。②采用症状自评量表(SCL-90)评定病人心理健康,总分450分,得分越高心理健康越差[7]。③平衡能力、步行能力、生活活动能力分别采用Berg平衡量表[8]、Holden功能性步行分级法、Barthel指数评定。Berg量表包括从坐位站起、无支持站立、无靠背坐位、从站立位坐下等,总分56分,平衡能力与得分呈正相关。Holden量表中以病人步行表现分5级。Ⅰ级:不能走;Ⅱ级:需少量帮助能走但平衡不佳;Ⅲ级:需监护及语言指导能走;Ⅳ级:平地上能独立行走;Ⅴ级:在任何地方都可独立行走,总分55分,步行能力与得分呈正相关[9]。Barthel指数包括洗漱、如厕等项目,采用百分制,生活活动能力与得分呈正相关[10]。④膝关节功能采用WOMAC评分评定,包括疼痛、僵硬、日常生活的难度,总分24分,关节功能与得分呈负相关[11]。⑤统计两组病人并发症发生情况,包括关节肿胀、活动受限和感染。
1.4 统计学方法 采取SPSS 25.0统计软件进行分析,采取χ2检验、t检验,以P<0.05为差异有统计学意义。
2 结果
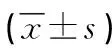
表1 两组病人疼痛及SCL-90评分比较 单位:分
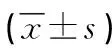
表2 两组病人步行能力、平衡能力及生活活动能力评分比较 单位:分
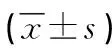
表3 两组病人干预前后膝关节功能评分比较 单位:分

表4 两组病人并发症发生率比较 单位:例(%)
3 讨论
半月板由纤维软骨组成,位于膝关节的关节间隙内[12]。据临床资料记载,半月板结构呈半环形、外周较厚、内缘薄锐、上面凹陷,与股踝相适应,因其形态特点,能够补偿胫骨踝面与股骨踝面的不适应性,加强关节的稳定性,有效避免周围软组织被挤入关节处[13];机体日常活动中可缓冲两骨面产生的撞击,通过吸收震荡、分泌滑液、减少摩擦、增加润滑等来对关节实施保护。目前临床半月板损伤发生率并不高,常见病因包括运动过量、强体力劳动或运动等,受上述因素影响后导致半月板损伤,由于疾病进展容易加重关节功能障碍,给病人正常生活及工作造成困扰[14]。
关节镜下半月板移植术是目前临床针对半月板损伤病人实施的治疗措施,通过移植半月板来对其健康提供保障,具有切口小、并发症少、对膝关节损伤小及术后关节功能恢复快等优点[15-16]。而在治疗中病人则会受临床症状及疾病认知程度缺失等因素导致心态不佳,出现焦虑、抑郁等情绪[17-18]。以往常规护理中通过观察其病情及恢复情况实施护理,根据医嘱对病人实施病情监护及生活指导,从而提升疗效;但常规护理内容单一、枯燥、无系统性,且并未结合病人的性格特点、具体情况制定对策,整体效果不佳,难以满足病人需求[19]。个性化护理是临床适应于社会发展需求拟定的护理干预措施,以能满足病人多元化需求为核心,结合病情及康复需求针对病人实施护理,使其身心状态得到改善,并积极主动配合治疗工作开展,进一步确保疗效[15,20]。本研究结果显示,观察组病人并发症发生率为3.03%,低于对照组的24.24%(P<0.05),疼痛评分低于对照组(P<0.05)。干预后病人步行能力、平衡能力及生活活动能力评分均有明显提升,膝关节功能处于良好范围内。临床将个性化护理应用于关节镜下半月板移植术后病人中,护理人员可针对其心理状态、生理状态实施护理,使其能正确面对治疗,并侧重于实施运动训练,积极改善其肢体功能及血液循环情况,促使其术后尽快恢复。本研究所实施的个性化护理中主要包括3方面内容,其中个性化心理护理强调护理人员根据病人的心理特点选择疏导措施,同时辅助健康知识宣教,有助于缓解病人不良情绪,提升疾病相关知识认知程度。个性化患肢护理可帮助病人改善肢体肿胀,规避诱发并发症的危险因素。个性化康复训练能够针对病人的病情特点选择针对性训练措施,便于病人快速恢复关节功能。
综上所述,在关节镜下半月板移植术后病人中采用个性化护理干预优势明显,能改善病人心理状态,减少并发症,改善肢体功能。

